肌骨超声对类风湿关节炎病情程度及相关炎性指标的评价价值
2023-01-11通信作者陈炳华
刘 宝,杨 阳(通信作者),陈炳华
(徐州市第一人民医院超声医学科 江苏 徐州 221000)
类风湿关节炎是临床常见慢性免疫系统疾病之一,患者主要表现为外周关节非特异性炎症;该病进展缓慢,多呈关节对称性受累,多因关节局部疼痛、周围软组织肿胀及僵硬等症状就诊,如未及时治疗可造成关节畸形甚至残疾[1]。已有报道提示我国类风湿关节炎发病率约为0.2%~0.4%,且30~50岁女性较为多见[2]。对于类风湿性关节炎患者早期准确诊断及病情严重程度评估是改善临床预后的关键[3]。目前类风湿性关节炎诊断主要依赖放射影像学手段,但部分检查费用相对昂贵,且还存在辐射损伤风险,严重影响其临床应用[4]。相较于传统放射影像学手段,肌骨超声具有操作简便、无辐射及价格低廉等优势,近年来在类风湿性关节炎早期诊断中获得广泛应用[5];但肌骨超声检查与病情严重程度及血清炎性相关指标间关系报道仍相对较少。基于以上证据,本研究,选取2019年10月—2022年10月于徐州市第一人民医院就诊类风湿关节患者132例的临床相关资料,根据病情严重程度分组,探讨肌骨超声对类风湿关节炎病情程度及相关炎性指标的评价价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年10月—2022年10月于徐州市第一人民医院就诊的类风湿关节患者132例,入选患者根据病情严重程度分为缓解组(29例)、低活动度组(35 例)、中活动度组(40例)及高活动度组(28 例)。高活动度组中男性15例,女性13例,年龄24~70 岁,均龄(45.97±6.44)岁,病程1~13年,平均病程(5.41±1.07) 年;中活动度组中男性23例,女性17 例,年 龄22~72岁,平 均(46.43±6.51) 岁,病程1~12年,平均病程(5.34±1.01)年;低活动度组中男性19例,女性16例,年龄21~70岁,平均(46.80±6.37)岁,病程1~14年,平均病程(5.70±1.15) 年;缓解组中男性16例,女性13例,年龄18~68岁,平均(46.41±6.17)岁,病程1~13年,平均(5.61±1.13)年。各组基线临床资料比较差异无统计学意义(P<0.05),有可比性。
纳入标准:①根据症状体征及影像学检查确诊类风湿性关节炎;②患者年龄≥18岁;③临床资料完整者。排除标准:①合并其他关节疾病者;②合并其他免疫系统疾病者;③合并其他器质性疾病者;④近2周内服用激素或免疫抑制剂类药物;⑤急性外伤性疾病患者。研究设计符合世界医学大会《赫尔辛基宣言》要求。
1.2 方法
肌骨超声检查:采用德国西门子S3000型、美国通用电气LOGIQ S8及美国通用电气Voluson E8型彩色多普勒超声诊断仪进行肌骨超声检查,选择线阵式探头,探头频率设置为(5~12)MHz;扫描患侧腕、膝及踝关节,第二/三掌指及近端指间关节,第二/五跖趾关节等部位,评估滑膜增生、关节积液、骨质侵蚀及滑膜内血流信号情况并进行评分。
1.3 评估指标
(1)分组标准:根据疾病活动性28评分分组,缓解组指疾病活动性28评分≤2.6分,低活动度组指疾病活动性28评分>2.6分但≤3.2分;中活动度组指疾病活动性28评分>3.2分但≤5.1分;高活动度组指疾病活动性28评分>5.1分[6]。
(2)肌骨超声半定量评分包括:①滑膜增生(0~3分),其中滑膜未增生为0分,滑膜增生达骨干区域为3分;②关节积液(0~3分),关节无积液为0分,关节大量积液为3分;③骨质侵蚀(0~3分),骨质无侵蚀为0分,骨质大面积缺损为3分;④滑膜内血流信号(0~3分),滑膜内无血流信号为0分,滑膜内血流信号区域达滑膜总面积50%及以上[7]。
(3)类风湿关节炎相关炎性指标:包括类风湿因子、血沉及C反应蛋白;收集患者清晨空腹静脉血4~5 mL,3 000 r/min离心10 min,取上清待检。类风湿因子和C反应蛋白检测采用化学免疫比浊法,试剂盒由上海艾迪森生物技术有限公司提供;血沉检测采用魏氏法,检测试剂盒由珠海泉晖生物技术有限公司提供。
1.4 统计学方法
采用SPSS 21.0统计软件处理数据;正态性评估采用Levene检验,符合正态分布的计量资料以均数±标准差(x-± s)表示,多组间比较采用单因素方差分析,两组间比较采用t检验;计数资料以频数(n)、百分率(%)表示,行χ2检验;相关性分析采用Pearson检验;P<0.05为差异有统计学意义。
2 结果
2.1 各组疾病活动性28评分比较
高活动度组、中活动度组、低活动度组及缓解组疾病活动性28评分分别为(7.03±1.49)分、(4.26±0.81) 分、(2.87±0.50)分、(1.62±0.35) 分;各疾病活动性28评分比较差异有统计学意义(P<0.05);且随活动度分期增加疾病活动性28评分呈增加趋势(P<0.05)。
2.2 各组肌骨超声半定量评分比较
各组肌骨超声半定量评分比较差异有统计学意义(P<0.05);且随活动度分期增加肌骨超声半定量评分呈增加趋势(P<0.05),见表1。

表1 各组肌骨超声半定量评分比较(x- ± s,分)

表1 (续)
2.3 各组类风湿关节炎相关炎性指标水平比较
各组类风湿关节炎相关炎性指标水平比较差异有统计学意义(P<0.05);且随活动度分期增加类风湿因子、血沉及C反应蛋白水平呈升高趋势(P<0.05),见表2。
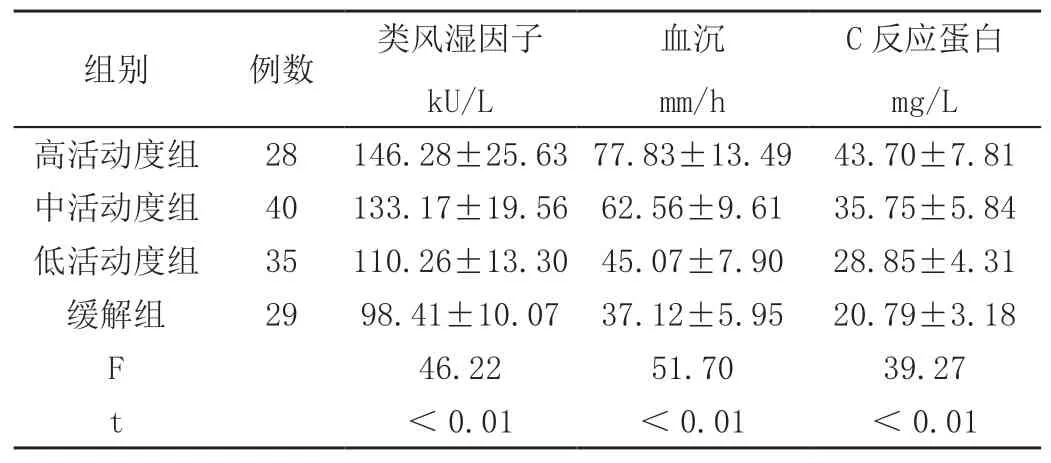
表2 各组类风湿关节炎相关炎性指标水平比较(x- ± s)
2.4 肌骨超声半定量评分与类风湿关节炎病情程度及相关炎性指标的相关性分析
Pearson检验相关性分析结果显示,肌骨超声半定量评分与类风湿关节炎病情程度及相关炎性指标均呈正相关(P<0.05),见表3。
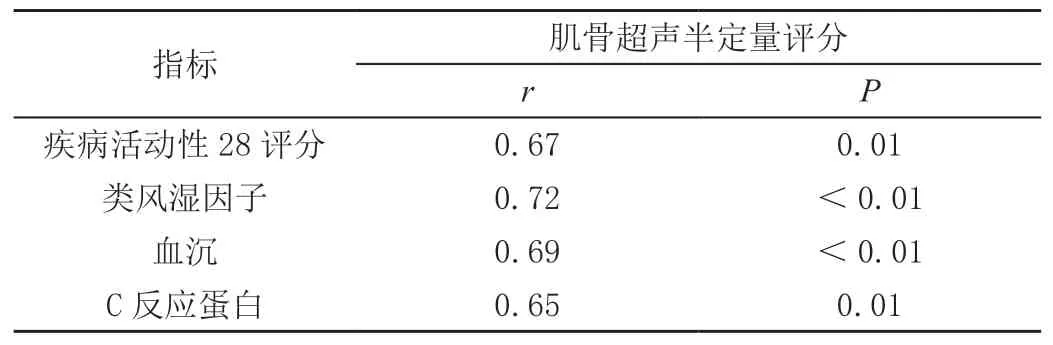
表3 肌骨超声半定量评分与类风湿关节炎病情程度及相关炎性指标的相关性分析
3 讨论
类风湿性关节炎病变最早发生与关节滑膜,而随着炎性细胞浸润加重,大量新生血管形成,最终形成血管翳;而血管翳出现则能够对成骨及软骨组织造成明显损伤,如未及时干预可能导致关节功能异常甚至丧失[8]。早期研究认为类风湿性关节炎病情发展至终末期方可出现组织病理学异常,但近年来报道认为组织病理学异常在滑膜炎症损伤后12周以内即可出现,故早期及时有效药物干预被认为能够有效延缓类风湿性关节炎病情进展,最大限度改善临床预后[9]。
影像学检查是类风湿性关节炎早期诊断及病情评估主要手段之一;而肌骨超声相较于传统放射影像学检查手段,具有操作简便、可反复检查、无放射性损伤及费用低廉等优势,近年来在临床得到广泛使用[10]。类风湿性关节炎患者病变主要包括滑膜增生、骨质侵蚀及关节积液等,而肌骨超声可通过半定量评分系统针对上述病变进行评估,从而明确病变部位并为后续病变严重程度分析提供借鉴[11]。有报道认为,类风湿性关节炎患者肌骨超声半定量评分与疾病活动性28评分存在相关性,即随肌骨超声半定量评分升高,疾病活动性28评分亦显著增加,据此推测肌骨超声半定量评分可辅助用于类风湿性关节病情评估[12]。另有报道提示,肌骨超声半定量评分与类风湿性关节炎患者关节压痛数、关节肿胀数呈正相关[13-14]。上述研究提示肌骨超声评分与类风湿性关节炎病情关系密切,但对于肌骨超声半定量评分与类风湿性关节炎患者基于缓解期和活动期评估病情严重程度间是否存在相关性仍存在争议。本研究结果中,各组疾病活动性28评分和肌骨超声半定量评分比较差异有统计学意义,且随活动度分期增加肌骨超声半定量评分呈增加趋势;进一步相关性分析结果显示,肌骨超声半定量评分与类风湿关节炎活动度分期均呈正相关,证实肌骨超声检查能够评估。
目前对于肌骨超声半定量评分是否能够反映类风湿性关节炎患者炎症反应水平缺少相关报道。类风湿因子、血沉及C反应蛋白均是评估类风湿性关节炎病情严重程度特别是活动度的经典指标;其中类风湿因子是一种免疫球蛋白G相关自身抗体,能够直接反映关节炎、骨质破坏及关节功能障碍程度;血沉能够动态反映以类风湿性关节炎为代表自身免疫性疾病病情变化;而C反应蛋白则属于急性期反应蛋白,在机体急性感染及炎性损伤发生时呈明显升高趋势,同时其水平还与类风湿性关节炎病理损伤程度有关[15-16]。本研究结果显示,各组类风湿关节炎相关炎性指标水平比较差异有统计学意义,且随活动度分期增加类风湿因子、血沉及C反应蛋白水平呈升高趋势;进一步相关性分析结果显示,肌骨超声半定量评分与类风湿关节炎病情程度及相关炎性指标均呈正相关,证实肌骨超声半定量评分除与病情严重程度有关外,还能够反映患者炎症因子及炎症损伤水平。
综上所述,肌骨超声可用于类风湿关节炎病情程度预测,且半定量评分与类风湿因子、血沉及C反应蛋白水平呈正相关。
