母婴分离产妇妊娠压力及应对方式对其泌乳启动延迟的影响
2023-01-09陆怡,殷莹,江会
陆 怡,殷 莹,江 会
上海市第一妇婴保健院,上海 201204
母乳喂养是一种有利于增强婴儿免疫力、降低母亲产后出血及乳腺癌发病率的科学喂养方式,对维持婴儿和母亲短期及长期健康具有重要作用[1]。对母婴分离的新生儿来说,母乳喂养的意义更是远超其营养价值本身[2-3]。母婴分离的产妇由于乳房不能被婴儿吸吮产生刺激,更容易发生泌乳启动延迟的情况,使产妇早期泌乳失败风险提高,不利于产后母婴健康[4]。因此,加强母婴分离产妇的促泌乳护理至关重要,有助于提高出院后母乳喂养率。本研究旨在了解母婴分离产妇泌乳启动延迟的现状,分析其影响因素,为制定促进母婴分离产妇早期泌乳的个性化干预措施、帮助其更好实践母乳喂养提供理论依据。
1 对象与方法
1.1 对象 采用整群抽样的方法,选取2021 年1 月—6 月在上海市某三级甲等妇婴保健院产科分娩的母婴分离产妇,年龄(31.13±4.14)岁,孕周(35.69±2.22)周,孕次为2.5(2.3)次。纳入标准:产妇均为单胎妊娠;产后6 h 内母婴分离;无产后并发症;有母乳喂养意愿。排除标准:产前合并严重躯体或精神疾病;存在医学哺乳禁忌证。纳入研究对象均知情同意,自愿参与本研究。本研究已通过上海市第一妇婴保健院伦理审批,审批号为KS2189。
1.2 调查工具
1.2.1 一般资料调查表 分为产妇和新生儿两部分,产妇部分相关资料包括年龄、文化程度、工作情况、流产史、身高、体重、孕次、孕周、产次、分娩方式、妊娠期合并症、妊娠方式、自评健康状态等;新生儿部分相关资料包括性别、体重、黄疸情况、新生儿Apgar 评分、分离天数、是否入住新生儿监护室等。
1.2.2 妊娠压力量表(PSRS) 该量表由陈彰惠等[5]编制和修订,用来评估孕妇妊娠期感知压力。共30 个条目,其中前27 个条目分为3 个维度:能否胜任父母角色而引发的压力感(维度1)、为确保母子健康和安全而引发的压力感(维度2)、因外形改变和身体活动不便而引发的压力感(维度3),后3 个条目归入其他压力(维度4)。每个条目均采用4 级评分,0 分为没有压力,3 分为重度压力,得分为所有条目的平均分,得分越高压力越大。该量表具有良好的信效度[6],本研究中Cronbach's α 系数为0.89。
1.2.3 简易应对方式问卷(Simplified Coping Style Questionnaire,SCSQ) 该问卷由解亚宁[7]于1998 年编制,用于测量母婴分离初产妇的应对方式。量表分为积极应对(条目1~12)和消极应对(条目13~20)两个维度,共20 个条目。该问卷为自评量表,采用4 级评分法,不采用、偶尔采用、有时采用和经常采用分别计0分、1 分、2 分、3 分,由受试者根据自己情况选择最合适的作答。积极应对评分越高,心理问题或症状越轻;而消极应对评分越高,心理问题或症状越重。该问卷在多个人群领域中被使用,具有信效度较高、简单易行的特点[8]。本研究中Cronbach's α 系数为0.87。
1.2.4 泌乳启动延迟 为了及时准确获得产妇的泌乳启动时间,研究者本人自产妇分娩结束回病房后,通过面对面询问的方式调查研究对象产后有无初乳分泌及泌乳启动时间。泌乳启动延迟的评价:泌乳启动延迟是指产妇在分娩后72 h 内没有明显的乳房涨感或充盈感[9-10]。研究者产后每天访视1 次,询问产妇是否出现上述感觉,并结合母婴护理记录单上记录的情况,若回答“是”,则记录启动时间并停止随访,计算产妇泌乳启动时间;若回答“否”,则继续随访至产后1 周。
1.3 资料收集方法 由研究者采用统一的指导语向研究对象解释本研究目的,进行面对面调查。共发放问卷165 份,回收有效问卷154 份,有效回收率为93.33%。
1.4 统计学方法 采用EpiData 3.0 收集数据及录入,应用SPSS 22.0 软件进行统计分析。符合正态分布的定量资料以均数±标准差(x±s)表示,采用方差分析;不符合正态分布的定量资料采用中位数(四分位数间距)表示。定性资料采用频数和百分比(%)表示,采用χ2检验。采用Pearson相关分析进行相关性分析,采用二元Logistic回归分析产妇泌乳启动延迟的影响因素。采用AMOS 22.0 软件构建母婴分离产妇泌乳启动延迟影响因素的结构模型,并利用数据进行拟合与校正,通过多种指标综合评价模型的拟合效果。以P<0.05 为差异有统计学意义。
2 结果
2.1 母婴分离产妇泌乳启动延迟影响因素的单因素分析 本组154 例产妇中56 例(36.36%)出现泌乳启动延迟,98 例(63.64%)未出现泌乳启动延迟。母婴分离产妇泌乳启动延迟影响因素的单因素分析见表1。
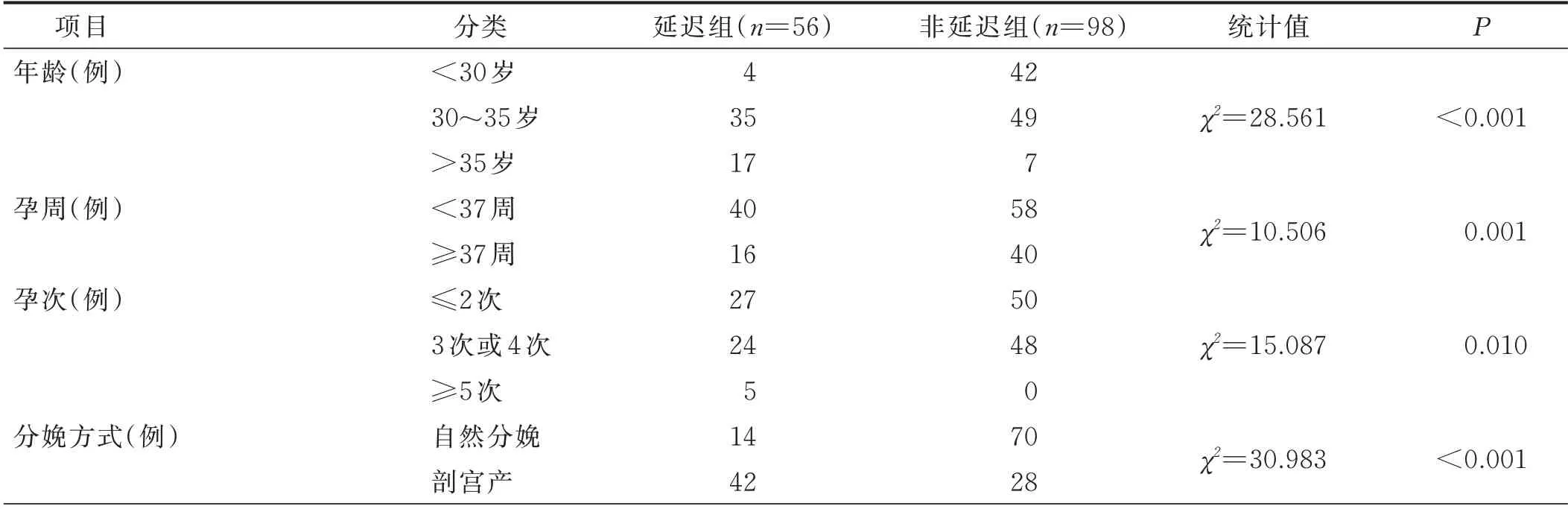
表1 母婴分离产妇泌乳启动延迟影响因素的单因素分析

(续表)
2.2 母婴分离产妇妊娠压力及简易应对方式得分情 况(见表2、表3)
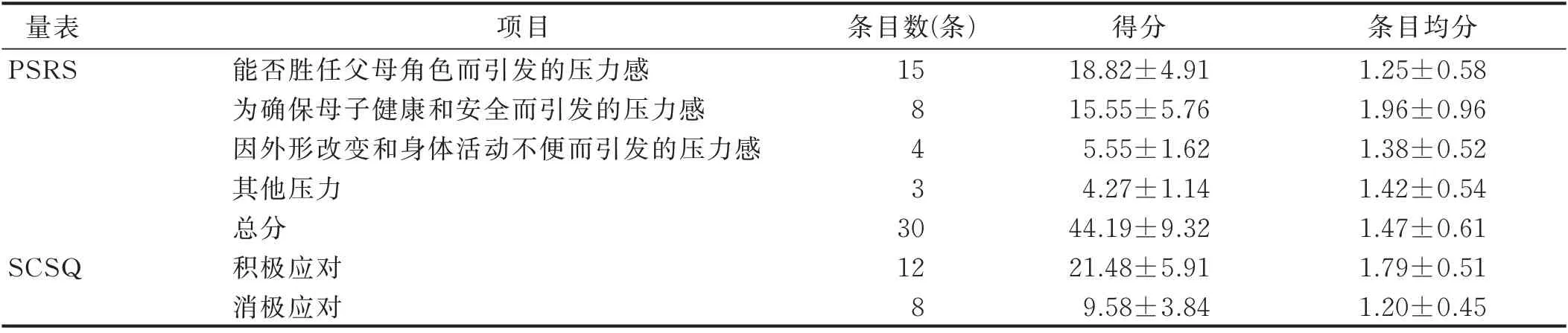
表2 母婴分离产妇PSRS 及SCSQ 得分(x±s,n=154) 单位:分

表3 泌乳启动延迟组与非延迟组PSRS 及SCSQ 得分比较(x±s) 单位:分
2.3 母婴分离产妇泌乳启动延迟影响因素的多因素分析 以母婴分离产妇是否发生泌乳启动延迟(是=1,否=0)为因变量,单因素分析有统计学意义的因素为自变量,进行二元Logistic 回归分析,年龄、孕周、孕次、孕前BMI、产前BMI、新生儿体重、PSRS 得分及SCSQ 得分赋原值,其余自变量赋值方式见表4,结果见表5。

表4 自变量赋值情况
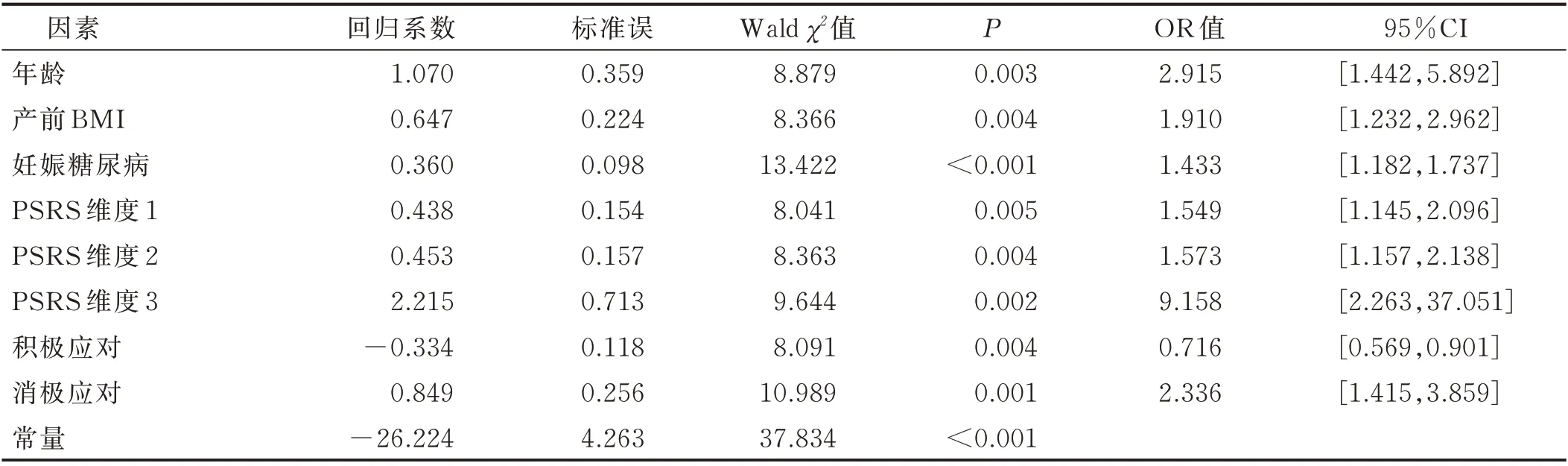
表5 母婴分离产妇泌乳启动延迟影响因素的Logistic 回归分析结果
2.4 母婴分离产妇泌乳启动延迟影响因素的结构模型 通过文献阅读与统计结果,采用结构方程构建母婴分离产妇泌乳启动延迟影响因素的结构模型。将年龄、产前BMI、妊娠糖尿病及PSRS 维度1、维度2、维度3 得分、积极应对得分、消极应对得分纳入模型,假定母婴分离产妇妊娠压力能直接影响泌乳启动情况和通过应对方式间接影响泌乳启动情况。模型检验方法采用最大似然法,参数如下:χ2/ν=1.139,规范拟合指数(NFI)=0.978,相对适配指数(RFI)=0.949,增值拟合指数(IFI)=0.992,比较拟合指数(CFI)=0.991,拟合优度指数(GFI)=0.977,Tucker-Lewis 指数(TLI)=0.985,调整拟合优度指数(AGFI)=0.931,近似误差均方根(RMSEA)=0.032,均符合统计学标准,模型拟合较好。分析模型发现,母婴分离产妇PSRS 维度1、维度2、维度3 得分对泌乳启动延迟均具有直接正效应,消极应对对泌乳启动延迟具有直接正效应;同时母婴分离产妇PSRS 维度1、维度2、维度3 得分通过消极应对方式对泌乳启动延迟具有间接正效应,见图1。

图1 母婴分离产妇泌乳启动延迟影响因素的结构模型图
3 讨论
3.1 母婴分离产妇泌乳启动延迟发生率较高 本研究结果显示,母婴分离产妇泌乳启动延迟的发生率为36.36%,与栾丹丹等[11]报道的住院早产儿母亲泌乳启动延迟发生率36%基本一致,明显高于Huang 等[12]研究报道。顾晓英等[13]研究结果显示,母婴分离母亲的泌乳量无法达到新生儿的实际需求,低于母婴同室产妇的正常泌乳量。因为无法对新生儿早期泌乳,许多产妇采取用手挤奶和电动吸奶器促进泌乳,但两者效果较差,原因可能是新生儿直接吸吮的方式对乳头、乳晕更容易产生有效刺激,对乳汁的排空效果较好,手工方式使得泌乳素释放受限,从而产生泌乳启动延迟的情况。因此,母婴分离产妇作为产妇中特殊的一类人群,应视为泌乳启动延迟的高危人群,尽早采取干预,促进其泌乳启动,帮助产妇实现母乳喂养。
3.2 母婴分离产妇的压力情况 本研究结果显示,母婴分离产妇PSRS 得分为(44.19±9.32)分,高于张兰等[14]调查结果,为确保母子健康和安全而引发的压力感条目均分最高。崔长钉等[15]研究结果显示,母婴分离产妇的母亲角色适应较差。产后早期,相比母婴同室的产妇,母婴分离会导致产妇在角色转换过程中出现母亲角色延迟确立,一方面由于母婴分离担忧新生儿健康问题,同时又要适应与新生儿情感上的分离,某些产妇会产生母婴分离的自责感,多重压力易产生焦虑、抑郁等负性情绪,而这些负面情绪会延续到出院后。
3.3 母婴分离产妇泌乳启动延迟影响因素 本研究结果显示,高龄、产前BMI 过高、妊娠糖尿病、PSRS 得分、消极应对得分是母婴分离产妇泌乳启动延迟的影响因素,与相关报道研究结果[12,16]一致。高龄产妇及妊娠糖尿病产妇均有着更高的泌乳启动延迟风险,前者可能与体内激素水平较低及产后恢复较慢等有关;后者可能与糖代谢异常有关[17]。本次研究中发现产前BMI 过高是泌乳启动延迟的危险因素,可能是由于孕期体重增加过多,增加了妊娠糖尿病、妊娠期高血压等并发症的风险[18]。在应对方式方面,积极应对是泌乳启动延迟的保护因素,消极应对是危险因素。良好的应对方式可以改变母婴分离产妇对分离的消极认识,对情绪的提高有重要作用,提高主观能动性,正确处理母婴分离带来的问题。越是消极应对的母婴分离产妇,内心往往产生更多的内疚和挫败感,更易出现各种负性情绪,从而影响泌乳[19]。
3.4 母婴分离产妇泌乳启动延迟与压力及应对方式的关系
3.4.1 妊娠压力对泌乳启动延迟有直接作用 泌乳过程是一个复杂且有多种内分泌激素参与的神经内分泌调节过程,催乳素在泌乳的启动和维持分泌中起重要作用。在早期母乳喂养中,催产素以脉冲形式释放,催产素的每个峰值均与产妇泌乳相关[20]。本研究结果显示,PSRS 得分是母婴分离产妇发生泌乳启动延迟的危险因素;结构方程模型进一步显示,母婴分离产妇PSRS 维度1、维度2、维度3 得分对泌乳启动延迟有正向预测作用,路径系数分别是0.17,0.21,0.07,即妊娠压力得分越高,越容易发生泌乳启动延迟,与葛圆[21]研究结果一致。根据应激理论,母婴分离作为产妇最强烈的应激,由于担心婴儿健康以及无法与婴儿正常接触,难以进入母亲角色,精神处于高度紧张和焦虑的状态,严重影响下丘脑-垂体-肾上腺轴的激素分泌[22],其释放的催产素峰值数量显著下降,从而减少或抑制催乳素的分泌,最终导致乳汁分泌不足。因此,产后早期护理人员应当重视缓解母婴分离产妇的心理压力这一问题,可通过增加情感心理护理干预、帮助产妇建立母亲角色、给予促泌乳护理干预、给予连续的信息支持等帮助缓解母婴分离对产妇的心理应激,从而达到促进乳汁分泌的作用。
3.4.2 妊娠压力通过影响应对方式对泌乳启动延迟产生间接作用 本研究结果显示,母婴分离产妇妊娠压力通过应对方式的中介作用对泌乳启动延迟具有间接影响作用,PSRS 维度1、维度2、维度3 得分对消极应对措施的路径系数分别是0.15,0.18,0.11,消极应对对泌乳启动延迟的路径系数为0.17,即说明妊娠压力越高,越容易使产妇采取消极应对方式,进而对泌乳产生不利影响,产生泌乳启动延迟。应对方式是产妇面临生产后与婴儿分离这种应激状态时所采用的不同措施,其直接目的是解决或减轻因分离状态而产生的不良情绪体验。Lazaraus 和Folkman 的应激的交互作用理论在本研究中应理解为,是否泌乳启动延迟是特定产妇心理特征和特定心理社会因素交互作用的结果。研究指出,个体的压力源与应对机制之间具有双向作用[23]。本研究中造成母婴分离的主要原因是新生儿早产、黄疸、早产等。有研究指出,与足月分娩的产妇相比,新生儿早产的女性更加焦虑、抑郁,更容易出现与母乳喂养相关的不良适应[24]。在新生儿健康存在问题时产妇容易产生恐惧,导致焦虑情绪增加,因此承受或面临较大的分离压力,表现出消极应对方式及自责态度等,较难处理好当前的各种问题而感受到更大的挫败感;另一方面,消极应对又将加重妊娠压力,不利于产妇做出积极的生理、心理、行为等反应,进而产生泌乳启动延迟、乳汁分泌不足及抑郁症等。宋玉萍等[25]研究指出,产后抑郁产妇更多采用消极应对方式,如幻想、逃避等。根据应激的CPT 理论[26],消极反应并不是产妇的人格缺点,产妇在受到应激环境的影响时,可以通过有效应对解决面临的困境,从而消除或降低应激反应,运用CPT 模型对母婴分离产妇的初级和刺激评价进行干预或矫正,对产妇感知的威胁来源进行分析,设计应对策略,完善对其家庭成员的生理、心理、行为等健康指导,帮助产妇对分离环境压力进行控制,帮助其缓解妊娠压力,提高身心健康水平。
4 小结
母婴分离产妇泌乳启动延迟发生率较高,其压力源主要来自为确保母子健康和安全而引发的压力感,产妇妊娠压力情况及消极应对方式对泌乳启动延迟具有直接和间接影响。在临床实践泌乳启动延迟的管理中,要针对母婴分离人群开展全程、早期、个体化干预指导,分析母婴分离产妇不同心理特征类型、不同级别压力及压力反应开展个体化健康教育,帮助其降低分离带来的应激压力,降低泌乳启动延迟的发生。
