临床药师在精神科开展药学服务模式的实践探讨
2023-01-05曲衎衎周勤沈远
曲衎衎,周勤,沈远
目前,国家卫健委明确提出“转变药学服务模式”,推进药学服务从“以药品为中心”转变为“以病人为中心”的工作方式,要求临床药师以重点加强药学专业技术服务,参与临床用药为中心。但目前在精神疾病中开展药学服务的研究较少,仅有厉倬学等[1]针对1例精神分裂症合并强迫症并发消化道出血的病人进行药学监护,但该研究仅对个案报道,未对精神科人群进行深入研究。廖丹等[2]针对临床药师在精神专科医院开展药学服务的实践进行探讨,但该研究尚未引入药物基因检测等服务手段。林芝等[3]报道了药师针对精神分裂症病人如何建立用药教育模式,但该研究仅针对用药教育进行了探讨,且尚未推广到所有精神疾病病人。徐明霞等[4]报道开展精神科药学服务的实践,但未对临床药师服务模式进行深入探讨。因此,本研究针对2019年1月至2021年6月无锡市精神卫生中心精神科临床药师服务模式进行深入探讨,以期为精神专科医院临床药师的药学服务模式提供思路。
1 临床药师药学服务工作模式
临床药师的基本职责是为临床医生、病人、护士提供药学服务,提升医院整体治疗水平,促进临床合理、安全用药,降低药物不良反应发生率。作为精神科临床药师,由于病人认知及智能受到不同程度的损伤,给临床工作带来巨大困难,使临床药学服务工作更具有专科特色,且更具有挑战性。目前我院针对精神疾病病人的药学服务工作分为以下三点:(1)一级药学服务:每周查房4~5次,对病人进行科学、系统的药学问诊,全面了解病人的病史及不良反应情况;对病人进行用药教育,交代所用药物的用法用量及用药注意事项等;以图文并茂的方式嘱病人依时、遵医嘱服药;病人出院时进行用药宣教。(2)二级药学服务:以血药浓度监测、药物基因组学、查阅相关文献资料提供药学信息为手段,根据药学实验室检测结果了解病人用药依从性、药物治疗效果等情况,为病人制定个体化治疗方案;同时对病人进行用药监护,了解是否药物不良反应等。(3)三级药学服务:发生药物不良反应时,及时协助医护寻找原因,根据药学实验室检测结果进行药物治疗方案调整;根据不良反应发生的原因及时调整药学监护计划,从而完成计划-实施-检查-处理(PDCA)循环[5]。
2 临床药师药学服务工作实践
根据我院精神科临床药学服务模式,在临床工作中,临床药师根据病人具体情况,采用相关文献资料提供药学信息、血药浓度监测与药物基因组学等手段开展具体工作。以下为药学服务具体工作内容。
2.1 提供药学信息的药学服务模式病人,男,28岁,诊断精神分裂症,12月3日因未坚持服药病情加重入院,入院后沿用在门诊配服的奥氮平2.5 mg每晚1次治疗,并加量至5 mg每晚1次控制精神症状,查肝功能正常,奥氮平逐渐加量。12月18日奥氮平加量至20 mg,12月26日复查肝功能:谷丙转氨酶(GPT)483 IU∕L,谷草转氨酶(GOT)269 IU∕L,乳酸脱氢酶(LDH)268 IU∕L,提示肝功能损害,病人无肝炎病史,入院时肝功能正常,因此考虑奥氮平所致药源性肝损可能性较大;查体巩膜无黄染,肝区叩击痛(-),双下肢无浮肿。奥氮平血药浓度62.2 μg∕L(参考范围20~80 μg∕L)[6];药物基因组学检测结果显示病人细胞色素P450 1A2(CYP1A2)酶为AC型,预测病人对奥氮平应答较强,敏感性较高,较易发生药物不良反应。根据病人病情、血药浓度监测以及药物基因组学检测结果,暂将奥氮平减量至10 mg每晚1次,加用复方甘草酸铵胶囊2粒每日3次护肝治疗。12月29日复查肝功能:GPT 584 IU∕L,GOT 311 IU∕L,直接胆红素(DBIL)27.6 μmol∕L,谷酰转肽酶(GGT)65 IU∕L,停用奥氮平,加用还原型谷胱甘肽1.80 g+0.9%氯化钠注射液500 mL静脉滴注每日一次护肝降酶治疗;换用氨磺必利0.2 g每晚1次控制精神症状,并逐步调整剂量至0.2 g每日2次(早、中)。病人使用氨磺必利后自诉头痛、头胀、睡眠差,加用奥沙西泮30 mg每晚1次仍未明显改善夜眠。4 d后,换用帕利哌酮缓释片3 mg每晚1次控制精神症状,换用对降低丙氨酸氨基转移酶疗效较好的甘草酸二铵胶囊150 mg每日3次护肝降酶治疗,并停用复方甘草酸苷胶囊。换用帕利哌酮缓释片第2天,复查肝功能:GPT 447 IU∕L,GOT 157 IU∕L,GGT 85 IU∕L,虽高于正常,但较前明显下降,继续予还原型谷胱甘肽护肝降酶治疗。
针对该病人,临床药师查阅既往病例发现,2年前病人入我院予氨磺必利0.4 g每日2次控制精神症状,查肝功能正常。因病人妄想明显、幻听、情绪抵触、懒散、思维内容不愿暴露,10 d后加用氯氮平50 mg每晚1次控制精神症状,并逐渐加量至50 mg每日一次(中)、100 mg每晚1次控制精神症状。20 d后复查肝功能正常,幻听明显减少、妄想松动、情绪平稳,病情好转出院。3个月后门诊复查肝功能正常。
针对该病人使用奥氮平明显引起肝功能异常,而使用氯氮平肝功能正常的情况,临床药师分析:药物导致肝损害主要取决于药物本身对肝脏的损伤以及机体对药物的特异质反应[7]。而抗精神病药物所致肝损害主要有3种机制:(1)吩噻嗪类或其代谢物可影响胆汁分泌和排泄,导致胆汁淤积,可能与免疫介导的超敏反应有关[8];(2)药物或其代谢产物的直接毒性攻击肝细胞,代谢产物轻微的毒性累积可导致迟发型的肝脏毒性。虽然药物继续损伤肝细胞,但肝细胞可通过上调抗氧化基因或伴侣蛋白来适应这种变化[7];(3)通过肝脏间接增加代谢综合征的风险,导致非酒精性脂肪性肝病风险的增加[9]。研究表明,抗精神病药物引起的病理变化主要表现为急性细胞溶解;氯氮平和奥氮平比其他新型抗精神病药物增加非酒精性脂肪肝的风险明显升高[10]。因此,临床药师分析氯氮平、奥氮平引起肝功能异常的机制可能为直接损伤肝细胞,且其代谢产物可发生轻微的毒性累积从而引起迟发性肝毒性。由表1可见,奥氮平的代谢产物较为复杂,且种类数明显多于氯氮平代谢产物,因而其肝脏毒性可能高于氯氮平[11]。
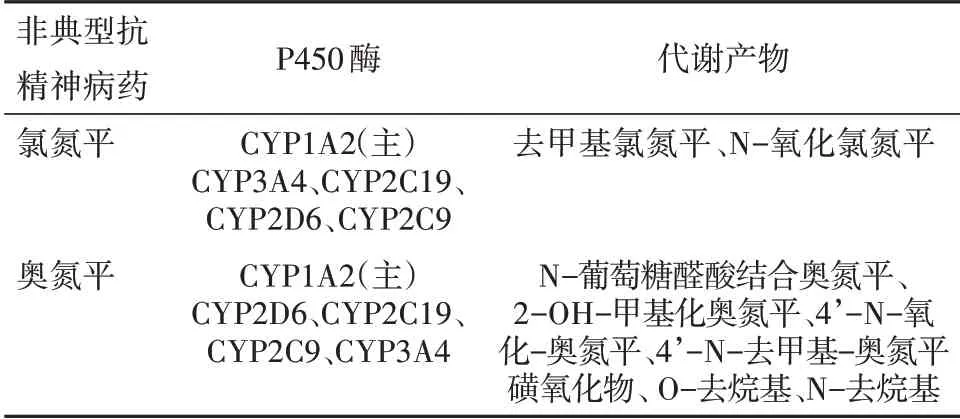
表1 氯氮平及奥氮平代谢比较
研究表明,肝酶异常主要发生在氯氮平、奥氮平,其中奥氮平最有可能发生肝酶异常[12]。对两种药物分别进行分析:氯氮平引起肝功能损害具有剂量依赖性,一般发生在剂量为200~400 mg[13]。除极少数病人在用药1周内发生肝功能异常,大部分通常在用药3~5周发生,当剂量降低后部分病人的肝酶指标可恢复正常。氯氮平引起严重肝脏毒性较少见,仅见于个案报道[11]。奥氮平为氯氮平的同系物,病人使用奥氮平后可出现暂时性、非剂量依赖性、无症状性的肝酶升高,与丙戊酸盐合用时更易发生肝功能异常。奥氮平可诱导肝细胞损伤,伴有单核细胞、淋巴细胞小叶中心坏死、门静脉区域嗜酸性细胞浸润;且其与严重肝毒性、免疫原性肝炎、急性肝细胞胆汁阻塞性肝损伤和肝细胞性肝炎均有关[14]。
由此临床药师分析该病人使用奥氮平引起肝功能异常,而氯氮平无明显异常,可能是由于奥氮平引起肝功能异常的风险相对更高,且该病人对奥氮平具有特异质反应。临床药师与医师沟通后,予病人小剂量氯氮平(25 mg)抗精神病治疗,根据临床症状缓慢加量至50 mg,病人精神症状明显好转。同时临床药师对病人进行药学监护,肝功能指标好转。
2.1.1 常规药学监护为预防病人发生药物性肝损伤,用药前及用药期间,应给予相关实验室检查[15],建议:(1)前期评估:临床药师重点关注病人既往病史、用药史及目前用药情况,分析所用药物与肝功能异常之间的关系;了解既往是否发生过肝功能异常,若既往发生,则须排除非药物因素引起的肝功能异常,如病毒、感染、自身免疫性疾病、缺血性疾病记忆代谢性疾病等。本案例中,临床药师查阅既往病例发现病人使用氯氮平疗效较好,且未发生明显肝功能异常,结合药学信息、血药浓度监测以及药物基因组学检测结果,为下一步治疗方案提供可靠信息。(2)评估风险因素:临床药师须综合评估病人发生肝损伤的风险,是否存在高风险因素,如肝细胞损伤、女性、高总胆红素、高GOT且GOT∕GPT>1.5等,此类因素皆可导致急性肝损伤。(3)评估基线值:由于抗精神病药物引起的体重增加和代谢综合征可间接损害肝功能,且年龄与肝功能异常的发生以及不同类型的肝损伤具有相关性,因此,使用抗精神病药物前,临床药师对病人年龄、体重及相关脂质代谢指标进行综合评估;同时明确肝损伤类型,以针对不同的肝损伤类型给予相应的干预措施。老年病人代谢及排泄功能较弱,药物易发生体内蓄积,更易发生胆汁淤积性或混合性肝损伤;而年轻病人则易发生肝细胞毒性。若使用抗精神病药物前肝功能正常,使用药物治疗后仍需定期监测肝功能。建议每年至少检查一次肝功能指标,而对于较易引起肝功能异常的氯氮平、奥氮平,建议每6个月检查一次肝功能[16]。
若病人已发生肝功能损害,建议使用低剂量或较少经过肝代谢的药物(如氨磺必利、帕利哌酮);同时应避免使用吩噻嗪类药物(如氯丙嗪),并至少每周一次肝功能检查[16]。另外,部分常见药物不良反应如过度镇静或便秘可使病人运动量减少或排泄受阻,导致药物体内蓄积,可加重肝损害,临床药师应给予充分监护。本案例中,在临床药师的建议下医师予病人换用氯氮平后,疗效较好且肝功能明显好转;临床药师监护病人肝功能相关指标,建议定期复查肝功能;同时对病人进行用药教育,嘱慎用可能引起肝功能异常的药物如膳食补充剂或中药如含何首乌的药物[17]等。
2.1.2 药物致肝损伤后药学监护若病人使用药物后发生肝功能异常,临床药师应及时给予肝损伤后药学监护[14]:(1)及时评估:综合评估可能导致肝损伤的药物,并建议及时停用,同时对病人进行定期随访,尽量避免再次使用可疑或类似药物;本案例中,病人使用奥氮平发生肝功能异常,临床药师建议及时停用,同时对其进行用药教育,嘱后期尽量避免使用奥氮平等可能引起肝功能异常的药物。(2)权衡利弊:停药后,临床药师应协助医师对病人原患疾病的进展情况进行评估,同时对继续用药是否导致肝损伤加重的风险给出建议;根据药学专业知识以及药物所致肝损伤的类型,为临床提供引起肝功能损伤风险较小的药物。本案例中尽管氨磺必利、帕利哌酮等药物对肝功能影响较小,但病人难以耐受,根据病人既往用药,临床药师建议选用氯氮平,同时给予密切用药监护,后期临床效果较好。(3)及时补救:针对病人肝功能异常情况及时提供个体化对症治疗决策,同时上报药物不良反应。临床药师建议予该病人谷胱甘肽及甘草酸二铵保肝治疗,后期临床效果较好。
本研究临床药师在药学服务过程中,严格按照我院精神科临床药师工作模式开展药学服务,详细了解病人既往史、用药史、病情变化及治疗情况,查阅相关文献信息,根据血药浓度监测、药物基因组学等药学实验室检测结果,为病人制定个体化用药方案,同时提供较为完善的药学监护,病人接受治疗后,精神症状明显好转,肝功能指标改善,得到了医、患、护的认可与信任。
2.2 血药浓度监测联合药物基因组学干预的药学服务模式病人女,31岁,诊断妄想型精神分裂症。入院予奥氮平5 mg每晚1次及氨磺必利0.2 g每日2次,症状未见明显改善。查奥氮平血药浓度23.0 μg∕L,处于参考范围(20-80 μg∕L)的下限;氨磺必利血药浓度为139.8 μg∕L,处于参考范围(100~320 μg∕L)中等水平[4]。将奥氮平逐渐加量至15 mg每晚1次,再次复查奥氮平血药浓度为23.1 μg∕L,血药浓度未明显升高,观察病人临床症状未见明显改善。临床药师建议进行药物基因组学检测,检测奥氮平敏感基因CYP1A2为AA型。临床药师根据药物基因组学检测结果建议:(1)病人对奥氮平较为不敏感,应答较弱,预测药物疗效较差,不建议奥氮平继续加量;(2)而氨磺必利因由于较少经过肝脏代谢而直接排泄,体内代谢途径对其影响较小;且病人临床症状主要表现为懒散、被动、自言自语,阴性症状较为明显;氨磺必利可通过阻断突触前膜D2∕D3受体,中断负反馈抑制,增加多巴胺(DA)的传递而使突触间隙DA水平升高,引起前额叶皮质DA活动性能提高,从而缓解阴性症状[18],因此建议将氨磺必利适当加量;(3)注意复查血药浓度,监测药物不良反应。氨磺必利缓慢加量至0.4 g每日2次后,复查其血药浓度为263.6 μg∕L,病人临床症状明显改善。
5 d后病人临床症状出现波动,临床药师建议及时监测血药浓度。监测结果为:奥氮平血药浓度6.1 μg∕L,氨磺必利血药浓度203.3 μg∕L。根据血药浓度监测结果,临床药师推测病人可能存在藏药行为,建议预防病人藏药,提高用药依从性;注意定期监测血药浓度,观察病人临床症状及药物不良反应;同时对病人进行用药教育,提高其治疗信心及用药依从性。经检查,病人存在藏药行为,用药依从性较差。病人听从临床药师用药指导后,在医护人员的监督下定时服药,复查奥氮平血药浓度23.1 μg∕L,氨磺必利血药浓度252.8 μg∕L,临床症状明显好转。
临床药师在药学服务过程中,深入临床积极与医师进行沟通,详细了解病人治疗方案及病情变化,充分发挥血药浓度监测与药物基因组学有效结合的优势,提供个体化治疗方案,指导临床合理调整药物剂量;同时对病人进行用药教育以及药学监护,有效提高病人用药依从性,明显降低药物不良反应[19]。
随着临床药师制度的大力推进,“以病人为中心”的药学服务模式在我院精神科深入推广,真正融入临床医药护的治疗团队中,为病人提供更为全面、专业的药学服务。同时,临床药师不断进步与学习,努力丰富临床知识,建立更为专业的药学服务模式,从而为精神科病人提供更为安全、合理、有效的药学服务,为临床药学事业的发展贡献一份微博之力。
