血清白细胞介素-6在新生儿B族链球菌败血症中的诊断价值
2022-12-30徐文波向秀华
徐文波,向秀华,冯 磊,李 丹
(玉溪市人民医院 昆明医科大学第六附属医院,云南 玉溪 653100)
新生儿败血症为临床常见的感染性疾病,具有病情进展迅速、高死亡率等特点。调查发现[1],B族链球菌(GBS)属新生儿败血症主要病原菌之一,新生儿围生期因GBS侵入,且自身免疫屏障薄弱,病原菌扩散可在短期内发展至全身性感染,导致败血症发生。新生儿GBS败血症早期症状缺乏特异性,而常规血培养检验耗时长,加之早期抗生素影响检测结果,导致新生儿GBS败血症早期诊断具有局限性。研究[2-3]表明,血清白细胞介素(IL)-6在新生儿GBS败血症病情进展过程有着重要参与效应,检测患儿血清IL-6水平有助于新生儿GBS败血症的早期诊断。本文收集新生儿GBS败血症患儿临床资料,检测其血清IL-6表达水平,观察患儿临床特点,分析血清IL-6用于诊断新生儿GBS败血症的临床价值。
1 资料与方法
1.1一般资料:选取2019年2月~2021年8月收治的新生儿败血症患儿153例,均为娩出72 h内发病,男75例,女78例。诊断标准:符合《新生儿败血症诊断及治疗专家共识(2019年版)》相关标准[4],娩出≤72 h感染发病,有发热症状,体温>38.5℃或<36℃,伴心动过速,心率<100次/min或>180次/min;伴呼吸急促症状,呼吸频率>50次/min,血常规白细胞计数>34×109/L;上述指证需达到2项以上。纳入标准:血培养确诊为新生儿败血症确诊,日龄<3 d;单胎妊娠,阴道分娩;孕周≥35周;患儿家属知情同意。排除标准:伴先天性心脏病或其他脏器功能不全;产妇围生期急性感染;血液系统疾病;血培养诊断GBS感染合并其他病原菌,多重感染;伴免疫缺陷病。基于新生儿败血症患儿血培养结果分组,GBS败血症组39例,非GBS败血症组114例。另收集本院同期出生72 h内的正常新生儿50例作为健康对照组。研究经院伦理委员会批准同意。
1.2方法:收集调查新生儿败血症患儿性别、胎龄、出生体重、出生1 min Apgar评分等基础资料,发热、呼吸异常、气促、喂养困难、抽搐、嗜睡、惊厥、神经系统并发症、病理性黄疸、高龄产妇、产褥期发热、胎膜早破等情况。于患儿入院24 h内及治疗后恢复期第2天分别取外周血5 ml,离心10 min,3 000 r/min,离心半径12.5 cm;B簇链球菌采用PCR-荧光探针法,仪器为ABI7500,试剂盒由广州达安基因股份有限公司生产;IL-6采用化学发光法检,试剂盒、仪器为Roche 601均为德国罗氏技术有限公司生产。

2 结果
2.1新生儿败血症患儿、产妇临床特征情况比较:GBS败血症组惊厥、神经系统并发症、病理性黄疸、胎膜早破发生率明显高于非GBS败血症组,差异有统计学意义(P<0.05);两组性别、胎龄、出生体重、出生1 min Apgar评分、发热、呼吸异常、气促、喂养困难、抽搐、嗜睡、高龄产妇、产褥期发热等特征比较,差异无统计学意义(P>0.05)。见表1。
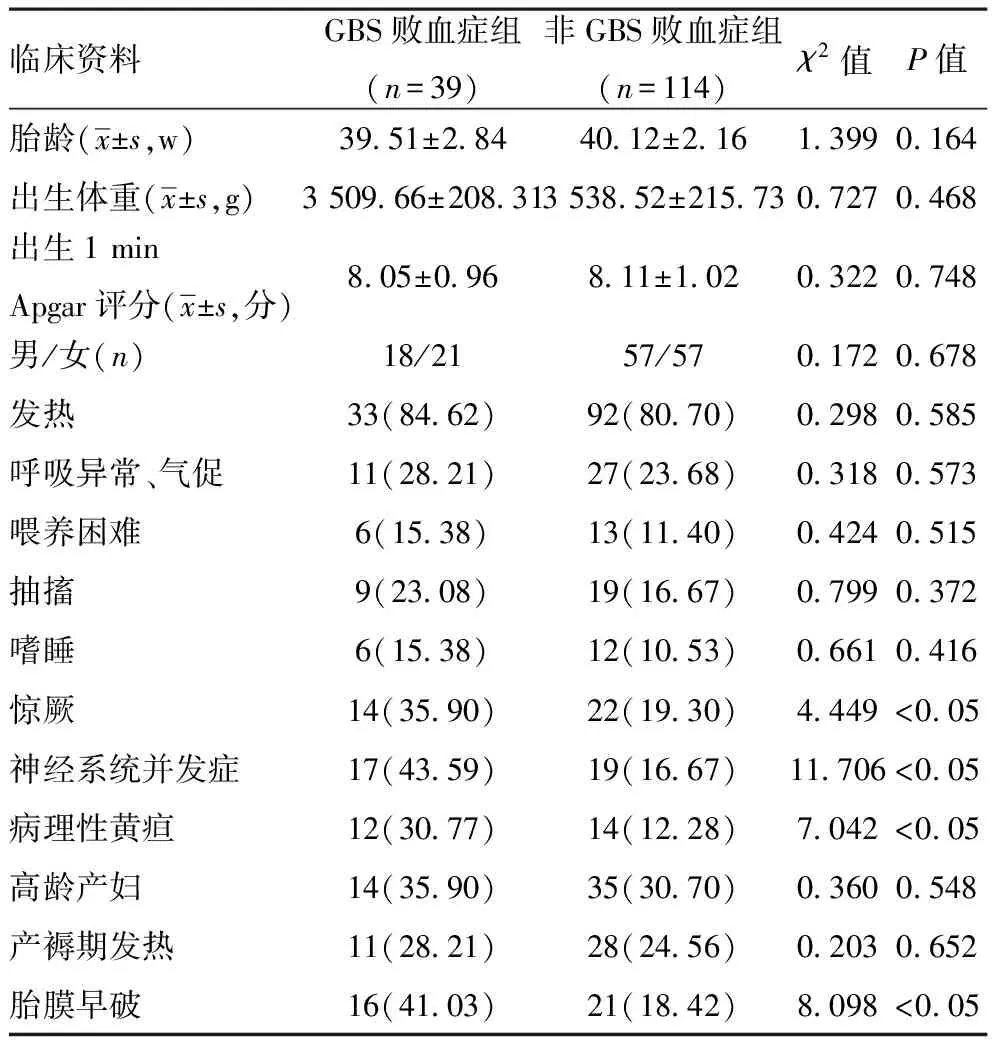
表1 新生儿败血症患儿、产妇临床特征情况比较[n(%)]
2.2各组血清IL-6表达水平比较:入院时,GBS败血症组血清IL-6水平明显高于非GBS败血症组、健康对照组,且各组血清IL-6水平组间比较,差异有统计学意义(P<0.05);恢复期GBS败血症组血清IL-6水平略高于非GBS败血症组,但差异无统计学意义(P>0.05)。见表2。

表2 各组血清IL-6表达水平比较
2.3血清IL-6诊断新生儿GBS败血症ROC曲线:根据血清IL-6水平绘制ROC曲线,曲线下面积(ACU)为0.693,95% CI: 0.559~0.762,血清IL-6水平阙值为6.46ng/L,诊断新生儿GBS败血症的敏感度为66.5%,特异性63.9%。见图1。

图1 血清IL-6诊断新生儿GBS败血症的ROC曲线
3 讨论
新生儿败血症病情进展迅猛,且不易控制,病死率较高,部分患儿存活亦有较高风险遗留脑积水、智力障碍等相关神经系统后遗症,给患儿自身及家庭带来极大的负担[5]。文献[6]报道,国内新生儿败血症患者死亡率高达11.5%~31.6%,其中又属GBS感染所致败血症患儿死亡风险较高。研究[7]指出,新生儿自身机体免疫屏障尚不成熟,产妇GBS感染或阴道内GBS定植,胎儿经阴道分娩可导致GBS病原菌侵入其血运循环,诱发全身性炎性反应致败血症发病。Shazly等[8]研究,GBS感染不仅对新生儿生命健康有着巨大威胁,GBS感染亦将增加胎膜早破、胎儿发育不良、早产等不良妊娠结局风险。本文结果显示,新生儿GBS败血症组胎膜早破率明显高于非GBS感染组,与潘彩琴等[9]研究一致。
本文新生儿GBS败血症患儿构成比为25.49%(39/153),与陈海迎等[10]调查结果相符。针对GBS感染所致新生儿败血症特征分析发现,GBS感染败血症患儿神经系统并发症、惊厥、病理性黄疸发生率明显高于非GBS感染败血症患儿,提示新生儿GBS感染所致败血症对患儿脑组织、神经功能损伤较严重,建议针对GBS败血症患儿诊疗期加强脑组织、神经系统病变的关注,及时进行相关干预,期以降低GBS败血症患儿脑组织、神经系统损伤。
当前临床针对新生儿败血症的诊断主要以血培养、纤维蛋白原、白细胞计数等血常规指标[11],但这类血常规指标主要在败血症病情进展至一定程度之后才发生变化,观察期晚,不适于败血症早期诊断。血清IL-6则是机体免疫系统机制中主要的细胞因子,研究[12-13]证实,新生儿败血症发生初期(24~48 h)血清IL-6即已出现异常高表达,通过检测血清IL-6则能够辅助新生儿败血症早期诊断。本文通过对比GBS感染败血症患儿与非GBS感染者血清IL-6水平发现,GBS感染败血症患儿血清IL-6水平更高。经分析可能与GBS释放透明质酸酶、溶血素、侵袭因子进而刺激患儿IL-6过表达,导致免疫功能失调,炎性反应有关[14]。刘启星等[15]研究认为,血清IL-6水平与新生儿败血症病情进展程度及预后转归密切相关,本文中GBS感染败血症患儿血清IL-6水平明显较高,患儿炎性反应程度及临床症状亦较非GBS感染者更为严重,提示GBS感染患儿不良预后风险更高。通过ROC曲线分析,血清IL-6的ROC曲线面积为0.693,血清IL-6水平阙值达到6.46 ng/L时,新生儿GBS败血症诊断敏感度与特异性分别为66.5%、63.9%,提示血清IL-6诊断鉴别新生儿GBS败血症具有良好诊断价值,可利用IL-6水平变化早期诊断新生儿GBS败血症。
综上所述,新生儿GBS败血症并发症较严重,可伴有神经系统损伤、惊厥、病理性黄疸等特征表现,其血清IL-6水平较高,具有辅助诊断GBS感染败血症的临床价值。
