宫颈锥切术用于诊断早期宫颈癌和宫颈上皮内瘤样病变的价值分析
2022-12-29欧宇
欧 宇
(锦屏县人民医院 贵州 黔东南 556700)
宫颈癌是我国妇女发病率最高的恶性肿瘤,其发病率居世界首位。HPV感染是引起宫颈上皮内瘤样病变(CIN)的重要病因,也是导致宫颈癌发生的重要因素。虽然 HPV感染最后发展成宫颈癌病例的比例很小,但是随着宫颈高度危险 HPV的持续存在,其病变发展为 CIN,特别是在宫颈高级别鳞状上皮内病变(HSIL)后,宫颈癌发病率明显上升[1]。宫颈癌的临床检查和阴道镜检查已被大量使用,早期宫颈癌和宫颈上皮内瘤样病变的临床检出率逐年增加,这些病例通过外科手术后的病理检查与阴道镜下的多点活检结果不同,有可能导致病理检查的加重[2]。所以,为了防止宫颈癌的发生,应及早发现并及时采取适当的治疗措施,宫颈锥切术作为一种既能诊断又能治疗 CIN的新技术,已经成为临床上的首选治疗手段[3]。临床上,宫颈锥切术术后病理学和阴道镜下多点活检的结果不尽相同,宫颈锥切术中的组织切除和冷冻病理检查的要求也有争论[4]。对医院妇产科共开展宫颈锥切术和阴道镜活检的80例患者进行了临床观察,并对宫颈锥切术对 CIN及早期宫颈侵犯的诊断价值进行了探讨,并将其与阴道镜下多点活检对照,并对冷冻病理检查的精确度进行了分析。
1 资料与方法
1.1一般资料
宫颈上皮内瘤样病变或可疑微浸润病例80例,全部病例符合有性生活史、非妊娠、未做子宫切除史、术前已完善阴道镜多点活检的条件,其中58例患者在术中进行了冷冻病理检查。病人的年龄在21~63岁之间,平均(37.85±7.63)。临床表现以检查发现宫颈排癌异常、阴道接触性出血、白带异常、月经不调等为主。
1.2手术方法
1.2.1阴道镜下多点活检
用内窥器对宫颈进行彻底曝光,用纱布擦去表皮分泌物和粘液,观察宫颈大小、形态,分别进行乙酸和碘实验,采集影像后,用活检钳夹取可疑病灶,如无明显病灶;可以分别位于转移带3,6,9;12:00取活检标本,送检病理。
1.2.2宫颈锥切术
手术前再次做阴道镜检,碘染色可显示病变的范围,切缘在不染色的部位5 mm,椎高到颈管20~30 mm,用电凝球进行止血,并将凡士林纱条置于颈管内,防止宫颈粘连;12点取标本作标记,再进行冷冻切片病理学观察。用宫颈锥切术和阴道镜多点活检术的病理检查结果进行对比,并结合病理检查结果进行分析。术后定期追踪,每3个月进行一次细胞学检查。如果没有任何异常,则一年一次的随访。
1.3病理诊断
术中行宫颈锥切术中行冷冻病理检查,对病变最严重的部位拍术中冷冻病理,对58例患者进行常规病理检查,其余41例直接送常规检查。经阴道镜活检,宫颈锥切术,全子宫切除术,子宫全切除术,术前检查结果以术前检查为准。
1.4观察指标
根据宫颈锥切术术后的常规病理检查,术中冷冻病理结果与LSIL、HSIL、宫颈原位癌、可疑宫颈浸润癌患者术后常规病理比较;术中冷冻病理中,符合术前阴道镜检查的诊断标准为1,不符合标准的诊断为0。同理术后常规病理符合阴道镜活检结果定义为1,不符者定义为0[5]。
1.5统计学方法
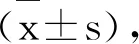
2 结果
2.1宫颈锥切术常规病理与阴道镜下多点活检病理检查符合情况
宫颈锥切术术后48例患者的病理组织学与阴道镜下多点活检结果完全相符的有48例,全部符合率为60.00%,32例不符合(40.00%),其中宫颈锥切术后病理检查较阴道镜下活检结果升级的有15例(10.49%),降级的有40例(27.97%)。请参阅表格1。
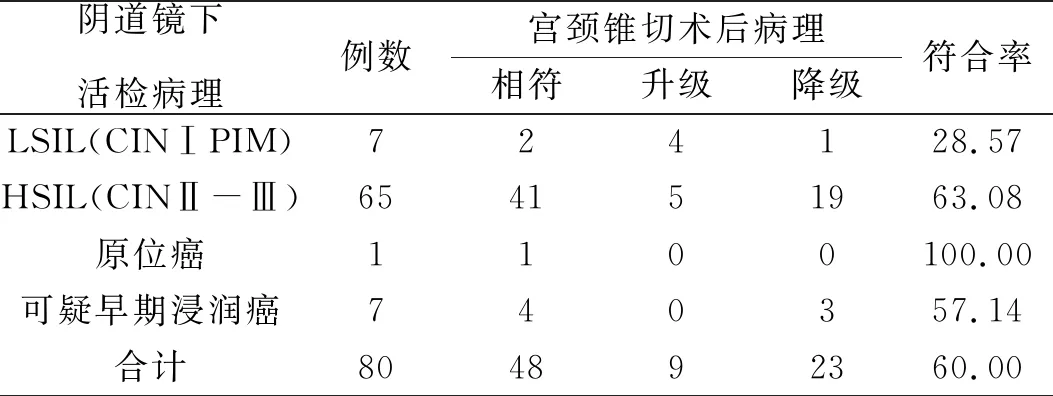
表1 阴道镜多点活检与宫颈锥切术后病理结果比较(n,%)
2.2宫颈锥切术术中冷冻病理与术后常规病理结果的比较
术中冷冻病理与术后病理检查相比,有显著性差异(P<0.05)。宫颈锥切术术中冷冻病理与手术后常规病理检查的符合率分别为43.10%(58/25)、术后较术中病理升级的为55.17%(58/18),术中 LSIL升级为 HSIL7例、8例慢性炎症发展为 LSIL、11例慢性炎症升级为 HSIL;1例患者在手术中 HSIL进展为原位或浸润癌。术后较术中降级的为3.45%(2/58),HSIL下降到 LSIL 1例,手术中原位癌1例降低到 HSIL。58名病人中,14名病人在术中进行了术中行冷冻病理后直接行筋膜外子宫全切术,1名手术中的原位癌及局部间质浸润,被确诊为宫颈癌 IA1期,1例在术中进行 LSIL手术后升级为宫颈癌ⅠA1期,1例在手术中进行 HSIL手术后发展到宫颈癌 IA1期。
3 讨论
3.1阴道镜下多点活检能否替代宫颈锥切术
学者的试验结果表明,及早发现宫颈癌前期病灶,并采取适当的阻滞疗法,可明显降低宫颈浸润性肿瘤及转移的机率,提高病人的生存率,并明显降低病死率[6]。本研究发现,高级别 CIN (48/80)与宫颈癌经阴道镜下多点活组织学检查确诊,对 CIN及宫颈癌的早期诊断具有明显的意义。但阴道镜检查对宫颈管内病变的正确诊断率很低,不能很好的分辨出原位癌和浸润癌,而且阴道镜下的材料也很少,只能找到一些浅表的组织,经常会出现漏诊的情况[7]。如表1所示,术前经阴道活检确诊为 LSIL的病人,其手术后的升级比降级的病人要高,这是因为在阴道镜下, LSIL的病变很小,或者没有明显的病灶,所以选择的活检位置也比较少,而在宫颈锥切术中,可以将子宫颈圆锥状切除,从而获得更完整的病变组织。相比之下,术前确诊的 HSIL和疑似早期侵犯癌的降级比升级组更多,这是由于患者自身的病变范围比较窄,所以在使用阴道镜活检的时候,病人的病灶已经被切除了。未发现残余宫颈有较深的病灶[8]。宫颈锥切术是一门古老的手术,其手术的范围主要是子宫颈外口及颈管的全部病变,其结果与传统的阴道镜下多点活检相比,更能体现出病变的范围和深度;可用于 CIN的最后诊断。
3.2宫颈锥切术既是诊断性手术又是治疗性手术
阴道镜多点活检作为宫颈疾病的“金标准”,在 CIN和早期宫颈癌的筛查中得到了广泛的应用,临床上对可疑宫颈病变的诊断准确率很高,而阴道镜检查对宫颈管病变的诊断准确率不高;由于不能精确区分原位癌和浸润性癌,由于取材的因素多,不能获得更深层次的组织,所以诊断的准确率与真实的病理结果有一定的差别[9]。目前已有文献报导,宫颈锥切术是目前临床上诊断和治疗宫颈细胞学检查异常的一种方法,经宫颈锥切和阴道镜多点活检法的正确率为60%~70%,其中有30%的病例会出现漏诊或误诊[10]。在手术中,将病灶部位的宫颈外口部和宫颈管进行了圆锥切除,为制定正确的手术方案和改善预后提供了依据。宫颈锥切术的主要并发症是术后大出血,多数是由于伤口感染、结痂脱落所致。宫颈锥切术术前应用肾上腺素、术中电凝、缝线止血等,均能减少手术出血量,减少出血时间;手术的时机选在非经期和经期晚期;宫颈锥切术是一种安全、有效的多点阴道镜活检术[11-12]。
本研究结果表明,宫颈锥切术手术后切缘阳性率分别为5.00%和5.00%(80/80)。样本切缘或锥顶呈阳性的病人,其病变持续存在或发展的可能性都很高,因此, Tillmanns等对248例宫颈锥切术 CIN病人进行了一项研究,结果显示,在66例切缘阳性病例中,33例有持续或复发,而切缘阴性的182例中只有12例随后出现 CIN。切缘阳性的病人要引起足够的重视,及早治疗,切缘阴性并不代表没有残留的子宫颈组织,而且病变越严重;这种情况下,有较大的可能是残留的宫颈组织,早期需要定期复查3-6个月,没有任何问题,可以在以后1 a内复查一次。
3.3术中行快速冷冻检查的准确性及局限性
有研究显示,冷冻病理学的精确度约为87%,但是在58名病人被送去冷冻后,其病理切片与最后的病理切片结果完全一致的只有43.10%,远远少于国内和国外的报告。这与切片的品质、病理医师的水平和冷冻时间的差异有一定关系。以宫颈锥切术为目的的病人,通常不会根据术中的诊断来改变手术方法,但如果是为了确定下一步的治疗方案,特别是早期宫颈癌的病人,则会在术中进行冰冻检查,由于术中的冰冻可能会有一些错误,所以会选择常规的病理检查,再加上等待冰冻化验的过程,会导致手术时间的延长;手术过程中的麻醉风险增大,病人的经济负担也随之增大,所以冷冻病理检查在宫颈锥切术中的应用还有待进一步的观察和探讨。
综上所述,多点阴道镜检查对宫颈上皮内瘤样病变及早期宫颈癌的诊断有一定的局限性。宫颈锥切术不仅是诊断和治疗的黄金标准,而且可以作为一种有效的治疗手段。冷冻病理检查在宫颈锥切术中有一定的应用价值,但最终的确诊还是要看手术后的病理。
