经纤支镜引导下鼻腔气管插管及吸痰、肺泡灌洗在慢性阻塞性肺疾病合并呼吸衰竭患者中的应用效果
2022-12-28肖志波仙游县总医院福建莆田351200
肖志波 仙游县总医院 (福建 莆田 351200)
内容提要: 目的:探究经纤支镜引导下鼻腔气管插管及吸痰、肺泡灌洗在慢性阻塞性肺疾病(Chronic Obstructive Pulmonary Diseases,COPD)合并呼吸衰竭患者中的应用效果。方法:选取2019年8月~2021年8月本院收治的COPD合并呼吸衰竭患者82例,根据治疗方案不同分为2组,对照组给予喉镜引导下口腔气管插管辅助呼吸,观察组给予纤支镜引导下鼻腔气管插管辅助呼吸。对比2组治疗效果。结果:观察组疗效高于对照组(P<0.05);观察组一次插管成功率、撤机成功率高于对照组,不良反应发生率低于对照组(P<0.05);生命体征变化优于对照组(P<0.05)。结论:经纤支镜引导下鼻腔气管插管及吸痰、肺泡灌洗可改善COPD合并呼吸衰竭患者临床病症,促进患者生命体征恢复正常,降低不良反应发生风险。
慢性阻塞性肺疾病(Chronic Obstructive Pulmonary Diseases,COPD)是一种常见呼吸系统疾病,由于患者肺功能下降而致气流受限,进而引发通气功能障碍,并呈进行性变化。临床常表现为长期反复咳痰、咳嗽、运动耐力降低等症状,急性发作会引发严重呼吸困难,短时间内并发呼吸衰竭,造成人体代谢紊乱、引发多器官功能障碍,危及患者生命。临床上,其治疗在于迅速建立人工气道,恢复人体气体交换功能,以改善人体缺氧状态。目前,常选择喉镜引导下行口腔气管插管,接通呼吸机的气管直通肺部,对缓解呼吸衰竭效果显著,但由于创口部位在咽喉,部位特殊,容易出现声带水肿、咽喉部损伤等并发症,给患者造成非常大的生理疼痛[1,2]。近年来,纤维支气管镜(简称,纤支镜)引导下鼻腔插管逐渐在临床上应用,其对减少呼吸道感染具有积极作用。有研究数据显示纤支镜引导下鼻腔插管可降低患者并发症发生风险[3]。本研究选取COPD合并呼吸衰竭患者82例,旨在探讨经纤支镜引导下鼻腔气管插管辅助通气的效果。现报告如下。
1.资料与方法
1.1 临床资料
选取本院2019年8月~2021年8月COPD合并呼吸衰竭患者82例,根据不同治疗方案分为2组,对照组、观察组各41例。对照组男23例,女18例,年龄44~79岁,平均(63.15±4.25)岁;COPD病程1~9年,平均(3.85±1.25)年;呼吸衰竭分型:Ⅰ型19例,Ⅱ型22例;观察组男25例,女16例,年龄44~80岁,平均(62.78±4.38)岁;COPD病程1~10年,平均(4.06±1.49)年;呼吸衰竭分型:Ⅰ型17例,Ⅱ型24例。2组一般资料具有可比性(P>0.05)。
纳入标准:患者经临床诊断、确诊为COPD;患者血气检查显示氧分压(Arterial Oxygen Partial Pressure,PaO2)<60mmHg或二氧化碳分压(Partial Pressure of Carbon Dioxide,PaCO2)>50mmHg;患者知情治疗方案,签订同意书。排除标准:其他器官严重功能障碍者;恶性肿瘤患者;精神类疾病者。
1.2 方法
对照组给予喉镜引导下口腔插管治疗,行序贯机械通气,患者取平卧位接受治疗,经麻醉后,在喉镜引导下进行有创口腔插管,后拔出管芯,采用气囊完成导管固定,与呼吸机连接,接受机械通气治疗。观察组给予纤支镜引导下鼻腔插管治疗,行序贯机械通气,患者取仰卧位接受治疗,采用纤支镜经无菌处理后插入鼻腔,依次进行鼻腔、咽喉、气管吸痰、肺泡灌洗处理,在纤支镜引导下进行鼻腔插管,与呼吸机相连,行机械通气治疗。
1.3 观察指标
①疗效。②病情恢复情况。统计2组呼吸衰竭纠正时间、有创通气时间,住院时间。呼吸衰竭纠正时间:即患者生命体征平稳,血气指标恢复正常值所用的时间。③生命体征变化情况。插管前、插管24h后采用血气分析仪(瑞士AVL公司,AVLOMNI)测定患者动脉血PaO2、动脉血PaCO2、动脉血氧饱和度(Oxygen Saturation of Blood,SaO2)水平。插管前、插管24h后测定患者心率、呼吸频率、舒张压、收缩压。④外周血指标。插管前、插管24h后采用全自动五分类血液分析仪(贝克曼尔特,型号:DxH800型)测定中性粒细胞、白细胞(White Blood Cell,WBC)、C反应蛋白(C-Reactive Protein,CRP)水平。⑤不良反应。统计2组出现呛咳、恶心、心律失常、呼吸抑制等情况。
1.4 判定标准
根据患者临床病症、血气指标制定疗效评估标准。显效:患者临床病症消失,血气指标恢复正常水平;有效:患者临床病症明显好转,血气指标明显改善;无效:未达到以上标准者。总有效率=(显效+有效)/总例数×100%。
1.5 统计学分析
采用SPSS22.0对数据进行分析,计量资料以±s表示,t检验,计数资料n、%表示,χ2检验,P<0.05表示差异有统计学意义。
2.结果
2.1 疗效
观察组疗效97.56%(40/41)高于对照组63.41%(26/41),差异有统计学意义(P<0.05)。见表1。

表1.两组疗效对比(n=41,n/%)
2.2 病情恢复情况
观察组有创通气、呼吸衰竭纠正、住院时间均短于对照组,差异有统计学意义(P<0.05)。见表2。
表2.两组病情恢复情况(n=41,±s,d)

表2.两组病情恢复情况(n=41,±s,d)
组别 有创通气时间 呼吸衰竭纠正时间 住院时间观察组 5.37.±0.84 9.14±1.24 16.24±2.43images/BZ_113_1252_2372_2268_2528.png
2.3 生命体征变化情况
治疗前2组PaCO2、PaO2、SaO2、心率、呼吸频率、舒张压、舒缩压对比,差异无统计学意义(P>0.05);治疗后观察组PaO2、SaO2、舒张压高于对照组,PaCO2、心率、呼吸频率、收缩压低于对照组,差异有统计学意义(P<0.05)。见表3。
表3.两组生命体征变化情况对比(n=41,±s)
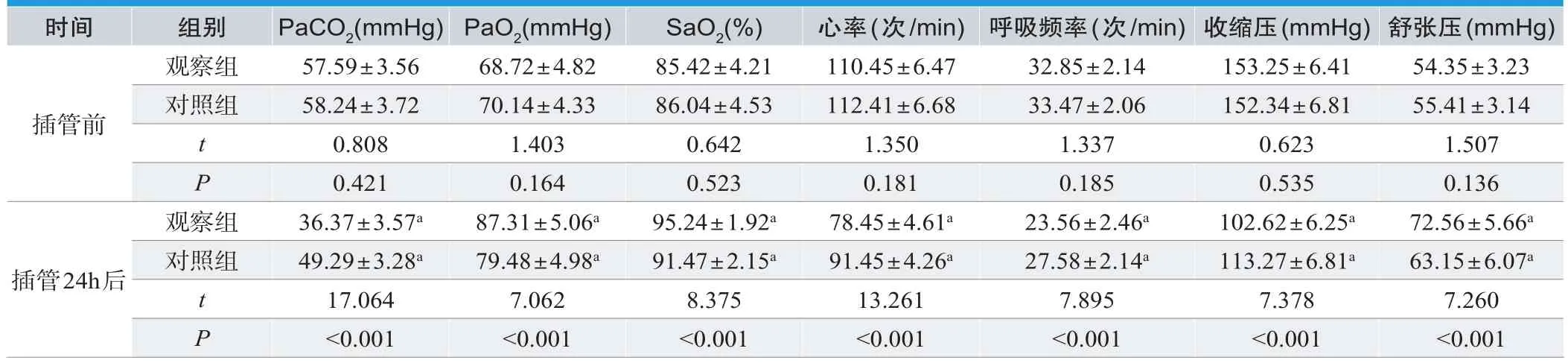
表3.两组生命体征变化情况对比(n=41,±s)
注:与同组插管前对比,aP<0.05
时间 组别 PaCO2(mmHg)PaO2(mmHg) SaO2(%) 心率(次/min) 呼吸频率(次/min)收缩压(mmHg)舒张压(mmHg)观察组 57.59±3.56 68.72±4.82 85.42±4.21 110.45±6.47 32.85±2.14 153.25±6.41 54.35±3.23对照组 58.24±3.72 70.14±4.33 86.04±4.53 112.41±6.68 33.47±2.06 152.34±6.81 55.41±3.14 t 0.808 1.403 0.642 1.350 1.337 0.623 1.507 P 0.421 0.164 0.523 0.181 0.185 0.535 0.136插管前观察组 36.37±3.57a 87.31±5.06a 95.24±1.92a 78.45±4.61a 23.56±2.46a 102.62±6.25a 72.56±5.66a对照组 49.29±3.28a 79.48±4.98a 91.47±2.15a 91.45±4.26a 27.58±2.14a 113.27±6.81a 63.15±6.07a t 17.064 7.062 8.375 13.261 7.895 7.378 7.260 P <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001插管24h后
2.4 外周血指标
2组治疗前WBC、CRP、中性粒细胞水平对比,差异无统计学意义(P>0.05);治疗后观察组WBC、CRP、中性粒细胞水平低于对照组,差异有统计学意义(P<0.05)。见表4。
表4.两组外周血指标对比(n=41,±s)

表4.两组外周血指标对比(n=41,±s)
注:与同组插管前对比,aP<0.05
时间 组别 WBC(×109) CRP(mg/L) 中性粒细胞(%)观察组 15.61±2.61 68.47±7.94 82.48±5.38对照组 16.23±2.48 67.58±8.05 81.92±6.14 t 1.103 0.504 0.439 P 0.274 0.616 0.662插管前观察组 7.94±2.34a 23.41±6.91a 73.14±6.29a对照组 11.69±2.81a 45.62±8.47a 77.94±6.34a t 6.566 13.010 3.441 P <0.001 <0.001 0.001插管24h后
2.5 不良反应发生率
观察组不良反应发生率12.20%(5/41)低于对照组34.15%(14/41),差异有统计学意义(P<0.05)。见表5。

表5.两组不良反应发生率对比(n=41,n/%)
3.讨论
COPD的发生与患者长期肺部感染、不良生活习惯等多种因素有关,而中老年人群身体功能退化、气道分泌物增多,更增加COPD发生风险。有数据显示COPD在我国40岁以上人群中发病率高达8.2%,患者肺功能呈持续性降低,更易并发呼吸衰竭等重症,严重威胁患者生命安全[4,5]。对于COPD并发呼吸衰竭患者,及时采取有效方式缓解通气障碍是治疗的关键。
近年来,随着医疗科技的进步,重症医学得到良好发展,机械通气方式辅助治疗已在临床上广泛应用[6]。可在短时间内缓解人体通气障碍,提高抢救成功率,但不同方式的机械通气方式对患者造成的影响不同,无创机械通气可减少人体损伤,但对较严重患者改善效果不明显,后期需要继续行有创通气方式;有创机械通气方式改善病症效果显著,但治疗后并发症较多,严重会造成VAP发生,导致患者在抢救后期因感染病亡[7,8]。因此探寻有效且对人体损伤较少的通气方式是提高患者生存率的关键,也是临床研究的重点。经喉镜引导行口腔插管是临床常见机械通气方式,可快速建立呼吸气道,但经口腔插管对于昏迷患者存在开口度困难的情况,对于清醒患者易引发其恐惧心理而产生放射性保护等无意识抵抗行为,降低一次插管成功率,而二次插管又会加重气道、口腔黏膜损伤程度,增加病菌感染风险[9]。有研究显示,口腔定植菌是导致VAP发生的独立危险因素之一[10,11]。反复插管会促使口腔定植菌向下移动,对咽部、支气管造成损伤,且口腔插管通气造成患者口腔清理困难,更增加感染风险。经纤支镜引导行鼻腔插管,是在纤支镜指导下,对声门、气管、咽喉部位进行准确判断,可保证插管位置准确,操作方式相对简单,同时能避免咽喉部软组织损伤,对患者的创伤较小,可降低患者疼痛感;且经鼻腔插管不影响患者进行口腔清洁,可阻断口腔病菌感染通路;另经鼻腔插管可适当延长气管留置时间,为医师选择合适的拔管时机创造有利条件[12]。本研究结果显示,观察组疗效高于对照组,插管24h后生命体征优于对照组,说明经纤支镜引导下鼻腔插管可改善患者临床病症,促进人体恢复健康。
纤支镜体积小,不易出现摩擦损伤,且不影响患者正常进食功能,对于恢复意识的患者可通过饮食满足人体能量供给,防止出现营养不良的情况。较胃肠管供给能量,纤支镜引导下鼻腔插管可增强患者耐受力,发挥人体自主调节能力,维持内循环稳定,进而整体提高人体抵抗力,降低感染风险。本研究数据显示,不良反应发生率均低于对照组,说明经纤支镜引导行鼻腔插管可减少不良反应发生。
综上可知,经纤支镜引导下鼻腔气管插管在缓解患者病症的同时,促进患者生命体征恢复正常水平。
