大肠息肉病理类型及内镜下形态学特点与中医证型的相关性研究
2022-12-22邵学军任青伟王建龙杜月婷
邵学军 任青伟王建龙 史 莹 杜月婷
东阳市中医院 浙江 东阳 322100
大肠息肉为消化系统多发的疾病,内镜下治疗是目前诊治大肠息肉最有效的方法,但存在术后穿孔、创面出血及感染的风险以及较高复发率等问题。中医辨证论治大肠息肉具有独特的优势,但缺乏循证学依据。本研究回顾并分析了我院近1年来大肠息肉患者中医证型的分布规律与病理分型及内镜下形态学特点之间的关系,以期为临床辨识高风险中医证型、预测患者疾病危险程度、预防疾病发生提供参考依据。现报道如下。
1 资料与方法
1.1 一般资料:选取2021年5月至2022年5月我院门诊及住院确诊为大肠息肉的患者188例,其中男102例,女86例,年龄19~72岁,平均年龄(46.7±10.1)岁。
1.2 诊断标准:内镜下诊断标准:表现为高出于黏膜、突向肠腔的赘生物,有蒂或者广基无蒂。病理诊断:参考Morson病理分类;分为腺瘤性息肉和非腺瘤性息肉。中医辨证分型标准:参照2006版《中医消化病诊疗指南》,具体如下。①脾胃虚弱证。主症:腹胀纳少,食后为甚;大便溏薄;神疲乏力,气短懒言;舌淡,苔薄白。次症:腹痛绵绵,时作时止,喜温喜按;形寒肢冷;面色无华;胃纳不佳;大便溏泻;舌胖;脉沉细。②大肠湿热证。主症:大便次数增多,泻下较臭或脓血或如水注等;里急后重、肛门灼热;苔黄厚或黄腻或黄燥。次症:腹痛拒按、胀满不适;烦渴引饮或不欲饮;大便秘结或溏滞不爽;潮热汗出;小便短赤;头身困重;脉滑数。③肝郁气滞证。主症:情志抑郁;胸胁或少腹胀痛、窜痛、痛无定处或痛引少腹,或痛窜两胁,时作时止,得嗳气、矢气则舒,遇忧郁恼怒则甚。次症:嗳气频作;善太息;妇女可见乳房胀痛,月经不调;脉弦。④寒邪内阻证。主症:形寒肢冷,手足不温;畏寒,喜温;舌质淡,苔白腻。次症:腹痛拘急,得温痛减,遇寒为甚;小便清长;大便清稀或便秘;脉沉紧。⑤瘀血内停证。主症:腹痛如针刺,固定不移;唇舌青紫或有瘀点瘀斑。次症:面唇黧黑;唇甲青紫、皮下紫斑,肌肤甲错;脉细涩或结代。
1.3 纳入标准:符合上述诊断标准者;年龄18~75岁。
1.4 排除标准:有炎症性肠病、家族性息肉病、肠结核、消化道肿瘤等肠道病变者;有其他系统肿瘤者;合并有严重器官功能损害者;妊娠或哺乳期妇女。
1.5 研究方法:分述如下。
1.5.1 研究方案:采集每位患者的中医四诊信息、病理类型、内镜下形态学特点,由2位副主任医师以上职称医师综合判定,若遇分歧,须由第三位副主任医师以上职称医师参与讨论后,投票决定。
1.5.2 分析方法:分析本病患者病理分型及内镜下形态学特点与中医证型分布规律及其相关性,比较各证型患者的病理类型及内镜下形态学特点的差异。
1.6 统计学方法:应用SPSS 23.0软件进行统计学分析,采用χ2检验,以α=0.05为检验标准,P<0.05为差异有统计学意义。
2 结果
2.1 大肠息肉中医证型分布:188例大肠息肉患者的中医证型分布依次为:脾胃虚弱证85例(45.21%)、大肠湿热证52例(27.66%)、肝郁气滞证30例(15.96%)、寒邪内阻证16例(8.51%)、瘀血内停证5例(2.66%)。
2.2 大肠息肉的中医证型与病理类型的关系:所纳入的患者中,不同证型与息肉病理类型存在相关性,管状腺瘤、管状绒毛状腺瘤、绒毛状腺瘤、增生性息肉均以脾胃虚弱证为主,炎性息肉以大肠湿热证多见。经Fisher确切概率法检验,同种病理学类型的不同证型分布间差异有统计学意义(P<0.05)。见表1。
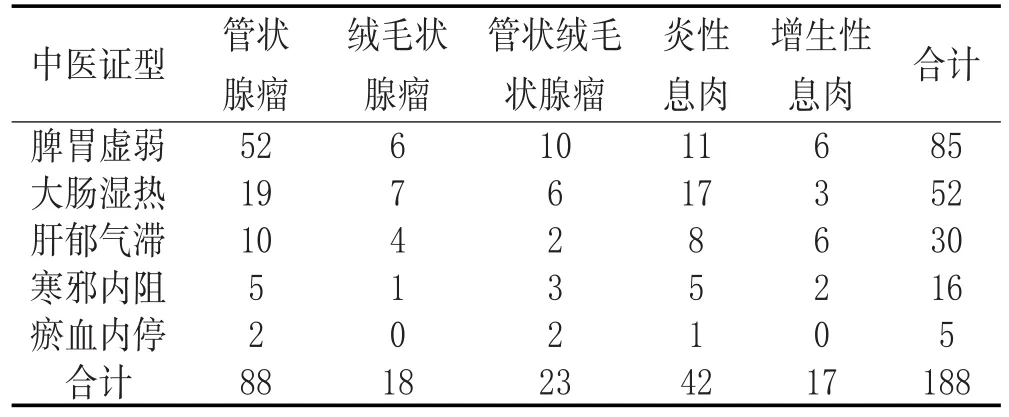
表1 不同大肠息肉中医证型与病理类型的关系
2.3 大肠息肉的中医证型与腺瘤异型增生程度的关系:腺瘤性息肉患者中,不同证型与息肉异型增生程度存在相关性,各级别异型增生均以脾胃虚弱为多见。经卡方检验,同种腺瘤性息肉异性增生程度不同证型分布间差异有统计学意义(P<0.05)。见表2。

表2 不同大肠息肉中医证型与腺瘤异型增生程度的关系
2.4 大肠息肉的中医证型与内镜下形态学特点的关系:所纳入研究的患者,数量上均以多发性息肉多见,直径上均以0.5~1.0cm息肉居多,形态上均以山田I型为主。不同证型与息肉数量无相关性,与息肉直径、形态具有相关性;不同息肉直径均以脾胃虚弱证多见;各型息肉形态均以脾胃虚弱证多见。经Fisher确切概率法检验,同型直径分布、山田分型患者不同证型分布间差异有统计学意义(P<0.05)。见表3。

表3 不同大肠息肉中医证型与内镜下形态学特点的关系
3 讨论
大肠息肉尚无明确的中医病名,中医学根据主要临床表现,将其纳入“肠癖”“便血”“肠覃”等范畴。本病患者多素体脾胃虚弱,脾虚则运化失常,水谷不能化生精微,湿浊内生,日久化热,湿热阻滞,气血运行不畅而致病。西医学认为“息肉-腺瘤-癌变”是大肠息肉癌变的演变过程,而关于大肠息肉病因尚无明确的共识。大肠息肉的病理类型分为腺瘤性息肉和非腺瘤性息肉两大类,其中腺瘤性息肉的癌变率高达85%,其癌变的发生与腺瘤的直径大小、绒毛含量及异型增生程度有密切联系[1]。非腺瘤性息肉癌变风险较低,近年来研究认为增生性息肉也可进入腺瘤癌变过程,与其含有绒毛结构有关[2]。此外,大肠息肉病理学异型增生的程度与癌变风险呈正比[3],且个别炎性息肉、增生性息肉也伴有不同水平的异型增生,提示非腺瘤性息肉也具有一定的癌变率。本次研究纳入的病例,中医证型分布以脾胃虚弱证最多见,这可能与本病患者脾虚体质相关。非腺瘤性息肉以大肠湿热证多见,腺瘤性息肉以脾胃虚弱证多见。病理类型为管状腺瘤、管状绒毛状腺瘤、绒毛状腺瘤、增生性息肉可作为脾胃虚弱证的参考依据,病理类型为炎性息肉可作为大肠湿热的参考依据。高级别异型增生可作为脾胃虚弱证的参考依据,低级别异型增生可作为大肠湿热证的参考依据。不同息肉直径均以脾胃虚弱证多见。内镜下形态学特点上,有研究认为多发性息肉癌变风险高于单发息肉[4],息肉直径大小与癌变的风险呈正比[5],息肉直径超过2cm被认定为腺瘤性息肉恶变的危险因素。本次研究纳入的病例,不同直径息肉均以脾胃虚弱证多见;各型息肉形态均以脾胃虚弱证多见;息肉大小均以直径0.5~1.0cm息肉多见,形态上均以山田I型多见。
综上,大肠息肉病理组织类型及内镜下形态学特点可作为中医辨证分型的参考,为大肠息肉中医辨证提供的参考依据。此外,本研究在循证学方法设计、样本数量等方面存在不足,仍需要高质量的研究证据对本结论加以验证。
