剪切波弹性成像在妊娠期女性正常甲状腺硬度测量中的应用
2022-12-21杨延杰应鸿飞柳保成吴泽锴
杨延杰 应鸿飞 柳保成 吴泽锴 刘 慧
(1上海市影像医学研究所 上海 200032;2复旦大学附属中山医院介入治疗科 上海 200032;3西南医科大学影像学系 泸州 646000;4西南医科大学附属医院超声科 泸州 646000)
甲状腺作为人体最大的内分泌腺,主要受下丘脑-垂体的调节,亦可根据机体内甲状腺激素水平进行自我调节。随着孕周的变化,孕妇体内甲状腺激素的水平发生变化。甲状腺激素通过介导多种关键糖脂代谢通路对生长发育产生深远的影响,而妊娠期间甲状腺功能异常可影响妊娠结局[1]。
目前妊娠期甲状腺疾病发生率呈现上升趋势,常用的检查方法有超声、核医学检查(emission computed tomography,ECT)、穿刺活检、甲状腺激素测量等。ECT是判断甲状腺结节功能和大小的重要手段,但其中的放射性元素对孕妇有一定危害,并且对于某些面积过小的结节或微小癌不易显示。穿刺活检是病理手段,属于有创检查,可能会导致出血、感染等并发症。游离三碘甲腺原氨酸(free triiodothyronine 3,FT3)、游离甲状腺素(free triiodothyronine 4,FT4)均不与甲状腺结合球蛋白(thyroxine-binding globulin,TBG)结合,呈游离状态,是具有活性的甲状腺激素,可以特异性反映甲状腺功能状态,因此在甲状腺疾病的诊断、病情严重程度评估、疗效监测等方面有重要应用价值。常规超声检查具有无创、可实时监测、重复性高等多项优点。近年来随着超声技术的不断发展,实时剪切波弹性成像(shear wave elastography,SWE)技术在临床广泛应用。弹性成像是一种新的动态技术,利用超声波提供组织硬度的信息[2],主要通过探头发射声辐射脉冲,并通过组织粒子高效振动,在组织不同深度连续聚焦,产生“马赫锥”现象,继而使组织中产生足够强度的剪切波,通过测量剪切波在组织中的传播速度,计算杨氏模量值[3-4]。甲状腺的硬度可以用弹性成像来评估,杨氏模量值越大,组织越硬[5-6]。甲状腺弹性成像在诊断甲状腺疾病中有重要作用,如鉴别良性结节和恶性结节[7-9];结合其他超声技术,可预测甲状腺癌中央淋巴结转移,为区分转移性中央淋巴结和良性中央淋巴结提供有价值的信息[10-11];诊断弥漫性甲状腺疾病,并依据硬度不同区分Graves病、亚急性甲状腺炎、桥本甲状腺炎[12-15]。
目前关于妊娠期的甲状腺弹性研究较少,但是孕期甲状腺功能状态对孕妇和胎儿影响更为重要,本研究旨在通过测量不同孕期女性甲状腺硬度,得出妊娠期甲状腺弹性系数及其变化趋势,为临床妊娠期甲状腺疾病的诊断提供参考。
资料和方法
研究对象选择2019年9—12月在西南医科大学附属医院建档并定期产检的妊娠女性120例,根据入排标准,最终入组90例,年龄20~44岁,平均年龄(27.58±4.60)岁,分为早孕组(妊娠12周前)、中孕组(妊娠13~27周)和晚孕组(妊娠28周后),每组30例。各组的分娩经历、年龄、身高、健康情况及体重等基本资料差异无统计学意义。本研究经西南医科大学附属医院医学伦理委员会批准(批件号:KY2021239),所有孕妇超声检查前进行详细告知并签署知情同意书。
入组和排除标准参照美国国家临床生化学院(the national academy of clinical biochemistry,NACB)标准确定入组标准:无甲状腺疾病史和家族史;无可触及性甲状腺肿以及其他自身免疫性疾病;无妊娠糖尿病与妊娠高血压;无服用含碘药物和抗甲状腺药物等;甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPO-Ab)阴性,TPOAb<35 KIU/L;甲状腺球蛋白抗体(thyroglobulin antibody,TG-Ab)阴性,TG-Ab<75 KIU/L。排除标准:患有其他内分泌疾病、使用可能改变甲状腺功能的药物治疗者;妊娠剧吐及先兆子痫的孕妇[16]。
标本收集选择两名经验丰富的超声医师(A和B),均进行规范的灰阶超声和剪切波弹性成像检查培训,以减少人为因素对结果的影响。检查仪器为Aixplorer型彩色多普勒超声诊断仪(法国SuperSonic Imagine公司),同时配备L4~15线阵探头,频率4~15 MHz。我们先对60位随机招募的受试者进行组内一致性和组间一致性的预实验。由两名超声医师(A和B)分别测量受试者双侧甲状腺硬度。间隔1周后,受试者被召回,再次由A进行检查。由A两次采集的数据进行组内一致性检测,由两位医师分别采集的数据进行组间一致性检测。根据双盲原则,医师对患者的临床信息和病理结果均不知情。当两名医师的意见不统一时则请第三名医师进行独立评估。通过组内一致性和组间一致性检验后,两位超声医师分别对90例妊娠期女性进行规范的灰阶超声和剪切波弹性成像检查,具体检查方法同上述预实验。
检测指标及检测方法患者采取仰卧位,充分暴露颈部,进行超声检测,通过传感器轻触皮肤进行弹性成像检查。要求患者在检查期间不要移动或吞咽,观察甲状腺大小、形态、边界、回声强度、均匀性。先在灰阶模式下采集腺体声像图,选择最大长径的纵切面作为检测切面,调整仪器,设置同样大小的取样框,选定ROI后稳定3~5 s,采集图像时患者暂停呼吸,保存图像。为了减少颈动脉搏动对测量结果的影响,在两个甲状腺叶选择中心部分进行测量,尽可能远离颈动脉。腺体ROI中的弹性值平均值作为测量值。评估图像质量,合格图像标准为:(1)取样框内几乎全部被颜色填充;(2)无明显的压迫伪像;(3)甲状腺组织表现为均匀的蓝色[17]。对合格图像进行测值,同一个样本测量3次。对于多次取样,检测值的四分位间距(interquartile range,IQR)/中位数(median)≤30%认为测值可靠。
统计学方法采用SPSS 22.0统计学软件对实验数据进行分析,计量资料以±s表示。组内一致性和组间一致性使用双向混合绝对一致性组内相关系数(intraclass correlation coefficient,ICC)进行分析,使用线性回归检验两者相关性R²,并列出线性回归方程。每组受试者左右两侧甲状腺比较采用配对t检验。采用单因素方差分析比较不同孕期女性的甲状腺硬度,方差齐性者组间两两比较采用LSD-t检验,方差非齐性者组间两两比较采用Tamhane’s T2检验。P<0.05为差异有统计学意义。
结 果
数据一致性甲状腺SWE检查的组内一致性与组间一致性见表1,观察者内和观察者间ICC的相关性见图1。双侧组内一致性的ICC值分别为0.961和0.936,组间一致性的ICC值分别为0.933和0.928。组内一致性的R2分别为0.933和0.877(P<0.01);组间一致性的R2分 别 为0.883和0.861(P<0.01)。
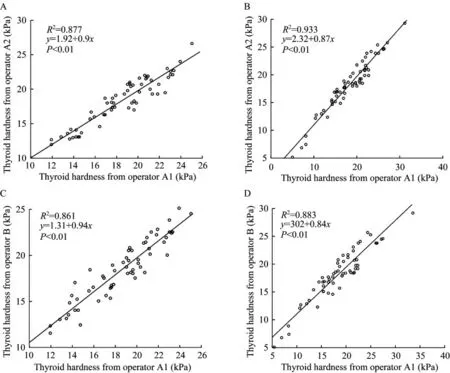
图1 甲状腺SWE检查的组内一致性(A,B)和组间一致性(C,D)Fig 1 Intra-group consistency(A,B)and inter-group consistency(C,D)of thyroid SWE results

表1 甲状腺SWE检查结果的组内和组间一致性Tab 1 Consistency of thyroid SWE results within and between groups
各组两侧甲状腺硬度的变化采用t检验分析受试者左侧甲状腺硬度与右侧甲状腺硬度之间的差异。右侧和左侧的甲状腺硬度分别为(14.82±4.73)kPa和(14.68±4.50)kPa,差异无统计学意义(P=0.545,图2)。
各组不同孕周甲状腺硬度的变化采用单因素方差分析比较不同孕周的甲状腺硬度。早孕、中孕和晚孕者的甲状腺硬度分别为(17.94±3.49)kPa、(14.64±4.39)kPa和(11.67±3.59)kPa。不同孕周女性的甲状腺硬度差异有统计学意义(F=119.76,P<0.001)。根据方差齐性检验结果,采用Tamhane’s T2检验对不同孕周女性进行两两比较。早孕者的甲状腺硬度大于中孕、晚孕者,中孕者的甲状腺硬度大于晚孕者(图3)。
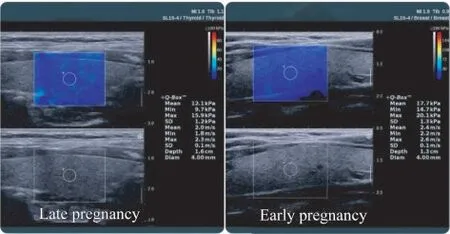
图3 不同孕周甲状腺硬度的比较Fig 3 Comparison of thyroid hardness at different gestational weeks
各组不同胎次甲状腺硬度的变化一胎孕妇共计49例,二胎孕妇共计41例。采用独立样本t检验分析不同胎次孕妇甲状腺硬度的差异。在早孕组,一胎孕妇(n=20)和二胎孕妇(n=10)甲状腺硬度分别为(17.93±3.15)kPa和(17.96±4.11)kPa,差异无统计学意义(P=0.957)。在中孕组,一胎孕妇(n=14)和二胎孕妇(n=16)甲状腺硬度分别为(14.26±4.70)kPa和(14.97±4.10)kPa,差异无统计学意义(P=0.282)。在晚孕组,一胎孕妇(n=15)和二胎孕妇(n=15)甲状腺硬度分别为(10.82±2.89)kPa和(12.52±4.01)kPa,差异有统计学意义(P=0.001)。
讨 论
甲状腺疾病是妊娠期发病率较高的内分泌疾病,甲状腺功能减退症发生在4%的妊娠中(0.5%显性甲状腺功能减退症和3.5%亚临床甲状腺功能减退症),甲状腺功能亢进症发生在2.4%的妊娠中(0.6%显性甲状腺功能亢进和1.8%亚临床甲状腺功能亢进症)[18]。妊娠期甲亢对孕妇的影响可以导致妊娠期高血压疾病的发生、胎盘早剥、早产、心衰、甲状腺危象等严重并发症;可以引起胎儿宫内生长受限、低体重儿、新生儿先天性甲亢、畸形、新生儿死亡等[19]。妊娠期甲减对孕妇和胎儿的影响包括妊娠期高血压、胎盘早剥、流产、早产、低体重新生儿、胎儿死亡等,还有可能会影响胎儿的智力发育、神经反应能力以及运动能力等[20-21]。如何对妊娠期甲状腺疾病进行有效合理的诊治已成为临床医师关注的重点方向。大部分的孕妇甲状腺疾病发病不明显,且相关临床症状不显著,因此无法得到注意和及时干预。甲状腺常规血液检查主要为甲功三项,可以测定血液中的FT3、FT4、促甲状腺激素(thyroid stimulating hormone,TSH)水平。但血液检查只能分析出甲状腺的代谢和功能状态,不能客观反映甲状腺的形态学情况,如大小、硬度、有无结节等。
本研究应用SWE技术检测妊娠期女性甲状腺硬度的变化,研究了甲状腺左右侧叶的硬度比较、甲状腺硬度随着孕周的变化、不同的胎次对于甲状腺硬度的影响。采用Tamhane’s T2检验对不同孕周进行两两比较,结果表明:早孕者的甲状腺硬度大于中孕、晚孕者;中孕者的甲状腺硬度大于晚孕者,硬度差异均有统计学意义。分析原因可能为:一方面,在无自身免疫性甲状腺疾病且无碘缺乏的人群中,妊娠期女性下丘脑-垂体-甲状腺系统呈应激状态,以此来供给胎儿生长发育所需的大量甲状腺激素[20],所以机体中甲状腺激素含量发生显著改变,且与孕周有一定的关联性。另一方面,妊娠期女性血容量及肾血流量均增大,肾排碘量增加,血清内无机碘含量减少,呈现为“碘稀释”状态,且中孕、晚孕期胚胎正常发育需求会提升母体向胚胎转运碘的能力,并使母体呈碘相对不足状态,此类因素均可造成妊娠期女性随着孕周的增加碘需求量逐渐增大[22],甲状腺激素呈现相对不足,从而导致TSH随着孕周的增加而增加。TSH主要负责调节甲状腺细胞的增殖、甲状腺血液供应以及甲状腺激素的合成和分泌,在维持正常甲状腺功能中起重要的调节作用。随着孕周增加,TSH升高,TSH促进甲状腺上皮细胞的代谢及胞内核酸和蛋白质合成,使细胞呈高柱状增生,从而使腺体随着孕周增大、变软、硬度降低。
人体绒膜促性腺激素(human chorionic gonadotropin,HCG)与TSH分子具有结构同源性,两者的受体也具有结构同源性,HCG可作用于TSH受 体 而 发 挥TSH样 活 性[23-24]。所 以TSH和HCG呈明显的负相关,HCG能使血液中的甲状腺激素升高,能负反馈阻止TSH分泌,导致TSH水平降低[25]。大约在孕后10~12周,HCG升高到顶点的同时,TSH也降低到最低点,TSH水平的降低使妊娠早期甲状腺硬度相较于中、晚孕期偏高。随着妊娠时间的增加,HCG逐渐减少,对TSH的抑制作用减弱,TSH增加。同时随着孕妇体内的雌激素水平逐渐增高,雌激素长时间高水平状态可增加甲状腺结合球蛋白生成量,减少其清除量,大量结合血液循环中的FT4[26],FT4减少也会负反馈促进TSH的分泌合成。随着孕周增加,雌激素水平增高可能也是导致甲状腺硬度降低的原因之一。通过测量甲状腺硬度可以推测出甲状腺激素水平,这也从甲状腺硬度的角度证实了甲状腺相关激素受妊娠期变化的影响[27]。
本研究发现妊娠期女性左右两侧甲状腺硬度差异无统计学意义,可能是因为两侧甲状腺接受血液中相同浓度激素的刺激。这符合正常青年人左右两侧甲状腺杨氏模量值无明显差异的结论。
本研究发现一胎和二胎孕妇早孕和中孕时的甲状腺硬度差异无统计学意义,然而在晚孕期,一胎和二胎孕妇甲状腺硬度差异有统计学意义。分析其原因可能为二胎孕妇的年龄普遍较一胎孕妇大,甲状腺合成分泌功能减退,在受到同等条件的TSH刺激下,二胎孕妇甲状腺硬度会大于一胎孕妇。一方面,在早孕期,由于HCG的抑制作用,TSH的刺激作用较弱,甲状腺硬度基本一致。在中孕期,HCG抑制作用减弱,TSH刺激作用稍增强,但甲状腺硬度差异依然没有统计学意义。在晚孕期,HCG抑制达到低谷,TSH刺激作用达到最强,此时一胎和二胎孕妇甲状腺硬度差异显著。另一方面,正如前文所述,随着孕妇体内雌激素水平逐渐增高,通过减少FT4也会间接导致TSH增加,这一作用在晚孕期达到高峰,这也会导致一胎和二胎孕妇在晚孕期对高水平TSH的反应强度差异。
本研究仍然存在一些不足:首先,样本量较小,获得的结果可能与实际情况有偏倚;其次,未收集志愿者的血清学数据,不能将其与影像学结合起来分析;第三,部分学者认为甲状腺中部不同切面的选择对SWE检查正常人甲状腺中部杨氏模量有影响,目前尚未确定这一影响因素的具体原因,数据误差可能也与切面选择有关。因此需要进一步增大样本量,将血清学数据与影像学数据结合,研究多个不同切面的硬度变化,更好地探讨甲状腺硬度与孕周的相关性。
综上所述,早孕、中孕、晚孕期弹性系数存在差异,且随着孕周增加甲状腺硬度逐渐减小,可以为临床诊断不同孕周的妊娠期女性甲状腺疾病提供一定的信息。超声作为一项无创性检查手段,已经在妊娠期女性临床体检中得到了广泛应用,但弹性成像技术尚未普及。普及弹性成像技术可以定量诊断甲状腺疾病,对母体和胎儿健康有重要意义。
作者贡献声明杨延杰试验设计,数据采集、解释和分析,论文撰写,制图。应鸿飞,柳保成,吴泽楷数据采集和录入。刘慧研究构思和设计,论文修改。
利益冲突声明所有作者均声明不存在利益冲突。
