基于双气相配准定量CT评估COPD患者小气道病变
2022-12-20牛媛雷禹沈敏李建龙黄晓旗郭佑民
牛媛,雷禹,沈敏,李建龙,黄晓旗,郭佑民
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种具有多种病理生理学变化的高度异质性疾病,以小气道病变及肺气肿为主要特征[1]。许多证据表明小气道病变为气流受限的主要原因,并先于肺气肿病变的发生,其病理学改变可以在无明显症状的情况下持续进展,故其是早期治疗的重要靶点[2]。既往研究表明呼吸双气相平均肺密度比(mean lung density ratio of expiratory to inspiratory phase,MLDex/in)可较敏感地评估COPD空气潴留,较好地反映小气道病变情况,并可以预测肺功能的下降[3-4],但其代表肺的整体密度,并不能精确反映肺损伤程度。对小气道病变的研究是目前的热点及难点,仍处于初级阶段,迫切需要寻找准确稳定的生物学标记物[5-6]。
双气相配准PRM法诊断COPD小气道病变的可靠性仍需进一步验证,目前对于PRM参数与其它相对成熟的CT定量参数间关联性的研究较少。本研究通过分析双气相配准定量CT指标PRMfSAD%与临床肺功能检测指标和常规CT定量参数MLDex/in的关系,探讨其评估COPD患者小气道病变的准确性,旨在为COPD患者的个性化治疗提供客观依据。
村料与方法
1.一般资料
将2018年6月-2019年6月在本院确诊的121例COPD患者纳入本研究。其中,男98例,女23例,年龄35~84岁,平均(64±9)岁。排除标准:胸廓发育异常、肺肿瘤、大量胸腔积液及大面积感染等影响数据测量者。
本研究通过了本院伦理委员会的批准[2018032],所有受试者知情同意并签署了知情同意书。
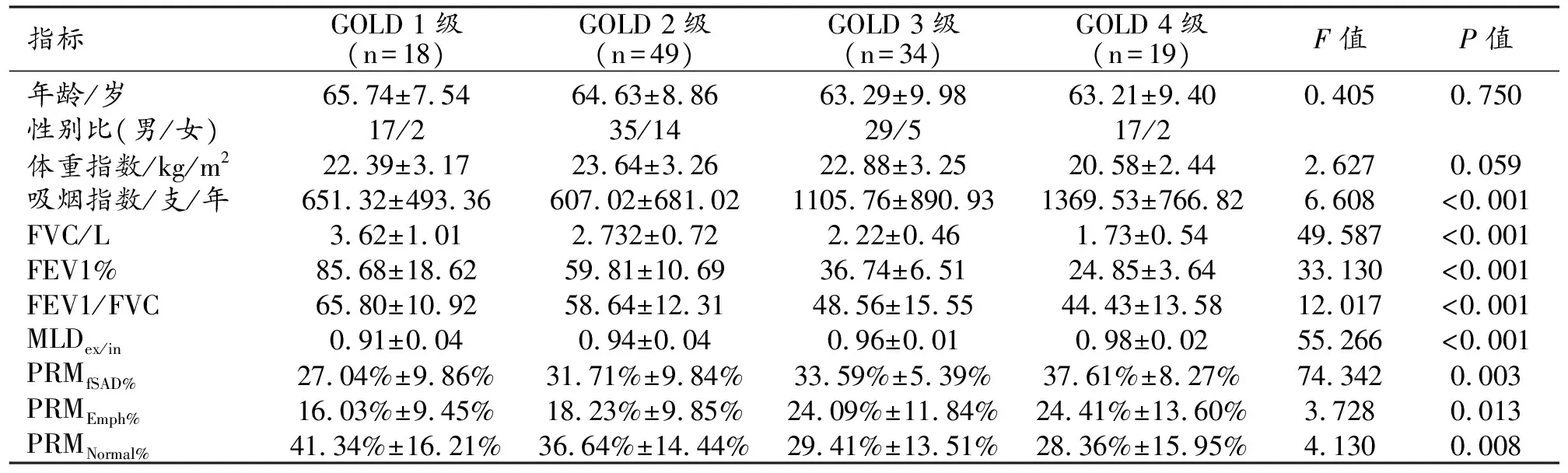
表1 不同肺功能分级COPD患者的临床资料和CT定量参数的比较
2.CT扫描方法
使用联影UCT-760 128层螺旋CT机。扫描前对患者进行呼吸训练(深吸气末和深呼气末屏气),扫描时患者呈仰卧位、双手上举。于深吸气末和深呼气末分别进行全肺CT扫描,范围包括肺尖至肺底,扫描参数:自动管电流调节技术(剂量等级2),实际取值30~40 mAs(符合胸部低剂量扫描推荐标准[12]),120 kV,准直器宽度128×0.625 mm,0.5 s/r,螺距1.0875,层厚5.0 mm,视野350 mm×350 mm~450 mm×450 mm,矩阵512×512。扫描完成后对双气相CT图像采用骨算法进行薄层(重建层厚和间隔均为1.0 mm)KARL迭代重建[13]。
3.图像分析和测量
将双气相扫描原始DIOCM数据导入“digital lung”分析平台,测量双气相CT定量指标MLDex/in;进行双气相图像配准,计算每个体素双气相两次CT值的变化,将全肺分为3种区域[8-9]:将吸气相CT值>-950 HU、呼气相CT值≤-856 HU的体素定义为功能性小气道病变区域(黄色),用PRMfSAD表示;将吸气相CT值≤-950 HU、呼气相CT值≤-856 HU的体素定义为肺气肿区(红色),用PRMEmph表示;吸气相CT值>-950 HU、呼气相CT值>-856 HU的体素定义为正常区(绿色),用PRMNormal表示(图1a~p)。分别计算出3种区域占全肺体积的百分比,表示为PRMfSAD%、PRMEmph%和PRMNormal%。
4.临床肺功能检测
患者在CT检查后3天内在症状稳定的条件下进行肺功能检测(Pulmonary function test,PFT)。分别测量用力肺活量(forced vital capacity,FVC)、第1秒用力呼气容积占预计值的百分比(percent predicted of forced expiratory flow in one second,FEV1%)和FEV1占用力肺活量的百分比(FEV1/FVC)。根据2017年慢性阻塞性肺疾病全球倡议(global initiative for chronic obstructive lung disease,GOLD)诊断标准[14],将COPD患者分为4组:GOLD 1级19例、2级49例、3级34例、4级19例。将GOLD 3级和4级定义为重度COPD。
5.统计学方法
使用SPSS 20.0软件进行统计学分析。采用单因素方差分析比较4组间CT定量参数及临床肺功能指标的差异。采用Pearson相关分析评估双气相配准的CT定量参数(PRMfSAD%、PRMEmph%)与临床肺功能参数(FVC、FEV1%、FEV1/FVC)、双气相CT定量参数MLDex/in的相关性。采用多元逐步回归分析确定基于双气相配准的定量CT参数PRMfSAD%、PRMEmph%与MLDex/in的关系。采用ROC曲线分析PRMfSAD%预测重度COPD的效能。以P<0.05为差异具有统计学意义。
结 果
1.临床资料和CT定量参数的比较
不同肺功能分级COPD患者组之间一般临床资料的比较结果见表1。四组之间年龄和体质指数的差异无统计学意义(P>0.05);而吸烟指数、FVC、FEV1%、FEV1/FVC、MLDex/in、PRMfSAD%、PRMEmph%和PRMNormal%的差异均有统计学意义(P<0.05)。
对比分析从GOLD 1~4级COPD患者的双气相配准CT定量伪彩图,可见肺组织正常区域逐渐减少,小气道病变及肺气肿区域逐渐增加(图1)。
2.CT定量参数与PFT指标和MLDex/in的相关性
CT定量参数与3项PFT指标和MLDex/in的Pearson相关性分析结果见表2。
MLDex/in和PRMfSAD%与3项PFT指标均呈负相关(P<0.05)。PRMEmph%与FEV1%和FEV1/FVC呈负相关(P均<0.001)。PRMNormal%与FEV1%和FEV1/FVC呈正相关(P均<0.001)。
GOLD 1~2级组和3~4级组的PRMfSAD%与FEV1%均呈负相关(图2a),相关系数值分别为-0.354和-0.305(P均<0.05)。
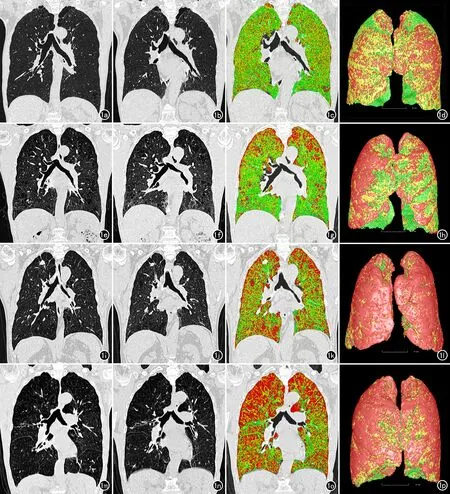
图1 不同肺功能分级患者双气相CT图像对比。图a~d、e~h、i~l和m~p分别为GOLD 1~4级患者的吸气相CT(图a、e、i、m)、呼气相CT(图b、f、j、n)、双气相配准(图c、g、k、o)及三维VR(图d、h、l、p)图像,4组图像对比,可见随着COPD严重程度的增加,吸气相和呼气相图像上肺气肿逐渐加重、双气相肺密度差异逐渐减小,双气相配准伪彩图上小气道病变区域(黄色)和肺气肿区域(红色)范围逐渐增加,正常区域(绿色)的范围则逐渐减少。
GOLD 1~2级组和3~4级组PRMfSAD%与MLDex/in均呈正相关(图2b),相关系数值分别为0.811、0.607(P均<0.001);PRMfSAD%和PRMEmph%与MLDex/in均呈正相关(P均<0.05)
多元逐步回归分析结果,PRMfSAD%和PRMEmph%(作为自变量)与MLDex/in(为因变量)之间均存在线性回归关系,标准相关系数值分别为0.757(P<0.001)和0.170(P=0.003)。
3.PRMfSAD%对重度COPD的诊断效能
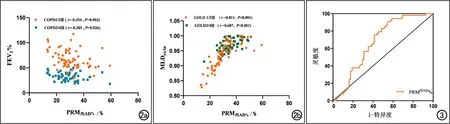
图2 相关性分析散点图。a)GOLD 1~2级组和GOLD 3~4级组的PRMfSAD%与FEV1%均呈负相关;b)GOLD 1~2级组和GOLD 3~4级组的PRMfSAD%与MLDex/in均呈正相关。 图3PRMfSAD%诊断重度COPD的ROC曲线,AUC=0.677。

表2 CT定量参数与PFT指标、MLDex/in的相关系数值
PRMfSAD%区分重度COPD的曲线下面积为0.677(图3),对应的约登指数为0.362,临界值为27.91%,敏感度为90.6%,特异度为45.6%。
讨 论
目前COPD成为全球排名第3的死亡原因,患者的家庭及社会负担较重[1]。PFT是诊断COPD的金标准,但是PFT难以发现早期病变,当PFT发现异常时,肺组织损伤至少已经达到30%[15]。对于轻度COPD(GOLD 1级)患者,实际上肺内已经存在广泛的小气道病变[16]。定量CT可以对疾病进行早期检测并能较准确地反映病变的发生部位及损伤程度,目前提倡采用多种诊断指标对PFT的诊断进行补充,从而为COPD的诊断提供更加全面的依据[17]。
小气道为COPD患者气流受限的主要部位,小气道病变发生于COPD的早期阶段,并与肺功能下降相关[18]。CT评估COPD患者的小气道病变具有一定优势,多采用呼气相CT空气潴留的量化指标,如EXP-856%(呼气末CT值低于-856 HU的低衰减区占全肺体积的百分比)、呼气相平均肺密度(mean lung density ratio of expiratory phase,MLDexp)等,来间接评估小气道病变。高燕莉等[19]以肺功能指标为因变量,进行多元线性回归研究中,空气潴留(airtrapping,AT)的标准化回归系数(β)的绝对值>肺气肿指数(emphy index,EI),说明AT对肺功能指标的贡献大于EI。Mets等[20]的研究结果显示,MLDex/in评估空气潴留优于EXP-856%、RVC-860% to -950%(CT值为-860~-950 HU的肺组织呼气相与吸气相的体积变化百分比),并推荐将其作为CT筛查肺部空气潴留改变的指标。MLDex/in可以较好地反映COPD患者空气潴留程度,从而可间接反映小气道病变,且其值的下降与FEV1%下降密切相关[3]。本研究结果显示,MLDex/in值随着COPD患者肺功能级别的增加而逐渐增加,且在不同肺功能分级组之间的差异具有统计学意义,也证实了MLDex/in在COPD不同亚组间存在差异,并与临床PFT指标之间相关性较高。
双气相定量PRM能够可视化及量化显示小气道病变和肺气肿的情况,且与临床肺功能指标之间具有相关性[21]。有研究证实PRM参数PRMfSAD%和PRMEmph%与解剖学检查发现的小气道病变和肺气肿的程度相关[22]。PRM参数可以对COPD的影像表型进行分型,有助于探索疾病的病理生理机制,尤其对于轻中度COPD患者(GOLD 1~2级),PRMfSAD%可以识别有进展风险的个体并对肺功能下降具有良好的预测作用[23-25]。
Boes等[26]对COPD不同亚组的PRM研究结果表明从正常肺组织到小气道病变的进展较迅速并且此过程为可逆性病变,经临床治疗可以恢复,而从小气道病变到肺气肿进展较缓慢,肺气肿为不可逆性肺损伤。本研究中随着COPD级别的增加,PRMfSAD%和PRMEmph%值逐渐增加,且在4个级别分组之间的差异具有统计学意义(P<0.05);而且,PRMfSAD%和PRMEmph%均与各项PFT指标之间存在相关性,提示这2个指标可以在一定程度上反映COPD患者气流受限程度。
MLDex/in是反映小气道病变的一种强有力的指标,但包含部分肺气肿[18],在研究过程中,我们发现PRMfSAD%和PRMEmph%与MLDex/in呈正相关(r=0.772、0.237),故进一步以两者作为自变量,以MLDex/in为因变量,进行多元逐步回归分析,从而全面分析定量参数间的相关性,研究存在一定创新性。分析结果显示:PRMfSAD%和PRMEmph%与MLDex/in的标准相关系数分别为0.757和0.170。 GOLD 1~2级组的PRMfSAD%与MLDex/in相关性良好(r=0.811),且与FEV1%呈负相关关系(r=-0.354),提示PRMfSAD%对COPD患者早期小气道病变的诊断可以提供一定依据,符合既往Galbn等[8]的研究中,即小气道病变作为GOLD 1、2级COPD患者气流受限的主要原因,且PRMfSAD%参数可以反映小气道病变的严重程度。PRMfSAD%、PRMEmph%与肺功能检测指标之间的相关系数略低于MLDex/in,而既往Pompe等[27]的研究结果中PRMfSAD%、PRMEmph%与肺功能指标的相关性较MLDex/in更高,作者推测可能是由于MLDex/in反映的是总体空气潴留情况,而PRM参数将小气道病变和肺气肿引起的空气潴留进行了具体区分。
本研究中ROC分析结果显示,PRMfSAD%诊断重度COPD的ROC曲线下面积为0.677,临界值为27.91%,敏感度为90%,特异度为46%。上述结果表明PRMfSAD%对轻、重度COPD的鉴别有一定意义,但是诊断效能一般,特异度偏小预示其诊断的真阴性率偏低。作者推测可能由于本研究中纳入的GOLD 1级的COPD患者相对较少,造成早期小气道病变的样本量相对不足,也可能由于本研究中主要研究的是小气道病变,缺少考虑COPD患者存在的其它肺部损伤,如支气管管壁和肺血管的病变等,因而后续作者会继续完善资料进一步深入研究。另外,本研究样本中以男性患者为主,后期应该增加女性患者的例数,对于不同性别进行分组研究。
综上所述,双气相配准CT定量指标PRMfSAD%能较敏感地评估COPD患者小气道病变情况,并可以在一定程度上反映肺功能,与MLDex/in具有良好的相关性,可以为COPD患者临床个性化诊疗提供一定的客观依据。
