不同取栓方法治疗急性大血管闭塞性缺血性脑卒中的临床疗效比较
2022-12-20王文哲
王文哲,雷 蕾
延安大学咸阳医院:1.脑病急诊科;2.神经内科,陕西咸阳 712000
急性缺血性脑卒中是神经内科多发疾病,严重危害人类的身心健康,在急性缺血性脑卒中的不同类型中,大血管闭塞性急性缺血性脑卒中危害最大,患者病死率最高,甚至可达50%,缺血性脑卒中患者治疗的关键在于疾病急性期,但目前缺血性脑卒中治疗的有效方法很少[1]。 静脉溶栓是缺血性脑卒中重要的治疗方法之一,但静脉溶栓治疗对长度大于8 mm的脑血栓疗效较差,为了改善长度大于8 mm的脑血栓患者的预后,医疗科研工作者尝试持续优化和改良取栓器械[2]。有研究表明,前循环大血管闭塞导致的急性脑卒中患者通过支架取栓治疗后,神经功能较静脉溶栓治疗明显改善[3]。因此,多项指南推荐支架取栓用于大血管闭塞性缺血性脑卒中患者的治疗,但是抽吸取栓方法并没有被推荐[4]。一项前瞻性随机对照研究比较了支架取栓和抽吸取栓治疗大血管闭塞的临床疗效,认为抽吸取栓比支架取栓更适合作为大血管闭塞患者取栓治疗的一线疗法,其疗效不低于可回收支架取栓,因此,近期的指南推荐将抽吸取栓作为与可回收支架取栓同等的治疗方法[5-6]。目前,关于前循环取栓的研究较多,而对后循环取栓的研究较少。在技术上,后循环抽吸取栓装置到达病灶部位更容易,干扰血管更少,具有一定的治疗优势。因此,本研究的目的是评价抽吸取栓与支架取栓治疗急性大血管闭塞性缺血性脑卒中的临床疗效。
1 资料与方法
1.1一般资料 回顾性分析2021年2月至2022年2月在本院接受治疗的146例急性大血管闭塞性脑卒中患者的临床资料。根据患者首次取栓手术方法不同,将146例患者分为抽吸取栓组(抽吸组,n=46)、支架取栓组(支架组,n=58)及支架取栓与抽吸取栓联合治疗组(联合组,n=42)。纳入标准:(1)符合《中国急性缺血性脑卒中诊治指南2018》[4]中规定的诊断标准,且经头颅数字减影血管造影(DSA)或CT检查诊断为后循环大血管闭塞性脑卒中;(2)入院时改良Rankin量表(mRS)评分小于2分;(3)美国国立卫生研究院卒中量表(NIHSS)评分不低于6分;(4)由基底动脉闭塞或椎动脉闭塞引起的缺血性脑卒中;(5)发病与手术穿刺间隔时间少于6 h;(6)平扫卒中项目早期CT评分(ASPECTS)不低于6分。排除标准:(1)前循环大血管闭塞性脑卒中或合并脑出血患者;(2)对比剂不耐受或对比剂过敏患者;(3)血小板计数低于50×109/L的患者。本研究获得本院伦理委员会批准,所有患者对本研究知情同意并签署知情同意书。
1.2方法
1.2.1研究方法 比较支架组、抽吸组及联合组基线临床特征,包括性别、年龄、心血管危险因素、舒张压、收缩压、血糖、急性缺血性脑卒中试验(TOAST)分型、ASPECTS评分、NIHSS评分。比较3组患者的治疗指标,包括取栓次数、术后改良脑梗死溶栓分级(mTICI分级)、穿刺与血管再通间隔时间、闭塞部位、麻醉方式、发病与穿刺间隔时间等;比较3组患者的预后指标,包括并发症发生率、颅内出血患者比例及mRS评分。mRS评分3~6分表示患者预后不良,0~2分表示预后良好。
1.2.2手术方法 穿刺股动脉成功后,通过脑血管造影检查明确靶血管位置,置入8F股动脉鞘,将8F导管送入病变侧优势椎动脉或颈动脉。抽吸取栓操作方法:通过导引导管递送软中间导管或抽吸导管。在中间导管或抽吸导管将要接触到血栓时给予初始负压,接触到血栓核心部位时,采用20 mL或50 mL注射器进行负压抽吸。如果抽吸3次全部失败,或者发现病变血管为动脉粥样硬化性狭窄闭塞,则采用支架置入、球囊扩张或支架取栓进行补救治疗。支架取栓操作方法:将支架微导管递送进入距离血栓远端2 cm处,释放取栓支架,施行取栓操作。
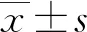
2 结 果
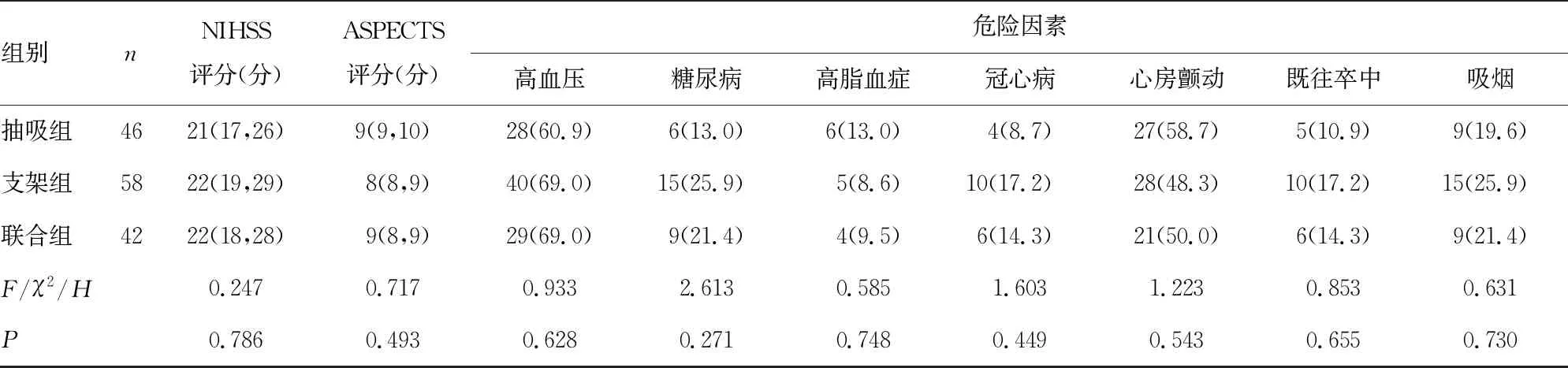
2.13组基线临床资料比较 支架组、抽吸组及联合组患者性别、年龄、各种危险因素、基线ASPECTS评分、NIHSS评分、舒张压、收缩压及血糖水平比较,差异均无统计学意义(P>0.05);在TOAST分型方面,抽吸组心源性栓塞型患者比例高于支架组,其他型患者比例高于抽吸组,差异均有统计学意义(P<0.05)。见表1。

表1 支架组、抽吸组及联合组基线临床资料比较或n(%)或M(P25,P75)]
组别nNIHSS评分(分)ASPECTS评分(分)危险因素高血压糖尿病高脂血症冠心病心房颤动既往卒中吸烟抽吸组4621(17,26)9(9,10)28(60.9)6(13.0)6(13.0)4(8.7)27(58.7)5(10.9)9(19.6)支架组5822(19,29)8(8,9)40(69.0)15(25.9)5(8.6)10(17.2)28(48.3)10(17.2)15(25.9)联合组4222(18,28)9(8,9)29(69.0)9(21.4)4(9.5)6(14.3)21(50.0)6(14.3)9(21.4)F/χ2/H0.2470.7170.9332.6130.5851.6031.2230.8530.631P0.7860.4930.6280.2710.7480.4490.5430.6550.730
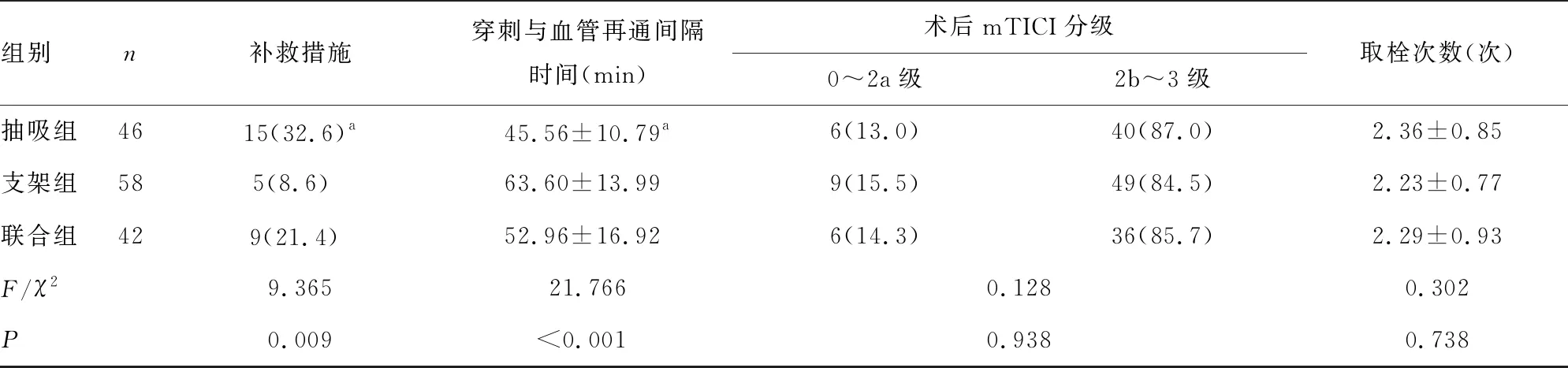
2.23组治疗指标比较 支架组、抽吸组及联合组取栓次数、闭塞部位、麻醉方式、发病与穿刺间隔时间比较,差异均无统计学意义(P>0.05);但抽吸组穿刺与血管再通间隔时间较支架组缩短、施行补救措施患者比例较支架组升高,差异均有统计学意义(P<0.05);3组术后mTICI分级比较差异,差异均无统计学意义(P>0.05)。见表2。

表2 支架组、抽吸组及联合组治疗指标比较或n(%)]
组别n补救措施穿刺与血管再通间隔时间(min)术后mTICI分级0~2a级2b~3级取栓次数(次)抽吸组4615(32.6)a45.56±10.79a6(13.0)40(87.0)2.36±0.85支架组585(8.6) 63.60±13.999(15.5)49(84.5)2.23±0.77联合组429(21.4) 52.96±16.926(14.3)36(85.7)2.29±0.93F/χ2 9.36521.7660.1280.302P0.009<0.0010.9380.738
2.33组临床预后比较 支架组、抽吸组及联合组无症状性颅内出血患者比例、症状性颅内出血患者比例、mRS评分为0~2分患者比例、mRS评分为6分患者比例比较,差异均无统计学意义(P>0.05);但抽吸组并发症发生率[13.0%(6/46)]低于支架组[41.4%(24/58)],差异有统计学意义(χ2=4.977,P=0.026)。虽然联合组并发症发生率[26.2%(11/42)]较支架组[41.4%(24/58)]降低,但差异无统计学意义(χ2=2.470,P=0.116)。见表3。
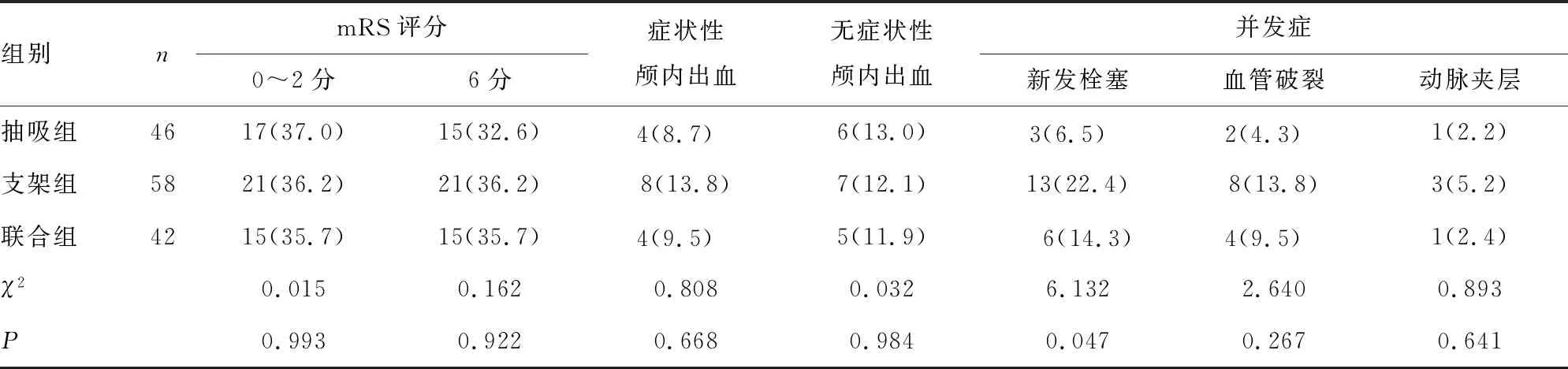
表3 支架组、抽吸组及联合组临床预后指标比较[n(%)]
3 讨 论
本研究回顾性分析了抽吸取栓与支架取栓治疗急性大血管闭塞性脑卒中的临床资料,结果显示,抽吸组心源性栓塞型患者比例较支架组升高,差异有统计学意义(P<0.05);抽吸组穿刺与血管再通间隔时间较支架组显著缩短,施行补救措施的患者比例较支架组显著升高,差异均有统计学意义(P<0.05);抽吸组并发症发病率较支架组显著降低,差异有统计学意义(P<0.05)。以上结果提示,抽吸取栓治疗急性大血管闭塞性缺血性脑卒中与支架取栓的疗效相似,但是抽吸取栓治疗的并发症发病率更低,手术时间更短。
LIU等[7]的研究结果表明,术后90 d时,机械取栓组mRS评分0~3分的患者比例比药物治疗组提高0.74倍,而校正后的提高倍数达1.9倍。ESENWA等[8]的研究表明,血管内治疗改善患者预后的效果较药物治疗更好,血管内治疗组mRS评分为0~3分的患者比例较药物治疗组显著提高,术后90 d病死率较药物治疗组显著降低,差异均有统计学意义(P<0.01)。而LANGENZHAL等[9]的研究结果表明,血管内治疗组与药物治疗组患者预后良好患者比例、症状性颅内出血患者比例、术后90 d病死率比较,差异均无统计学意义(P>0.05)。
目前,国内一些研究机构和医院也在进行类似的临床研究[10-12]。在基底动脉中,穿支血管数量较多,基底动脉闭塞会累及感觉神经核团和运动神经核团,因此基底动脉闭塞急性脑卒中患者的致残率、致死率较高;后循环急性缺血性脑卒中患者具有较重的临床症状,患者血管即使及时开通,预后仍然较差;因此,明确基底动脉闭塞急性脑卒中患者的最佳治疗方法具有重要的临床意义。
本研究结果表明,抽吸组穿刺与血管再通间隔时间较支架组显著缩短,差异有统计学意义(P<0.05)。原因可能是:抽吸取栓操作更简便,手术过程不需要输送取栓支架;在抽吸取栓支架打开后不需要等待血栓与支架完全契合后再行操作;另外,如果一次性再通失败,抽吸导管与中间导管也能够快速递送到血管近心端再次进行抽吸取栓操作,这期间省去了重新装配取栓支架、清洗取栓支架上血栓等步骤[13-14]。此外,支架组、抽吸组及联合组术后mTICI分级比较,差异无统计学意义(P>0.05)。原因可能为3组发病与穿刺间隔时间相近,抽吸组患者功能预后受小栓子影响不显著,且并发症发生率并不高[15-16]。
本研究结果表明,抽吸组并发症发病率较支架组显著降低,差异有统计学意义(P<0.05)。原因可能为:(1)与支架取栓比较,抽吸取栓手术的步骤更简单,能够通过三轴系统把血栓抽吸装置递送到血栓近心端,这样就避免了手术工具误入细小的血管分支,进而造成血管破裂的风险;(2)与支架取栓应用的中间导管比较,抽吸取栓应用的中间导管或抽吸管材料更柔软,具有到位能力、迂曲血管通过性更好的特点。同时,抽吸取栓中间导管或抽吸管具有更小的血管壁冲击力和更小的血管刺激性[17-18]。虽然联合组并发症发生率[26.2%(11/42)]与支架组[41.4%(24/58)]比较,差异无统计学意义(χ2=2.470,P=0.116),但还是较支架取栓有所降低。可能原因:联合治疗能够降低血栓转移风险和支架直径的变化程度,缩短血栓在血管内的拖拽距离,减小血栓的逃逸风险,减少支架对血管壁的损伤。
综上所述,本研究表明抽吸取栓、支架取栓及二者联合治疗急性大血管闭塞性脑卒中患者的疗效相似,但抽吸取栓治疗的并发症发生率更低,手术时间更短。
