下肢动脉硬化闭塞症介入治疗后的累积代谢指标及再狭窄的危险因素分析
2022-12-20刘玉双犹梅张和轩杨若梅李强李英莎赵志钢何洪波祝之明闫振成
刘玉双,犹梅,张和轩,杨若梅,李强,李英莎,赵志钢,何洪波,祝之明,闫振成
陆军军医大学陆军特色医学中心高血压内分泌科/全军高血压代谢病中心/重庆高血压研究所,重庆 400042
下肢动脉硬化闭塞症(l o w e r e x t r e m i t y arteriosclerosis obliterans,LEASO)是指由于动脉硬化造成的下肢供血动脉内膜增厚、管腔狭窄或闭塞,病变肢体血液供应不足,引起下肢间歇性跛行、皮温降低、疼痛,甚至发生溃疡或坏死等临床表现的慢性进展性疾病,常为全身性动脉硬化血管病变在下肢动脉的表现[1]。LEASO的患病率和发病率均与年龄密切相关,老年患者的患病率甚至高达10%,而随着全球人口的老龄化,LEASO在未来将越来越普遍[2]。迄今为止,全球约有2亿人因LEASO的困扰而影响正常生活,甚至威胁生命[2]。目前LEASO的治疗方法包括血管介入治疗及血管搭桥手术,因外科手术创伤较大,故多选用微创的介入治疗,又称经皮腔内血管成形术(percutaneous transluminal angioplasty,PTA),包括球囊扩张及支架置入。然而,介入术后的血管再狭窄已成为临床治疗面临的难点和热点,有研究发现,球囊扩张术治疗狭窄性病变和闭塞性病变的3年通畅率分别为61%和48%,重症狭窄性病变和重症闭塞性病变分别为43%和30%,而支架置入术的3年通畅率为63%~66%[3]。术后血管再狭窄的原因很多,包括手术操作、吸烟、疾病史、炎症因子[4-6]等。现有的研究多为针对基线代谢值进行的血管再狭窄危险因素分析,然而单次代谢指标的测量不足以代表个体长时间内的代谢水平,具有一定的局限性。累积暴露是按剂量与暴露时间乘积计算的,可用来预测危险因素对机体的远期影响[7]。本研究通过对LEASO患者介入治疗后的长期随访观察,探讨患者患肢泛大西洋协作组(Transatlantic Inter Society Consensus,TASC)Ⅱ分型(以下简称TASC Ⅱ分型)、基线代谢指标、累积代谢指标对下肢动脉介入术后远期疗效的影响,旨在更好地对LEASO患者进行术后管理,减少LEASO患者的术后再狭窄率。
1 资料与方法
1.1研究对象 收集2007年11月-2021年7月于陆军军医大学陆军特色医学中心住院的110例LEASO患者的临床资料,所有患者均行下肢血管介入手术,根据造影结果进行TASC Ⅱ分型,TASC Ⅱ分型为A或B型者共95例,C或D型者共15例。所有患者均于术后6个月、1年、2年规律随访,在术后第2年对患者进行下肢计算机断层动脉造影(CTA)和双下肢动脉彩超检查,根据检查结果将入组患者分为再狭窄组和非狭窄组。其中再狭窄组共37例,男性22例,女性15例,年龄53~85岁;非狭窄组73例,男性37例,女性36例,年龄46~82岁。纳入标准:(1)符合LEASO的诊断标准[1];(2)有明显发冷、麻木、疼痛、间歇性跛行等症状,且踝肱指数(ABI)<0.9,所有患肢均经下肢动脉数字减影血管造影检查(DSA)证实存在动脉病变,并行下肢动脉介入手术;(3)患者及其家属同意完成随访、依从性好。排除标准:(1)已知合并恶性肿瘤性疾病;(2)患者及其家属不愿意完成随访或家住外地无法完成随访者;(3)术后不能坚持使用抗血小板药物者;(4)严重凝血功能异常;(5)严重心肝肾功能不全;(6)伴有自身免疫性疾病;(7)术后狭窄程度>30%,截肢或死亡者;(8)需接受传统手术搭桥者。本研究获陆军特色医学中心伦理委员会审批[医研伦申(2021)第117号]。
1.2 资料收集 收集患者首次入院的基本信息:年龄、性别、体重指数(BMI)、吸烟史、糖尿病史、高血压史;记录患者行血管介入手术前测得的基线收缩压(SBP)、舒张压(DBP)、ABI及生化指标代谢值[超敏C反应蛋白(hs-CRP)、糖化血红蛋白(HbA1c)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、谷草转氨酶(AST)、谷丙转氨酶(ALT)、尿素、血肌酐],并根据累积代谢值公式计算患者术后6个月、1年、2年随访指标(hs-CRP、TC、TG、HDL-C、LDL-C、HbA1c、AST、ALT、尿素、血肌酐)的累积代谢值。累积代谢值计算公式[7]:XCum=[(X1+X2)/2×Time1-2]+[(X2+X3)/2×Time2-3],其中X1为术后6个月所测得的值,X2为术后1年所测得的值,X3为术后2年所测得的值。患者第1次随访和第2次随访间隔的时间(Time1-2)为0.5年,第2次随访和第3次随访间隔的时间(Time2-3)为1年。
1.3 介入治疗方法 在局部麻醉下顺行或逆行穿刺股动脉,其后行下肢动脉全程造影,观察靶血管[髂动脉、股动脉(股总动脉、股浅动脉、股深动脉)、腘动脉、胫前动脉、胫腓干、胫后动脉、腓动脉及足背动脉等]的病变范围、程度、数量、造影剂流速等,若血管狭窄程度>50%,则选择相应球囊扩张狭窄血管;若球囊扩张术后残留狭窄>30%(或内膜夹层),再行血管内支架置入术。采用INV Atech公司的直径为1.5~3.0 mm、长度为1 2 0 m m 的球囊扩张膝下动脉,压力为8~14 atm(1 atm=101.325 kPa),持续时间为180 s。术后给予低分子肝素4000 U,1次/12 h抗凝治疗3 d;口服氯吡格雷75 mg/d,持续半年;术后终身服用阿司匹林100 mg/d。针对合并消化道溃疡、出血风险较高的患者,术前应详细询问胃肠道疾病史、完善胃镜检查,必要时加用质子泵抑制剂预防胃肠道出血。
1.4 疗效评定标准 介入治疗成功标准:造影后病变血管管腔狭窄程度<30%,无明显动脉夹层或手术相关的严重并发症,否则判定为失败。介入治疗后再狭窄标准:经复查下肢动脉CTA、彩超提示血管狭窄程度>50%。
1.5 指标分析 对比分析再狭窄组与非再狭窄组患者的年龄、性别、TASC Ⅱ分型、手术方式、狭窄血管类型、Fontaine分类、BMI、吸烟史、高血压史、糖尿病史、规律服用抗血小板药物、规律服用调脂类药物间的差异;比较两组术前基线代谢指标及术后6个月、1年、2年随访时基础代谢指标的差异;并比较两组患者术后6个月、1年、2年根据随访代谢指标计算出的累积代谢指标(hs-CRP累积、TC累积、TG累积、HDL累积、LDL-C累积、HbA1c累积、AST累积、ALT累积、肌酐累积、尿素累积)的差异。将以上得出的术后血管再狭窄的相关因素纳入二元logistic回归模型分析LEASO患者介入术后再狭窄的危险因素。
1.6 统计学处理 采用SPSS 26.0软件进行分析。符合正态分布或经对数转换后近似正态分布的计量资料以±s表示,两组间比较采用独立样本t检验,非正态分布的计量资料以M(Q1,Q3)表示,组间比较采用非参数检验(Mann-Whitney检验),多组间比较采用单因素方差分析,进一步两两比较采用LSD-t法或Kruskal Wallis 检验。计数资料以例(%)表示,组间比较采用χ2检验。采用二元logistic回归模型评估下肢血管病变介入术后血管再狭窄的危险因素。P<0.05为差异有统计学意义。
2 结 果
2.1 两组LEASO患者临床资料比较 两组患者中吸烟史、术后规律使用抗血小板聚集药物、TASCⅡ分型为C或D型的比例比较差异有统计学意义(P<0.05),而年龄、性别、BMI、合并高血压、合并糖尿病、规律使用调脂药、手术方式、狭窄血管类型、Fontaine分类方面比较差异无统计学意义(P>0.05)(表1)。
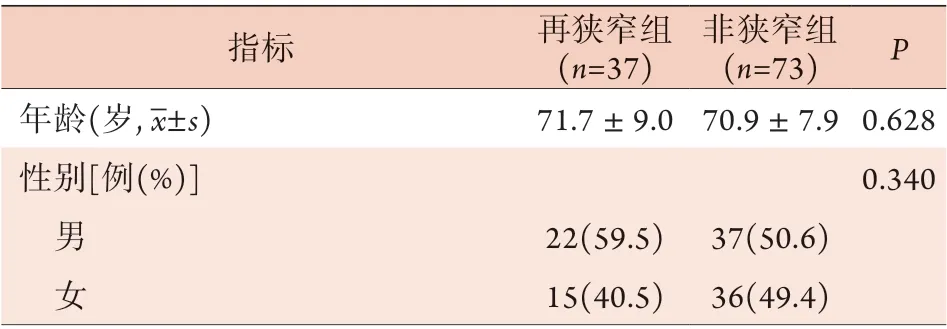
表1 两组LEASO患者临床基本资料比较Tab.1 Comparison of the basic clinical data between the patients in restenosis group and non-restenosis group
2.2 两组LEASO患者基线指标比较 再狭窄组术前ABI明显低于非狭窄组,hs-CRP明显高于非狭窄组(P<0.05),而两组血糖、血压、血脂谱、肝肾功能比较差异无统计学意义(P>0.05)(表2)。
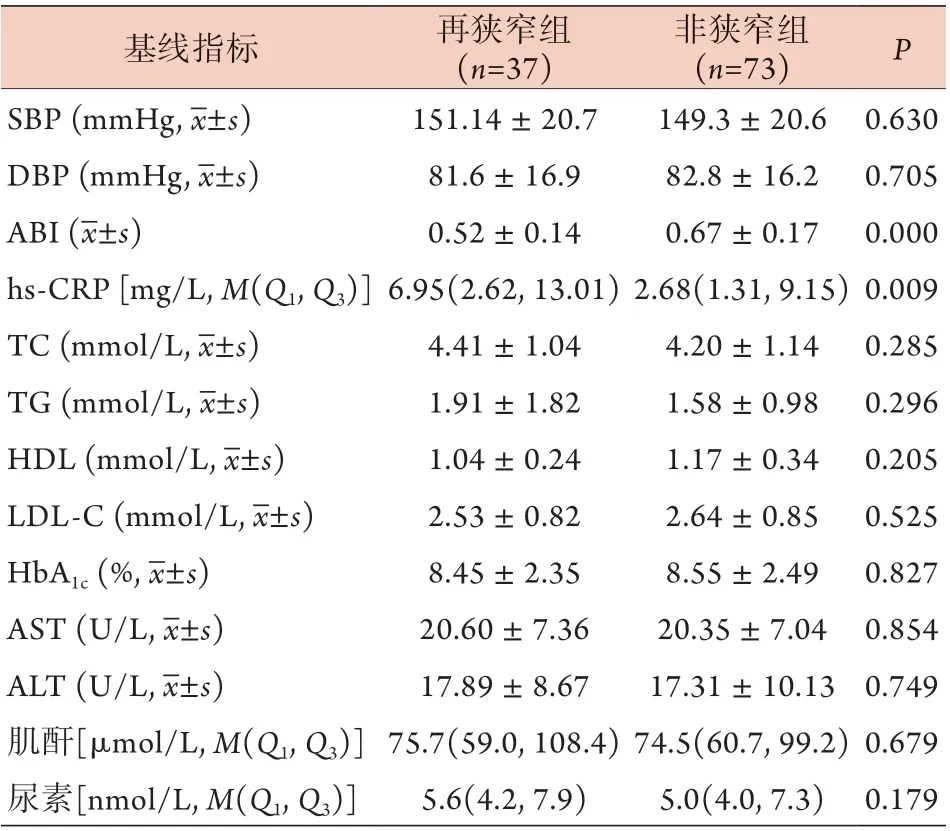
表2 两组LEASO患者基线指标比较Tab.2 Comparison of baseline indicators between patients in restenosis group and non-restenosis group
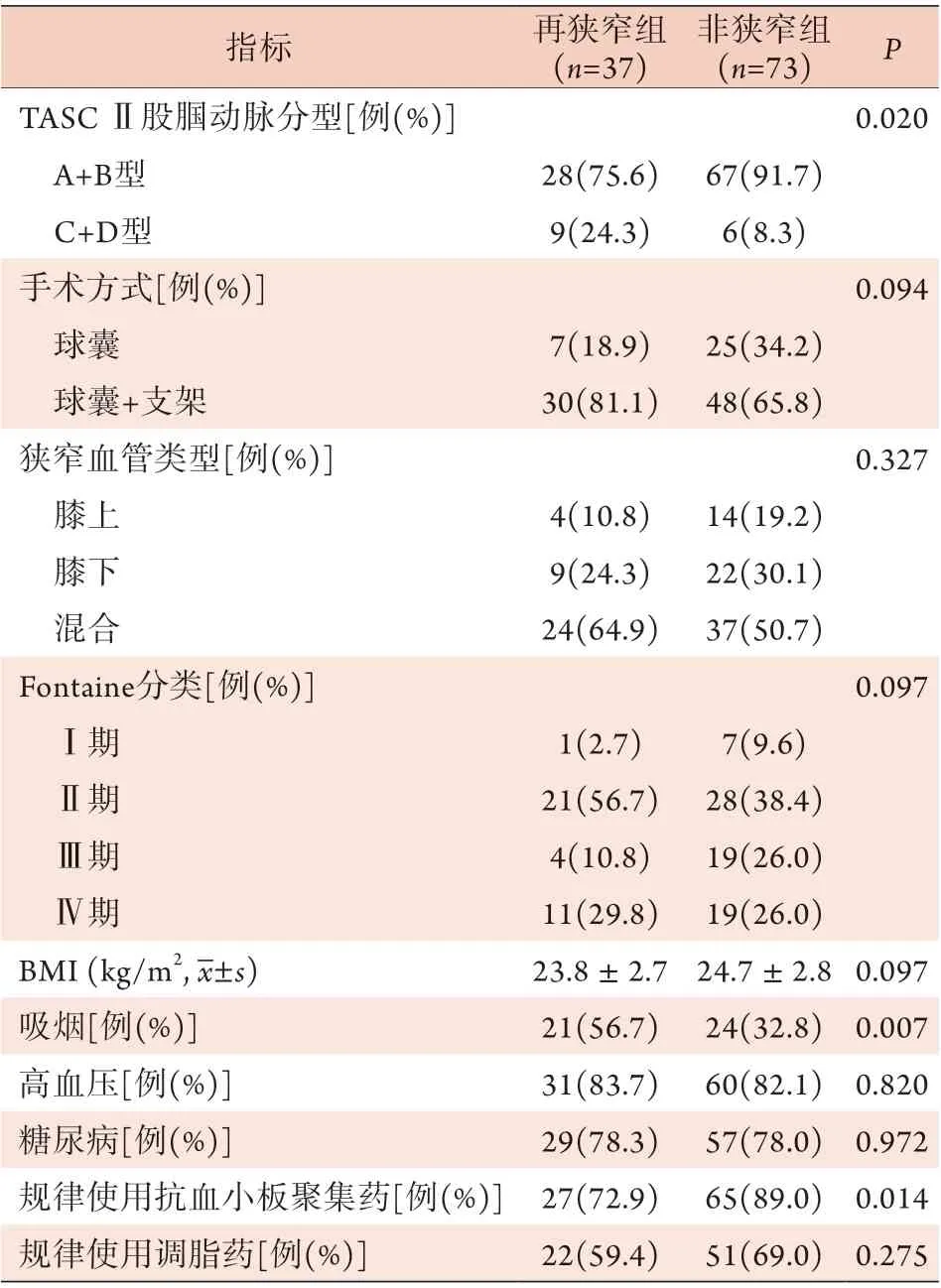
(续 表)
2.3 两组患者术后随访期间代谢指标及其累积值比较 再狭窄组患者术后6个月、1年、2年的hs-CRP水平均明显高于非狭窄组(P<0.05),且术后2年的LDL-C水平明显高于非狭窄组(P<0.05),其余指标差异无统计学意义(P>0.05)。非狭窄组患者术后1、2年的TG水平均明显高于术后6个月(P<0.05),其余指标差异无统计学意义(P>0.05);再狭窄组患者术后1、2年的TG水平均明显高于术后6个月(P<0.05),术后2年的HDL水平明显高于术后6个月(P<0.05),术后2年的LDL-C水平均明显高于术后6个月及术后1年(P<0.05),其余指标差异均无统计学意义(P>0.05)(表3)。与非狭窄组比较,再狭窄组中hs-CRP累积、TC累积、LDL-C累积水平明显升高(P<0.05),其余累积代谢指标两组差异均无统计学意义(P>0.05)(表3)。
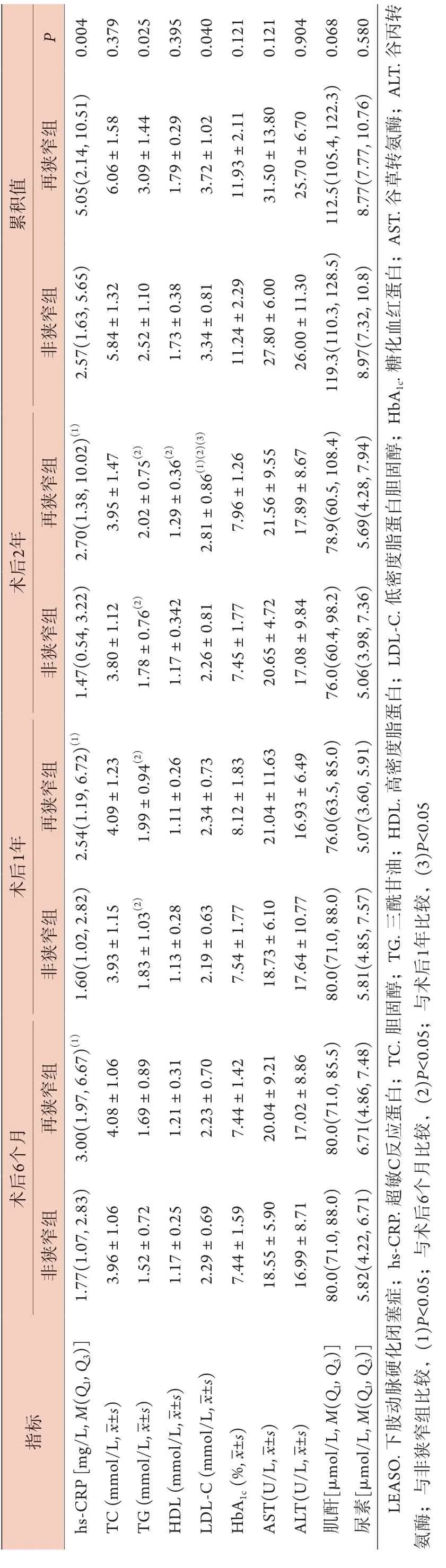
表3 两组LEASO患者术后随访期间代谢指标及其累积值的比较Tab.3 Comparison of the metabolic indicators and cumulative values in postoperative follow-up between the LEASO patients in restenosis group and non-restenosis group
2.4 下肢血管介入术后再狭窄的危险因素分析将术后血管再狭窄的相关因素(吸烟、术后规律使用抗血小板药、ABI、hs-CRP、TASC Ⅱ分型、hs-CRP累积、TG累积、LDL-C累积)纳入二元logistic回归分析,结果显示,吸烟(OR=4.158,P=0.040)、TASC Ⅱ分型(OR=4.3,P=0.036)、hs-CRP累积(OR=1.160,P=0.013)、LDL-C累积(OR=2.313,P=0.003)、TG累积(OR=1.668,P=0.015)为术后2年血管再狭窄的危险因素,术后规律使用抗血小板药物为其保护因素(OR=0.038,P=0.000)(表4)。
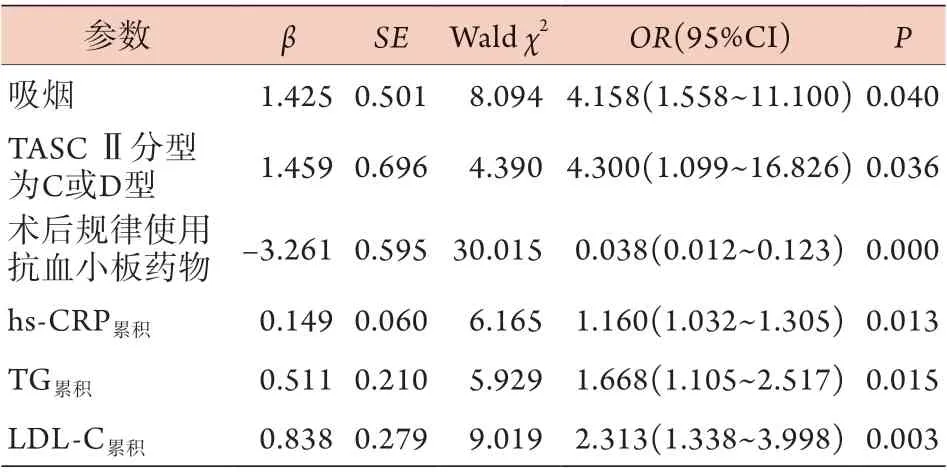
表4 术后血管再狭窄危险因素的logistic回归分析Tab.4 Logistic regression analysis of the risk factors for postoperative vascular restenosis
3 讨 论
目前,药物、外科手术和血管介入是针对LEASO的主要治疗方式,其中血管介入因其微创、疗效显著的特点,已成为LEASO的主要治疗手段。本课题组既往研究已经证实,与药物治疗相比,血管介入治疗可有效改善LEASO患者的下肢动脉血供,降低脑梗死发生率、截肢率及病死率[8]。一项针对LEASO患者下肢动脉血运重建的荟萃分析表明,支架置入治疗髂动脉或股浅动脉长节段闭塞的3年初级通畅率仅为50%[9]。众所周知,介入治疗后血管再狭窄是临床治疗面临的难点,而影响其再狭窄的因素众多,大多数研究均为针对单次测量的代谢值进行的分析。Zemaitis等[7]和Novar-Boggan等[10]发现,累积高血脂、高血压暴露对冠心病风险和肾脏损害的预测价值优于单次测量的血脂和血压。Wang等[11]发现,累积暴露于重金属与肥胖、高血压、2型糖尿病等慢性病相关。国内崔凯等[12]提出,hs-CRP累积是ABI<0.9的危险因素,但对介入术后累积危险因素与再狭窄关系的研究尚少。本研究纳入110例成功行下肢动脉血管介入术且规律随访的患者,探讨了累积代谢暴露值对LEASO患者介入术后血管再狭窄的影响,结果发现:(1)与非狭窄组比较,再狭窄组中TASC Ⅱ分型为C或D型、吸烟史占比均较高,而规律服用抗血小板药物的患者占比则较低;(2)与非狭窄组比较,基线及术后6个月、1年、2年随访时再狭窄组的hs-CRP均明显增高,且累积代谢指标(hs-CRP累积、TC累积、LDL-C累积等)暴露值也明显增高;(3)吸烟、TASC Ⅱ分型为C或D型、hs-CRP累积、LDL-C累积、TG累积是介入术后血管再狭窄的危险因素,而术后规律使用抗血小板药物为其保护因素。
有研究发现,吸烟可使外周动脉疾病的患病风险增加2~4倍[13]。武雪亮等[14]发现,吸烟可导致血管内皮细胞损伤和血清一氧化碳(CO)浓度升高,而CO浓度升高可刺激内皮细胞释放生长因子,促使平滑肌细胞逐渐向内膜迁移和增生,从而参与动脉硬化的形成。大量吸烟也可使血中LDL-C易于氧化,形成氧化低密度脂蛋白(ox-LDL),从而加重管腔的病变。烟草的芦丁蛋白等物质可激活凝血因子X而使血液处于高凝状态,导致术后支架内血栓形成,最终发生血管再狭窄[15]。此外,烟草中的各类物质也可通过促进肾上腺素、去甲肾上腺素和儿茶酚胺的分泌,使凝血功能亢进、纤溶功能减弱;并可通过增加血液黏稠度、收缩血管平滑肌,从而损伤血管内皮细胞(VEC)结构等途径,引起血小板聚集;还可通过使血清CO浓度升高,刺激VEC释放生长因子,促使血管平滑肌细胞逐渐向内膜迁移和增生,进而使血管狭窄率增高[16]。本研究也发现,吸烟是下肢血管病变介入术后血管再狭窄的危险因素。
有研究发现,hs-CRP是临床常用的炎症反应标记物,主要由白细胞介素-6诱导肝脏合成,可促进炎症介质的释放,从而引发血管的炎症反应,并与损伤的组织结合引起细胞内皮功能紊乱,从而促进动脉粥样硬化的发生发展[17]。张济等[18]发现,hs-CRP是影响LEASO患者介入治疗后再狭窄的危险因素。本研究也发现,再狭窄组在术前,术后6个月、1年、2年时的hs-CRP及hs-CRP累积暴露值均明显高于非狭窄组,且logistic回归分析也提示hs-CRP累积是术后血管再狭窄的危险因素,进一步说明hs-CRP在下肢小血管硬化、再狭窄过程中发挥着重要作用。
赵峰等[19]发现,球囊扩张联合支架置入术治疗股浅动脉下肢闭塞的中远期疗效较好,血糖和TASC分型是影响疗效的危险因素。Tang等[20]发现,西罗莫司洗脱球囊治疗TASC Ⅱ分型为C或D型患者的胫后动脉闭塞症是一种安全有效的方法,其技术和临床成功率较高,6个月的目标病变通畅率令人满意。Blessing等[21]则认为,药物洗脱球囊在严重钙化病变中的作用较差,长病变通常需要支架修复。本研究也发现,TASC Ⅱ分型可明显影响下肢血管病变再闭塞的发生率,TASC Ⅱ分型为C或D型的患者介入术后下肢血管再狭窄率较A或B型者高,但未发现球囊扩张联合支架置入术后再狭窄率较单纯球囊扩张低,考虑可能的因素为采用的是金属裸支架,且样本量较小,需后续进一步扩大样本量继续研究。
既往也有横断面研究发现,吸烟、炎症因子、LDL-C、高血糖、高血压是LEASO患者下肢血管介入术后再狭窄的危险因素[22]。本研究并非单纯通过基线指标探讨LEASO患者介入术后发生血管再狭窄的危险因素,而是通过动态观测各项指标的变化,使用了基线值和累积暴露值共同探讨血管介入术后再狭窄的危险因素,结果发现再狭窄组TG累积、LDL-C累积明显高于非狭窄组,logistic回归分析结果也提示TG累积、LDL-C累积是血管介入术后再狭窄的危险因素。目前有研究发现富含TG的脂蛋白可通过诱导动脉壁中的脂质积累和炎症来促进动脉粥样硬化的发生,来自LDL-C和富含TG的脂蛋白的脂质积累似乎以类似的方式发生,LDL-C和富含TG的脂蛋白都可被内膜细胞外基质保留,两者均可在动脉内膜中被修饰,且均可诱导泡沫细胞形成,导致动脉内膜斑块的形成,最终导致介入术后血管发生再狭窄[23]。此外,本研究还发现,术后规律服用抗血小板药物是介入术后血管再狭窄的保护因素。术后规律服用抗血小板药物可有效抵抗血小板聚集、改善糖脂代谢,从而抑制血栓形成,有效防止术后血管发生再狭窄。
英国的一项前瞻性研究发现,糖尿病患者的HbA1c水平每增加1%,LEASO的发生风险增加28%[24]。本课题组既往研究也证实,在2型糖尿病下肢血管病变患者中,术前HbA1c水平是术后发生血管再狭窄的危险因素[25]。而本研究发现两组患者的累积HbA1c值差异无统计学意义,考虑可能的原因为:每个分析结果均受其他多个因素的影响,有可能相互抵消而显示不出差异性,且本研究纳入的患者并非全都是糖尿病患者,因而在患者选择上存在一定偏差。Hicks等[26]的一项研究也发现,在无糖尿病的成人中并未发现HbA1c或糖化白蛋白与LEASO之间存在相关性。此外,还有研究发现,较高的HbA1c变异性与糖尿病的全因死亡率、心血管事件和微血管并发症的风险增加相关,而这些风险的增加与高HbA1c无关[27]。本研究未发现两组HbA1c水平存在差异,提示血管再狭窄与HbA1c无关,但今后仍应针对糖尿病合并LEASO患者的血糖控制水平与远期再狭窄的关系进一步探讨。
综上所述,本研究结果发现,累积代谢指标暴露是下肢血管病变介入术后再狭窄的危险因素;除既往已被证实的手术操作、TASC Ⅱ分型、吸烟、糖尿病史、hs-CRP、LDL-C等是介入术后血管再狭窄的危险因素[4-6]外,三酰甘油也是介入术后血管再狭窄的危险因素,进一步提示了下肢动脉血管介入术后患者血脂综合管理的重要性;下肢动脉病变早期干预的远期疗效较好,且长期抗血小板药物的使用可减少再狭窄的发生。但本研究仍存在一定的局限性:(1)样本量较小,部分患者随访依从性差;(2)随访时间较短;(3)影响因素分析不够全面等。由于下肢动脉血管介入术后发生再狭窄的机制十分复杂,未来可扩大样本量,进一步延长随访时间至5~10年,并增加不同影响因素(如不同药物、血糖水平、同型半胱氨酸等指标)以进一步探讨其机制,并制定出相应的预防措施。
