术后辅助化疗对伴有复发危险因素的ⅠB期非小细胞肺癌患者复发的影响研究
2022-12-13王瀚森姜俊杰王明吴爽陈玲赵瑞王秋桐
王瀚森,姜俊杰,王明,吴爽,陈玲,赵瑞,王秋桐
肺癌在全球的发病率和死亡率一直居高不下,2020年全球约180万人死于肺癌[1],其中以非小细胞肺癌(non-small cell lung carcinoma,NSCLC)最为常见。手术切除是早期NSCLC患者的标准疗法,但患者术后预后差异较大,约40%的早期NSCLC患者会复发,术后5年生存率为37%~53%[2]。所以,有必要针对早期NSCLC患者进行术后辅助化疗,但目前对伴有复发高危因素的ⅠB期NSCLC患者是否进行术后辅助化疗仍存有争议。《2021版美国国家综合癌症网络非小细胞肺癌指南》[3]提出对存在高危因素(低分化肿瘤、肿瘤直径>4 cm、胸膜浸润、行楔形手术切除术等)的ⅠB期NSCLC患者推荐进行术后辅助化疗,但《中华医学会肿瘤学分会肺癌临床诊疗指南(2021版)》[4]却提示即使ⅠB期NSCLC患者存在低分化肿瘤、胸膜浸润等高危因素,也不推荐对其进行术后辅助化疗。PARK等[5]研究结果显示,术后辅助化疗不会改善ⅠB期NSCLC患者预后,包括存在低分化肿瘤、淋巴管癌栓等高危因素的患者。而ZHANG等[6]的研究结果显示,术后辅助化疗可提高ⅠB期胸膜浸润患者的5年无病生存率。此外,既往研究还提示,淋巴结清扫数量较少、淋巴管癌栓、血管癌栓、微乳头/实体病理模式腺癌是影响早期NSCLC患者复发的高危因素,对于伴有上述因素的患者,术后辅助化疗作用尚不明确[7-10]。为了明确上述争议,本研究探究了术后辅助化疗对伴有复发危险因素的ⅠB期NSCLC患者复发的影响,以期为确定术后辅助化疗对伴有复发危险因素的ⅠB期NSCLC患者的作用提供参考依据。
1 对象与方法
1.1 研究对象 选取2016年1月至2019年1月沧州市中心医院肿瘤科收治的ⅠB期NSCLC患者380例。纳入标准:(1)接受R0手术切除(楔形、肺叶、肺段、全肺)并行淋巴结清扫术或采样。(2)符合2017年《第八版美国癌症联合委员会TNM分期标准》[11]中T1abc~2aN0M0期的诊断标准。(3)年龄>18岁。(4)病历信息、随访记录完整。(5)术后生存时间>1个月。(6)若患者接受术后辅助化疗,则需按照要求完成4个治疗周期。化疗方案:肺腺癌患者首选培美曲塞-顺铂方案,肺鳞癌患者根据医师综合评判和患者意愿在紫杉醇-卡铂、多西他赛-顺铂、长春瑞滨-卡铂、吉西他滨-顺铂四个方案中选取一个,其他病理学分型患者从上述五个方案中选取一个。排除标准:(1)小细胞肺癌、大细胞肺癌患者;(2)淋巴上皮癌、腺样囊性癌等不常见癌症类型患者;(3)术后接受辅助化疗以外的其他治疗方式(靶向治疗、放疗、免疫治疗)患者;(4)术前接受辅助放化疗患者;(5)NSCLC非第一原发性肿瘤患者;(6)存在影响生存的严重合并症患者。本研究经沧州市中心医院伦理委员会审核通过,所有患者签署知情同意书。
1.2 资料收集 (1)收集患者的临床资料,包括年龄、性别、肿瘤原发位置、肿瘤分化程度、病理学分型、手术类型、肿瘤直径、淋巴结清扫个数、美国东部肿瘤协作组(Eastern Cooperative Oncology Group,ECOG)评分、术后辅助化疗情况、胸膜浸润情况、吸烟史、脉管癌栓(分为血管癌栓和淋巴管癌栓)及合并脑血管病、心血管病、糖尿病、高血压情况。(2)统计患者无复发生存期(recurrence free survival,RFS),RFS指NSCLC患者术后无癌状态至再次出现肿瘤复发、因肺癌致死或随访截止的时间段[12]。本研究主要观察指标为中位无复发生存期(median recurrence free survival,mRFS),次要观察指标为无复发生存率。
1.3 随访情况 本研究随访时间截至2021-12-01,随访时间为11~69个月,中位随访时间为41个月。患者在经CT检查确诊后前2年内每3~6个月来院进行1次随访检查,此后每6个月进行1次,持续5年或直至患者复发,随访期间患者因肺癌致死也视为复发。
1.4 统计学方法 采用SPSS 25.0统计学软件进行数据分析。计数资料以相对数表示,组间比较采用χ2检验;等级资料比较采用秩和检验;采用多因素Logistic回归分析探讨ⅠB期NSCLC患者复发影响因素;使用Graphpad Prsim软件,采用Kaplan-Meier法绘制生存曲线,采用Log-rank检验比较mRFS、无复发生存率。以P<0.05为差异有统计学意义。
2 结果
2.1 复发情况及临床资料 380例患者中有194例复发,将其作为复发组,其余为未复发组。两组年龄、性别、肿瘤原发位置、肿瘤分化程度、病理学分型、手术类型、肿瘤直径、ECOG评分、术后辅助化疗率、胸膜浸润发生率、吸烟史、脉管癌栓发生率比较,差异无统计学意义(P>0.05);复发组淋巴结清扫数量≥10个者占比、合并脑血管病者占比、合并心血管病者占比、合并高血压者占比高于未复发组,合并糖尿病者占比低于未复发组,差异有统计学意义(P<0.05),见表1。

表1 两组患者临床资料比较Table 1 Comparison of clinical data between the two groups
2.2 ⅠB期NSCLC患者复发影响因素的多因素Logistic回归分析 以表1中所有变量为自变量,患者复发情况为因变量(赋值:未复发=1,复发=2),进行多因素Logistic回归分析,结果显示,术后辅助化疗是ⅠB期NSCLC患者复发的保护因素,脉管癌栓、合并脑血管病是ⅠB期NSCLC患者复发的危险因素(P<0.05),见表2。
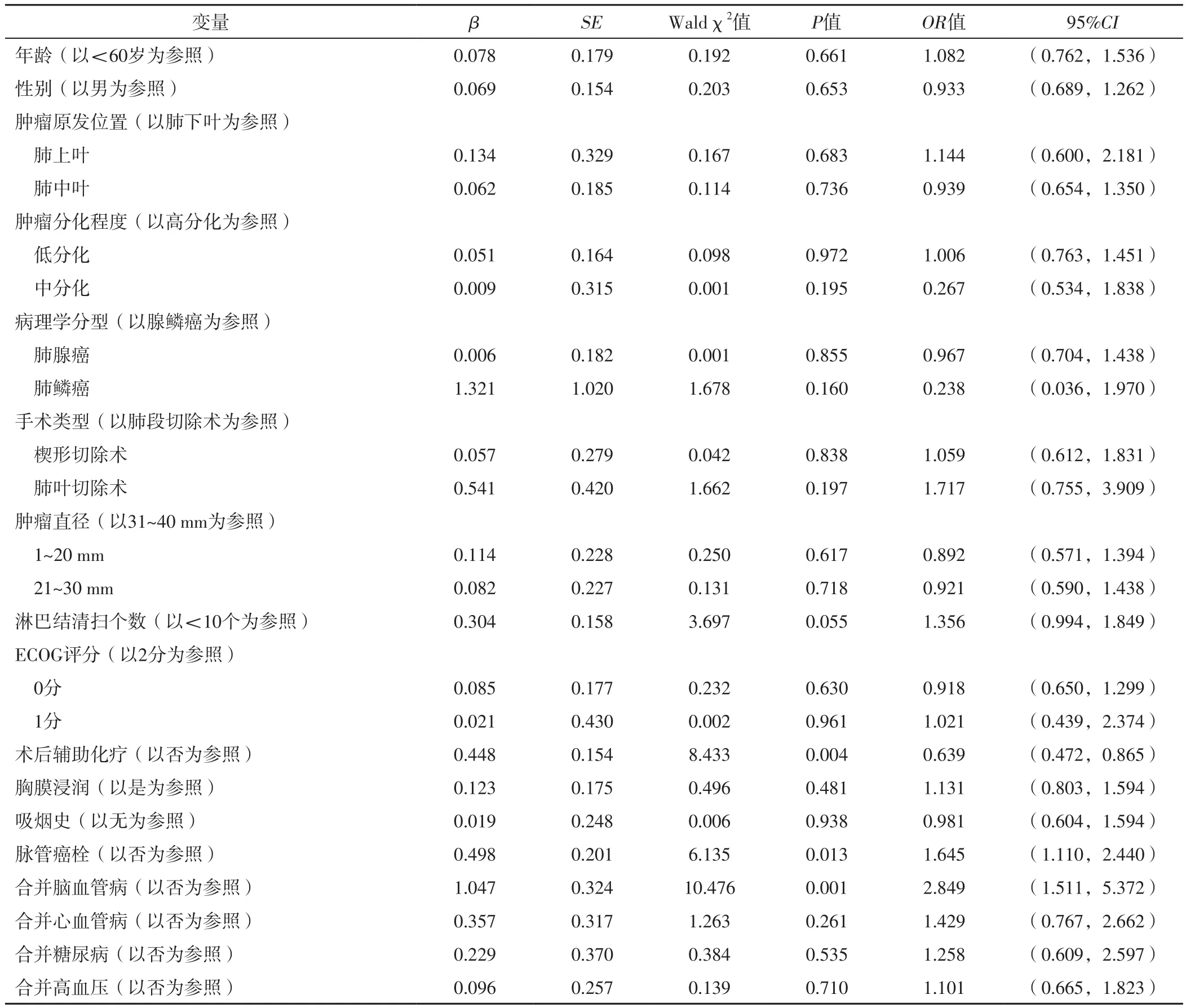
表2 ⅠB期NSCLC患者复发影响因素的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of influencing factors of recurrence in patients with stage ⅠB NSCLC patients
2.3 mRFS及3年、5年累积无复发生存率 本研究中伴有复发危险因素(发生脉管癌栓、合并脑血管病)的ⅠB期NSCLC患者共238例,根据是否接受术后辅助化疗分为辅助化疗组(n=190)和未辅助化疗组(n=48)。辅助化疗组mRFS为59个月,长于未辅助化疗组的34个月,差异有统计学意义(χ2=16.53,P<0.001)。辅助化疗组3年、5年累积无复发生存率(13.8%、45.1%)高于未辅助化疗组(44.8%、22.2%),差异有统计学意义(χ2值分别为16.530、3.3987,P值分别为<0.001、0.018),见图1。接受术后辅助化疗的伴有脉管癌栓的ⅠB期NSCLC患者(n=44)mRFS为38个月,与未接受术后辅助化疗患者(n=31)相等,差异无统计学意义(χ2=0.949,P=0.330),见图2A。对伴有脉管癌栓的ⅠB期NSCLC患者进行亚组分析,结果显示,接受术后辅助化疗的伴有血管癌栓的ⅠB期NSCLC患者(n=22)mRFS短于伴有淋巴管癌栓的患者(n=22),差异有统计学意义(40个月比31个月,χ2=5.144,P=0.023)。接受术后辅助化疗的合并脑血管病的ⅠB期NSCLC患者(n=30)mRFS为35个月,长于未接受术后辅助化疗患者(n=19)的28个月,差异有统计学意义(χ2=4.135,P=0.042),见图2B。对伴有复发危险因素数量进行统计,伴有0个危险因素患者142例,伴有1个危险因素患者178例,伴有2个危险因素患者60例。伴有0个危险因素与伴有1个危险因素的ⅠB期NSCLC患者的mRFS比较,差异无统计学意义(51个月比60个月,χ2=1.825,P=0.177);伴有0个危险因素的ⅠB期NSCLC患者的mRFS长于伴有2个危险因素的患者(51个月比38个月,χ2=28.250,P<0.001);伴有0个危险因素与伴有1个危险因素的ⅠB期NSCLC患者3年累积无复发生存率比较,差异无统计学意义(75.4%比71.9%,χ2=0.687,P=0.315);伴有0个危险因素的ⅠB期NSCLC患者5年累积无复发生存率低于伴有1个危险因素的患者,差异有统计学意义(31.5%比49.0%,χ2=2.389,P=0.023),见图2C。此外,经术后辅助化疗的伴有2个危险因素的ⅠB期NSCLC患者(n=56)mRFS为38个月,长于未接受术后辅助化疗患者(n=4)的21.5个月,差异有统计学意义(χ2=7.362,P=0.007),见图2D。

图1 辅助化疗组和未辅助化疗组生存曲线Figure 1 Survival curve of adjuvant chemotherapy group and nonadjuvant chemotherapy group
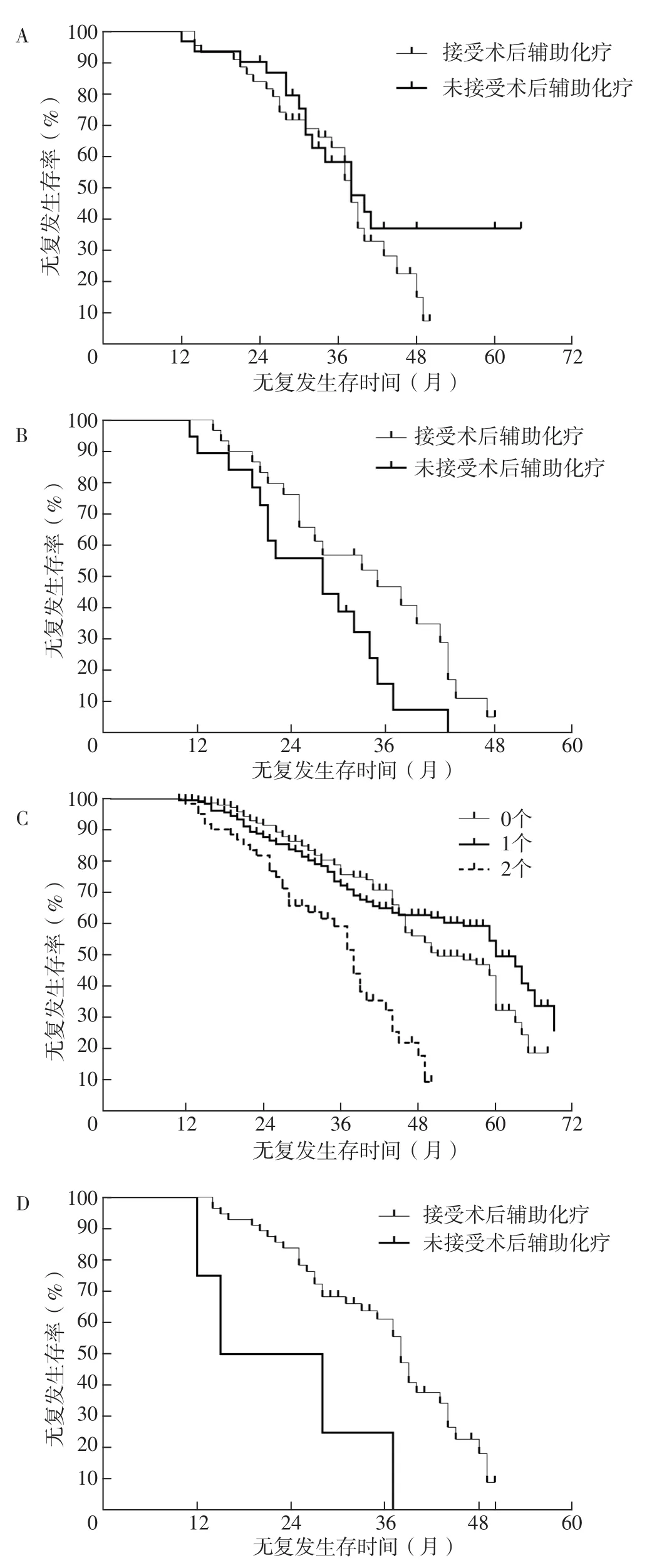
图2 接受术后辅助化疗与未接受术后辅助化疗的伴有不同复发危险因素的ⅠB期NSCLC患者的生存曲线Figure 2 Survival curves of stage I B NSCLC patients with different recurrence risk factors who received postoperative adjuvant chemotherapy and those who did not
3 讨论
目前,早期肺癌的标准治疗方式还是手术切除,辅助化疗是切除术后的重要辅助治疗手段。但由于影响患者术后生存的因素较多,尤其是ⅠB期NSCLC患者(包括高危因素患者)5年生存率较低,其是否行术后辅助化疗缺少科学的数据作为理论依据[13]。本研究多因素Logistic回归分析结果显示,术后辅助化疗、合并脑血管病、脉管癌栓是ⅠB期NSCLC患者复发的影响因素。术后辅助化疗可清除手术不能清除的潜在病灶和微转移癌细胞[14],继而改善患者预后。脑梗死、脑出血、急性缺血性卒中等脑血管病是NSCLC患者预后的影响因素,但多见于晚期患者[15-17]。脉管癌栓分为血管癌栓和淋巴管癌栓,有3%~30%的NSCLC患者发生脉管癌栓,但目前研究表明,出现血管癌栓是肿瘤细胞转移的信号,癌栓通过静脉进入机体循环系统,可能会促进NSCLC患者的复发或者远端转移[18-19]。
既往研究结果提示,早期NSCLC患者行术后辅助化疗可延长RFS[12-13,20]。但也有不同研究指出术后辅助化疗并不能改善ⅠB期NSCLC患者预后[21-22]。ZHANG等[6]和CHOI等[23]研究结果指出,术后辅助化疗能够降低伴有复发高危因素的ⅠB期NSCLC患者复发风险。本研究结果显示,辅助化疗组mRFS长于未辅助化疗组。罗瑞星等[24]研究结果指出,术后辅助化疗虽然可能在短期内对肿瘤细胞的转移或者复发有抑制作用,但其效果会随着时间延长而减弱。但本研究结果显示,辅助化疗组 3年、5年累积无复发生存率高于未辅助化疗组,MORGENSZTERN等[25]的研究结果也提示,术后辅助化疗提高了ⅠB期NSCLC患者5年总生存率,这可能与术后辅助化疗有助于延长患者RFS和抑制肿瘤细胞增殖、转移、复发有关。
既往研究对血管癌栓和淋巴管癌栓对早期肺癌患者预后的影响还存在争议,如WANG等[26]研究指出血管癌栓是NSCLC患者预后的独立影响因素,但GUGLIELMETTI等[27]却提示淋巴管癌栓是NSCLC患者RFS的独立影响因素。本研究结果显示,术后辅助化疗并未延长伴有脉管癌栓的ⅠB期NSCLC患者的mRFS,但亚组分析结果显示,接受术后辅助化疗的伴有血管癌栓的ⅠB期NSCLC患者mRFS短于伴有淋巴管癌栓的患者,提示血管癌栓可能是接受术后辅助化疗的ⅠB期NSCLC患者复发的高危因素。本研究结果显示,合并脑血管病是ⅠB期NSCLC患者复发的危险因素,且接受术后辅助化疗的合并脑血管病的ⅠB期NSCLC患者mRFS长于未接受辅助化疗患者。但EMRE等[18]研究指出,接受铂类药物化疗可能会增加肺癌患者卒中发生风险。所以,临床有必要在ⅠB期NSCLC患者术后辅助化疗过程中加强脑血管病相关症状的监测。
本研究结果显示,伴有0个危险因素与伴有1个危险因素的ⅠB期NSCLC患者的mRFS比较,差异无统计学意义,但伴有0个危险因素的ⅠB期NSCLC患者的mRFS长于伴有2个危险因素的患者。这与彭胜祖等[28]的研究结果存在差异,其指出随着高危因素评分增加,患者预后越来越差。本研究结果显示,伴有0个危险因素与伴有1个危险因素的ⅠB期NSCLC患者3年累积无复发生存率比较差异无统计学意义,但5年累积无复发生存率低于伴有1个危险因素的患者,可能与伴有1个危险因素的患者中接受术后辅助化疗者较多有关。此外,经术后辅助化疗的伴有2个危险因素的ⅠB期NSCLC患者mRFS长于未接受术后辅助化疗患者,提示术后辅助化疗可降低伴有多个复发危险因素的ⅠB期NSCLC患者的复发风险。这与我国现行的《中华医学会肿瘤学分会肺癌诊疗指南(2021版)》[4]推荐的治疗策略存在争议。可能与本研究接受术后辅助化疗的伴有复发危险因素的ⅠB期NSCLC患者数量较少有关。
综上所述,术后辅助化疗可延长ⅠB期NSCLC尤其是伴有复发危险因素患者的mRFS。但本研究也存在一定局限性,如基础病导致的死亡会对结果产生影响,纳入患者的病理学分类还有待细化,尤其是微乳头/实体病理模式腺癌,且本研究仅为单中心、小样本量研究,未来需要多中心、大样本量研究进一步验证本研究结论。
作者贡献:王瀚森、王秋桐进行文章的构思与设计,撰写论文,负责文章的质量控制及审校,对文章整体负责、监督管理;王瀚森、赵瑞、王秋桐进行研究的实施与可行性分析、论文修订;姜俊杰、王明进行资料收集、整理;吴爽、陈玲、王秋桐进行统计学处理。
本文无利益冲突。
