早发性结直肠癌患者死亡竞争风险模型的构建
2022-12-11廖志晓邓跃扬朱津丽陈汉锐许凌玲丰靖雯周京旭
廖志晓, 邓跃扬, 朱津丽, 陈汉锐, 许凌玲,翟 林, 丰靖雯, 周京旭
(1. 广州中医药大学第一临床医学院, 广东 广州, 510405;2. 天津中医药大学第一附属医院 肿瘤科, 天津, 300193;3. 广州中医药大学第一附属医院 肿瘤科, 广东 广州, 510405)
目前,医学界普遍将50岁前发病的结直肠癌(CRC)定义为早发性结直肠癌(EOCRC)[1-2]。EOCRC具有独特的病因及生物学特征,可能是区别于普通CRC的独立亚型[3-5]。临床上常用的肿瘤淋巴结转移(TNM)分期系统主要依据解剖特点判断预后,且解释较为复杂。传统的Cox比例风险模型将因其他原因产生的死亡作为删失数据,结论往往存在偏倚[6-8]。而竞争风险模型在考虑竞争事件的条件下,分析具有多种潜在结局的生存数据,可更为有效地消除竞争风险偏倚[9]。此外,监测、流行病学和最终结果(SEER)数据库是全球最可靠的大型多中心肿瘤登记注册数据库之一。因此,本研究系统分析了SEER数据库中EOCRC患者发生肿瘤特异性死亡(CSM)的危险因素,并建立列线图预后模型,以期为EOCRC患者的预后评估及决策优化提供参考。
1 资料与方法
1.1 一般资料
提取SEER数据库中2010—2019年经病理确诊为CRC的14 554例患者的临床资料。纳入标准: 年龄18~49岁者; 临床资料完整者; 生存时间≥1个月的EOCRC者。使用R软件按7∶3的比例随机分成训练集与验证集,训练集数据用于模型的建立,验证集数据用于模型的验证。纳入研究的变量包括性别、年龄、肿瘤位置、病理类型、分化程度、T分期、N分期、M分期、原发灶手术、区域淋巴结手术、远处转移灶手术、放疗、化疗及癌胚抗原(CEA)。将CRC引起的死亡作为感兴趣事件,将死于其他原因作为竞争事件。主要观察指标为CSM, CSM定义为从确诊起至因CRC死亡的生存时间。本研究已签署《SEER数据使用协议》,鉴于数据库的数据均为匿名且已消除识别信息,故无需伦理审查及知情同意。研究参考《个体预后或诊断的多变量预测模型透明报告》(TRIPOD)声明进行报告[10]。
1.2 统计学分析
使用SPSS 26.0及R 4.1.2软件进行数据分析。采用χ2检验进行组间均衡性比较。使用Fine-Gray竞争风险模型进行单因素及多因素分析。将单因素分析中差异有统计学意义的指标纳入多因素分析,并基于多因素分析中CSM率的独立影响因素,建立死亡风险预测模型,在10折交叉验证中使用C指数、校准曲线评估模型的判别能力、预测效能,并绘制预测1、3、5年CSM率的列线图。检验水准(α)为 0.05。
2 结 果
2.1 EOCRC患者的临床病理特征分布
训练集与验证集患者的基线资料比较,差异无统计学意义(P>0.05), 具有可比性。通过训练集得到的统计模型可以在验证集中进行验证,见表1。
2.2 EOCRC患者发生CSM竞争风险模型分析
单因素分析结果显示,除放疗以外,其余因素均与EOCRC患者发生CSM相关(P<0.05)。进一步多因素分析结果显示,病理类型、N分期、M分期、原发灶手术、区域淋巴结手术、远处转移灶手术及CEA是影响EOCRC患者CSM率的独立预后因素(P<0.05), 见表2。
2.3 EOCRC患者CSM率预测模型建立及验证
根据多因素分析结果拟合EOCRC患者的死亡风险模型,训练集和验证集的1、3、5年C指数分别为0.811、0.810、0.810和0.795、0.795、0.795, 说明模型可以较好地区分发生与未发生结局事件的个体。校准图显示、1、3、5年CSM率的预测值与实际值非常接近,预测效能良好,见图1。在列线图中,通过将各因素的分数相加得到总分,总分对应的值即可估计EOCRC患者1、3、5年的CSM率,见图2。
3 讨 论
EOCRC患者的发病率逐年升高,其生存分析的结果已被相继报道[11-14], 但考虑竞争风险的研究尚处于空白状态。TNM分期系统是预测肿瘤患者生存状况及指导治疗的重要工具,本研究分别研究T、N、M分期发现,存在淋巴结转移及远处转移的EOCRC患者存在较高的死亡风险,这与临床一贯认知相符,而T分期对其预后无明显影响,这也间接反映TNM分期系统在准确区分EOCRC患者的预后方面存在缺陷。
目前根治性手术仍然是可切除性CRC的首选治疗方案,手术应尽可能切除原发肿瘤及转移肿瘤,且应同时进行淋巴结清扫[15]。研究[16]指出, Ⅳ期CRC患者的生存时间与转移器官的部位及数量有关,通过积极治疗避免或减少其他器官的转移,可延长晚期CRC患者的生存期。如前所述,本研究也证实手术可能是EOCRC患者预后的保护性因素。既往研究[17]表明, EOCRC患者相对多见低分化腺癌、黏液腺癌及印戒细胞癌,肿瘤分化程度低,呈浸润性生长,且容易发生扩散及转移,因此预后不良。CEA在约40%的CRC患者中呈高表达,与肿瘤分期及有无淋巴结转移相关[18-19], CEA阳性者预后较差。此外,中国结直肠癌诊疗规范及美国国立综合癌症网络(NCCN)指南[15-16]表明,放疗适合T3、T4期和(或)局部晚期不可切除的CRC患者,化疗主要用于Ⅱ期高危及Ⅲ期患者。放化疗不仅有助于提高手术切除率,而且有助于降低肿瘤复发率。本研究发现,接受放疗未能降低EOCRC患者的特异性死亡风险,其原因可能是患者的随访时间较短,导致是否放疗的差异未得到明显区分,也可能是由于放疗相关的毒副作用减少了生存受益。研究[4, 20]表明,EOCRC患者更倾向于接受(新)辅助治疗,即使这种治疗可能没有临床指征。相关研究[21]提示,仅仅基于CRC诊断年龄的积极治疗是没有必要的。本研究中,EOCRC患者行化疗的疗效优势不明显,分析其原因可能与EOCRC患者更常见高度微卫星不稳定(MSI-H)状态有关[22], 这提示若对化疗不敏感,使用免疫检查点抑制剂可能有益[23]。NCCN指南建议CRC患者应进行微卫星不稳定(MSI)检测,以评估其能否从化疗中受益,避免因过度治疗而导致副反应[24]。

表1 训练集与验证集各指标的描述与比较[n(%)]
同时,本研究中性别、年龄、肿瘤位置、病理分级在多因素分析中未能成为EOCRC患者CSM率的影响因素。这可能是因为研究对象为18~49岁的患者,该年龄段患者的身体素质没有太大差异,所以未能影响预后[25], 此外还可能与本研究的样本来源、样本量及纳入变量等方面有关。本研究存在一定的局限性: ① SEER数据库未包含详尽的治疗方案、基因表达信息、免疫治疗等指标,可能会影响预测模型的准确全面性。② 回顾性研究可能会导致固有偏倚,直接删除存在缺失数据的患者可能会引入选择偏倚。③ 研究中缺少独立的外部验证,可能会影响预测模型的实用普遍性。未来仍需优化预测因子的选择,并基于前瞻性随机临床试验加以证实。
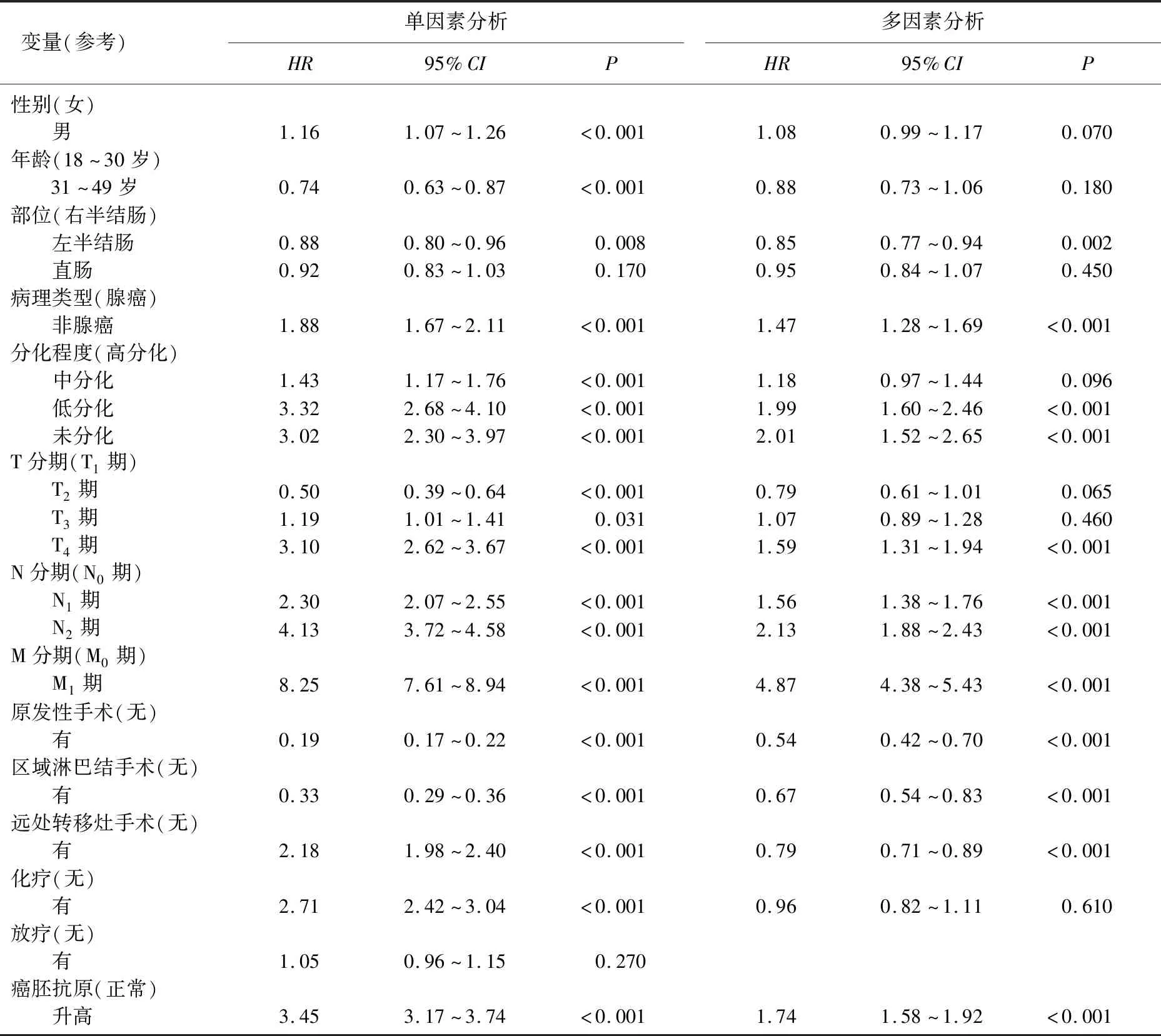
表2 EOCRC患者CSM影响因素的竞争风险模型分析
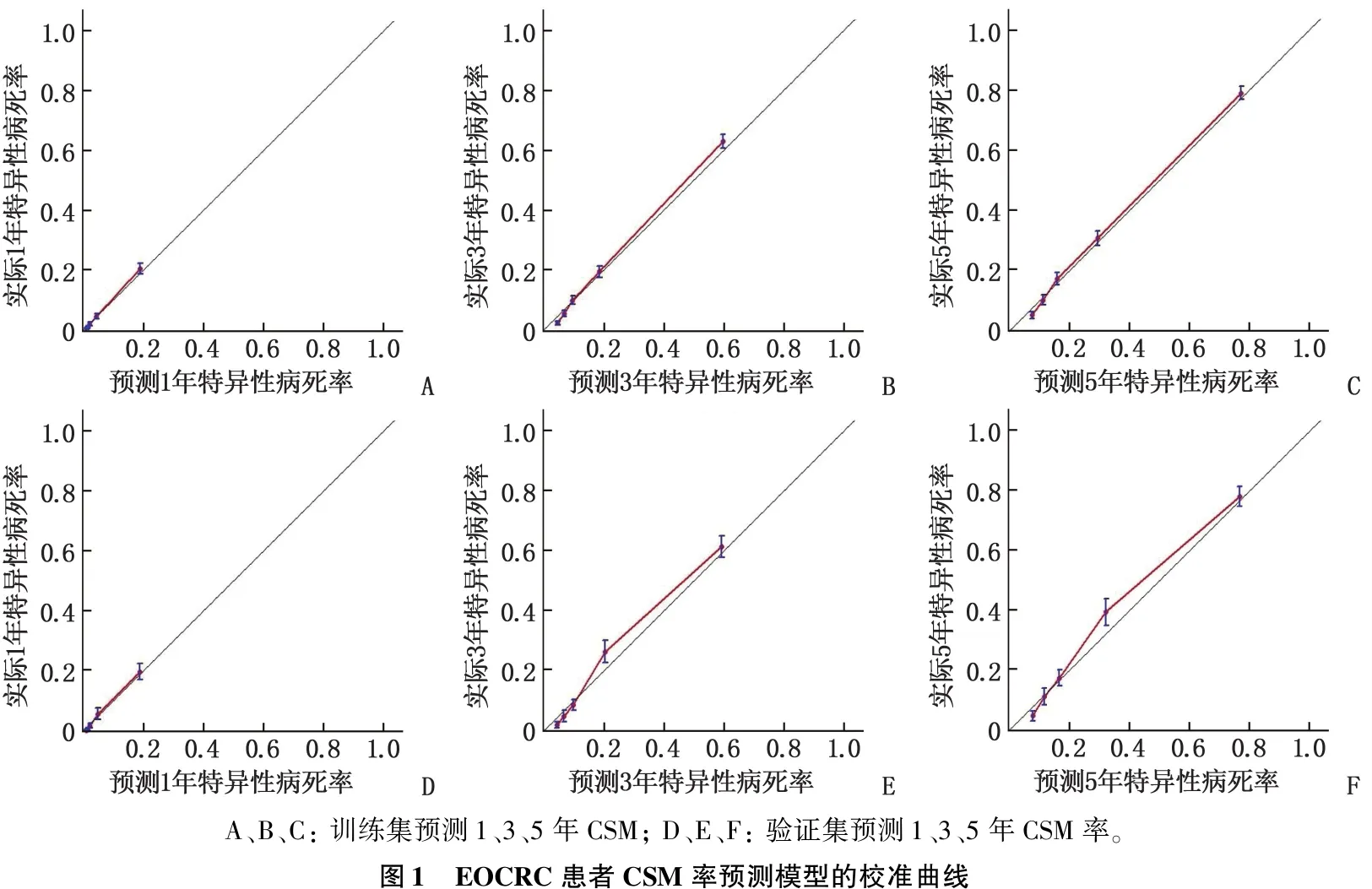
A、B、C:训练集预测1、3、5年CSM;D、E、F:验证集预测1、3、5年CSM率。图1 EOCRC患者CSM率预测模型的校准曲线

综上所述,本研究基于病理类型、N分期、M分期、原发灶手术、区域淋巴结手术、远处转移灶手术及CEA共7个指标建立的EOCRC患者CSM率列线图预测模型区分能力良好,可有效评估患者的死亡风险,对EOCRC患者的个体化预后干预具有临床指导意义。
