艾滋病肺孢子菌肺炎患者合并巨细胞病毒共感染的危险因素分析
2022-12-08杨红红孟慧玲李明丹
杨红红, 孟慧玲, 李明丹, 白 艳, 何 坤, 刘 敏
人巨细胞病毒(CMV)是人类病毒性疾病最常见的病原体之一,当患者免疫力低下时,比如人类免疫缺陷病毒(HIV)感染者,病毒可入侵血液系统从而播散至全身,引起CMV血症。肺孢子菌肺炎(PCP)是由耶氏肺孢子菌所致的一种机会性感染,主要导致急性呼吸困难及严重的低氧血症,死亡率较高[1]。《中国艾滋病诊疗指南(2018年版)》指出[2],HIV感染者/艾滋病(AIDS)患者合并PCP,无论其CD4+T淋巴细胞(CD4细胞)水平,则进入艾滋病期。AIDS患者由于其免疫力低下,容易发生肺孢子菌和CMV共感染。姜辉等[3]研究发现,女性、合并真菌感染、进行有创机械通气是非HIV-PCP患者合并CMV血症的独立危险因素,但未见关于AIDS-PCP患者合并CMV感染的危险因素研究。因此,本研究回顾性分析了同一时期住院患者中AIDS-PCP患者合并CMV血症的危险因素以及对患者生存结局的影响。
1 资料与方法
1.1 研究对象
2020年1—12月就诊于重庆市公共卫生医疗救治中心感染科的AIDS合并PCP(简称AIDSPCP)患者共352例。AIDS诊断符合《中国艾滋病诊疗指南(2018年版)》[2]。PCP诊断符合《艾滋病合并肺孢子菌肺炎临床诊疗的专家共识》[4]。
1.2 研究方法
采用回顾性分析方法,收集并统计患者的临床资料:①患者的一般情况;②血液检测结果,即pH、动脉血氧分压(PaO2)、乳酸(Lac)、白细胞(WBC)、中性粒细胞数(N)、血红蛋白(HB)、血小板(PLT)、C反应蛋白(CRP)、乳酸脱氢酶(LDH)、白蛋白(ALB)、真菌(1,3)-β-D-葡聚糖(BDG)、CD4细胞、HIV病毒载量(HIV-RNA);③合并其他机会性感染情况;④根据入院时CMVDNA是否阳性,分为CMV血症组和非CMV血症组,分析发生CMV血症的危险因素及预后影响因素;⑤住院天数及28 d病死率。
1.3 统计学分析
采用SPSS 23.0软件进行统计学分析,符合正态分布的计量资料以x±s表示,比较采用t检验,不符合正态分布者以中位数(四分位数)表示,比较采用秩和检验;计数资料以率表示,比较采用χ2检验。将单因素分析中具有统计学意义的变量进行logistic多因素回归分析,以P<0.05 为差异有统计学意义。
2 结果
2.1 一般特征
本研究纳入的352例AIDS-PCP患者中,由于15例患者资料不全,最终纳入337例。其中男性252例、女性85例,平均年龄(49.7±14.2)岁(19~82岁);以异性性传播为主,占83.7%(282例),同性性传播占7.7%(26例),其他及不详占8.6%(29例)。所有AIDS-PCP患者中,144例(42.7%)入院时CMV-DNA阳性(CMV血症组),193例(57.3%)入院时CMV-DNA阴性(非CMV血症组)。两组年龄、性别、是否吸烟等差异均无统计学意义(P>0.05)。
2.2 临床症状和实验室检查
CMV血症组发热、体重下降的占比高于非CMV血症组,非CMV血症组咳嗽占比高于CMV血症组,但差异均无统计学意义(P>0.05)。CMV血症组和非CMV血症组在入院时pH、PaO2、CRP、N、LDH、ALB、BDG、CD4细胞差异有统计学意义(P<0.05),但Lac、WBC、HB、PLT、HIV-RNA等差异无统计学意义(P>0.05),见表1。

表1 (续)Table 1(continued)
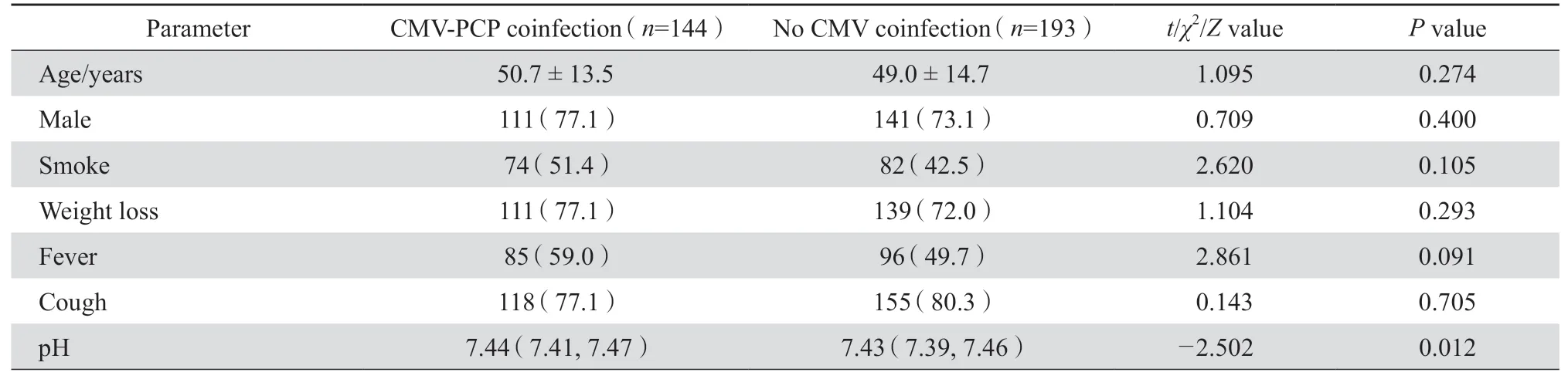
表1 AIDS-PCP患者合并CMV血症的单因素分析Table 1 Univariate analysis of risk factors for cytomegalovirus and Pneumocystis pneumonia coinfection in AIDS patients
2.3 合并机会性感染及转归
CMV血症组合并细菌、口腔及食道真菌、结核、隐球菌的发病率均较非CMV组高,但差异均无统计学意义(P<0.05)。所有患者均按照《中国艾滋病诊疗指南(2018年版)》[2]抗PCP、抗CMV治疗,两组住院时间差异无统计学意义,但CMV血症组28 d病死率明显高于非CMV血症组,差异具有统计学意义(P<0.05),见表2。

表2 合并机会性感染及治疗转归情况Table 2 Opportunistic infections and treatment outcomes compared between patients with/without CMV-PCP coinfection
2.4 合并CMV血症的多因素 logistic 回归分析
将单因素分析P<0.05的指标(pH、PaO2、CRP、N、LDH、ALB、BDG、CD4细胞)均作为协变量引入logistic多因素回归分析,结果显示PaO2、ALB、CD4细胞是PCP-AIDS患者合并CMV血症的独立危险因素,见表3。

表3 AIDS-PCP合并CMV血症的多因素分析Table 3 Multivariate logistic analysis of risk factors for cytomegalovirus and Pneumocystis pneumonia coinfection in AIDS patients
3 讨论
CMV在人群中感染率高,在免疫功能正常时呈现隐性感染,当免疫功能低下时,病毒可能会入侵血液系统从而播散至全身,引起CMV血症[5]。目前CMV-DNA被认为是检测CMV感染的金标准[4],AIDS患者血浆中检出CMV-DNA,提示CMV感染处于激活状态[6]。本研究AIDS-PCP患者中,入院时血浆CMV-DNA阳性的发生率为42.7%,与姜辉等[3]报道的非HIV-PCP患者合并CMV感染的发生率相近。
单因素分析显示:pH、PaO2、LDH、BDG等是AIDS-PCP患者合并CMV感染的危险因素。其中,LDH及BDG是诊断PCP的重要指标,LDH水平与病情严重程度呈正相关。《艾滋病合并肺孢子菌肺炎临床诊疗的专家共识》[4]指出:LDH>5000 mg/L需考虑重症PCP。PaO2亦是评估是否为重症PCP的重要指标,虽多因素分析显示LDH非独立危险因素,而PaO2是独立危险因素,但LDH亦不容忽视。血清ALB是一种重要的抗氧化物质,其在维持血液胶体渗透压、清除自由基等发面发挥了重要作用,它不仅仅反映机体的营养状态,还是危重症患者愈后不良的独立危险因素[7],亦有研究表明,血清ALB水平与PCP患者的病情严重程度亦呈负相关[8]。本研究显示,血清低ALB水平是AIDS-PCP患者合并CMV的独立危险因素。因高LDH、低PaO2、低ALB水平都与AIDS-PCP患者是否为重症息息相关,这就提示临床医师对于重症AIDS-PCP患者,入院后需积极完善CMVDNA检查,明确有无合并CMV感染,进一步明确有无器官受累表现,从而早诊断、早治疗。
既往研究发现,CD4细胞是AIDS合并CMV感染的危险因素,CD4细胞越低,合并CMV感染的风险就越高[9]。对于AIDS-PCP患者,我们比较了CMV血症组与非CMV血症组的CD4细胞,单因素及多因素分析均显示,CD4细胞是AIDSPCP患者合并CMV的独立危险因素。对于AIDSPCP患者,其CD4水平越低,越易合并CMV感染,因此,在AIDS-PCP住院患者中,低CD4细胞患者需注意CMV感染的筛查。另外,对于CD4细胞极低的患者,其复合感染率较高。有研究报道AIDS-PCP患者复合感染率高达78.33%,细菌、真菌、结核等是常见的复合菌感染[10]。本研究发现,AIDS-PCP合并CMV血症者,其细菌、真菌、结核、隐球菌的复合发病率均高于AIDS-PCP未合并CMV患者,但差异没有统计学意义。女性亦被发现是非HIV的PCP患者合并CMV血症的独立危险因素,而本研究两组性别差异无统计学意义,可能是因为其研究群体为免疫功能正常人群,而本研究与免疫功能低下人群有关。
对于CMV感染是否会增加PCP预后不良的风险,研究结果不一致。在非HIV-PCP及HIVPCP研究中,均有学者认为CMV感染与PCP患者预后无关[11-12],但大部分学者认为CMV感染增加了PCP预后不良的风险[3,13]。本研究发现,尽管两组住院时间差异无统计学意义,但CMV血症组死亡率较非CMV血症组大大增加(P<0.05)。其死亡率增加可能与①病毒感染对呼吸暴发的抑制作用有关;②是否合并器官受累的CMV病,特别是CMV肺炎,因CMV肺炎的诊断较为困难,主要依靠临床症状、影像学改变及病理结果(肺组织或细胞中见CMV包涵体),且CMV肺炎的临床症状与影像学检查,常常与PCP相似,因此增加了诊断难度。
综上所述,本研究发现,AIDS-PCP患者合并CMV的发生率、死亡率较高,且低PaO2、低ALB及低CD4细胞水平是AIDS-PCP患者的独立危险因素,因此,此类患者需重视CMV-DNA的筛查,早诊断、早治疗,尽可能提高患者生存率。本研究的不足之处在于为回顾性研究,且因检查条件的限制,未对CMV感染是否累及肺、消化系统、中枢神经系统等进一步分析,但这并不影响本研究结果。
