脑电图分级标准在急性大面积缺血性脑卒中患者预后评估中的临床研究
2022-12-07王晓梅
王晓梅,李 放,孙 利,唐 煜,王 露
目前缺血性脑卒中是严重威胁人类生命及健康的常见疾病,具有高发病率、高致残率、高死亡率等特点,给患者家庭以及社会带来沉重的负担。大面积脑梗死是缺血性脑卒中分类中一种非常严重的特殊类型,约占缺血性脑卒中的10%左右,易出现恶性脑水肿、意识障碍、颅内压增高等表现,具有起病急、病情危重、治疗困难、预后差等特点。对这类患者的预后判断显示出愈来愈重要的意义。国内外已有较多文献报道,但即使到目前依然没有确定哪些方法对预后的判断有很大的价值,仅靠临床检查如格拉斯哥昏迷评分[1]、美国国立卫生研究院卒中量表和脑干反应等来判断他们的预后是不够的。影像学检查如头部CT、MRI等对重症脑损伤患者的诊断有帮助,但对患者的预后仍难以做出准确评估。目前认为神经电生理的检测手段可能有望对其预后做出准确判断,EEG检查对脑代谢、缺血、缺氧及神经功能异常较为敏感,因此这一电生理技术可以作为监测脑功能的重要手段[2~4]。但即便如此仍有许多问题需要深入研究。在当今影像学高度发展的时代,如何加强EEG的临床应用是本研究的出发点。
1 资料与方法
1.1 研究对象 自2016年7月-2020年7月首都医科大学附属复兴医院神经内科收治的发病5 d内的急性大面积缺血性脑卒中患者68例,均符合2019年中华医学会神经病学分会脑血管病学组制定的各类脑血管疾病的诊断要点[5],本组资料根据Aclamas分类法确定为大面积脑梗死,梗死面积大于3 cm2并累及脑解剖部位的2支大血管主干供应区者为大面积脑梗死[6],经头部CT和(或)MRI检查证实,排除了短暂性脑缺血发作,严重心、肝、肾等脏器严重功能障碍或发病前生活不能自理者以及抗癫痫或镇静药物应用者。
1.2 研究方法 于发病后5 d内进行GCS评分、NIHSS评分,记录头部CT和(或)MRI检查结果,并使用Oxford数字视频脑电图仪描记EEG,按照国际10~20系统安放盘状电极,选择32导联系统,双侧耳垂作为参考电极。滤波通道0.5~30 Hz,时间常数0.3 s,走纸速度3 cm/s。每次记录30 min,采用目测对所有患者的EEG进行评价。并分别使用美国国立卫生研究院卒中量表(NIHSS)评分,格拉斯哥昏迷评定量表(GCS)进行评分,所有患者均随访至发病后90 d进行格拉斯哥预后评分(GOS)[7],包括死亡、持续植物状态、重度残疾、中度残疾和恢复良好5个等级。
1.3 EEG分级判定 本研究采用EEG改良分级标准对所有患者进行分级判断,我们曾应用不同EEG分级标准对脑损伤患者(包括脑血管病)进行了比较研究,并提出改良的EEG分级标准[8],将EEG由轻至重分为6级(见表1)。
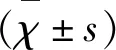
2 结 果
2.1 患者基线信息分析 本研究共纳入68例大面积脑梗死患者,其中男性38例,女性30例,年龄44~86岁,平均(70.1±10.6)岁。影像学资料显示右侧30例,左侧34例,双侧4例,其中出血性脑梗死6例。生存组43例,死亡组25例(见表2)。EEG改良分级标准均值(3.98±0.86),NIHSS评分均值(20.83±6.51),GCS评分均值(9.70±2.56),GOS评分均值(2.20±0.92),EEG分级标准、NIHSS评分、GCS评分及GOS评分在生存及死亡组间的统计学差异略有不同(见表3),其中EEG分级及GOS评分在两组间具有统计学意义。
2.2 NIHSS评分、GCS评分、EEG分级标准与GOS评分的相关分析 68例患者的NIHSS评分和GOS评分的相关分析显示,两者呈正相关(P<0.01),相关系数为r=0.561,说明NIHSS评分越高,预后越差,NIHSS评分与患者的病情严重程度和脑损伤程度显著相关。患者GCS评分与GOS评分的相关分析显示,两者亦呈负相关(P<0.05),相关系数为r=-0.406,说明GCS评分越低,患者的神经功能预后愈差。患者EEG分级标准与GOS评分亦呈正相关(P<0.01),相关系数为r=0.665,提示患者EEG分级越高,相应地预后越差。EEG分级标准与预后相关性优于前两者。
2.3 EEG分级标准、NIHSS评分及GCS评分的Logistic回归分析 多因素分析显示,EEG分级标准及NIHSS评分、GCS评分均与预后相关,上述变量进入Logistic回归分析,结果见表4。数据显示,EEG改良分级标准的转归良好及不良预测准确率高于NIHSS评分及GCS评分,GCS评分转归良好及不良预测准确率最低。综合预测准确率EEG改良分级标准最高达到89.7%,NIHSS评分次之,而GCS评分综合预测准确率低于前两者。

表1 EEG改良分级标准
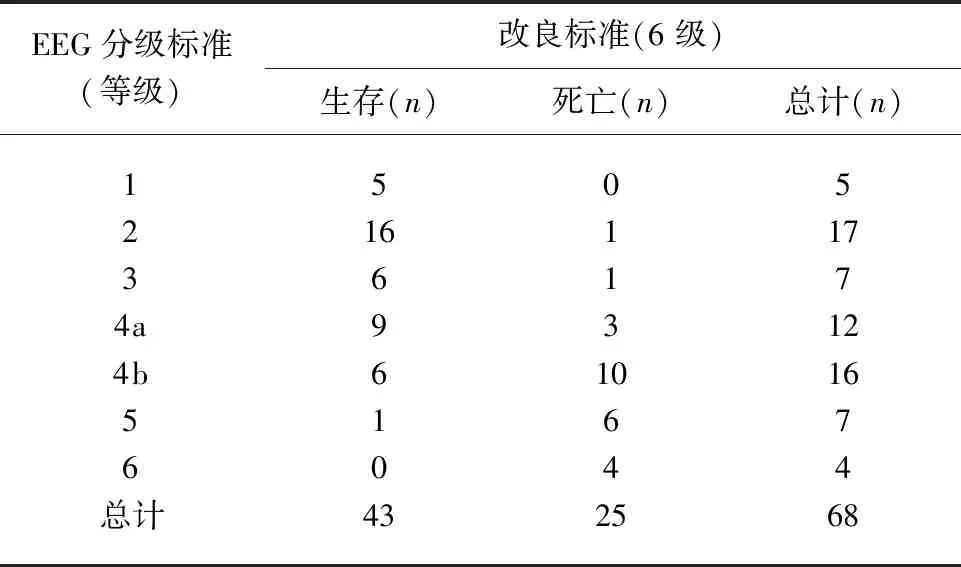
表2 大面积脑梗死患者EEG改良分级标准与预后的关系

表3 生存及死亡组EEG分级、NIHSS评分、GCS评分、GOS评分比较

表4 大面积脑梗死患者的Logistic回归分析
3 讨 论
Astrup等人[9]研究显示,EEG的异常发生在细胞膜功能障碍和组织ATP水平降低之前,EEG的波幅和频率进行性变化与脑缺血严重程度相关,当脑血流量(cerebral blood flow,CBF)下降到25~30 ml/(100 g·min)时,EEG频率、波幅发生变化;CBF下降到17 ml/(100 g·min)时突触活动减少;CBF下降到10~12 ml/(100 g·min)时细胞的能量代谢衰竭、细胞膜的完整性消失(细胞死亡)。应用EEG监测技术可在临床检查提示神经功能恢复或恶化之前发现脑功能变化,进行颈内动脉内膜剥脱术(carotid endarterectomy,CEA)夹闭颈内动脉时,如果发生显著的局灶性脑缺血,及时撤除钳夹,在数分钟内EEG异常可以消除。术中EEG改变对预测CEA术后围手术期脑卒中具有较高的特异性,脑电图改变不可逆的患者围手术期卒中的风险很高[10]。
Jordan于1998年提出急性脑梗死的EEG新模式(regional attenuation without delta,RAWOD)[11,12],对急诊中心收治的45例急性局造性脑缺血(acute focal cerebral ischemia,AFCI)患者进行了EEG监测,发现16例虽无δ波,但显示广泛性的所有频率波弱化,这种图形被描述为无δ波的区域性减弱(RAWOD)。这一模式与颈内动脉内膜剥脱术中夹闭血管产生脑缺血至梗死水平,即脑血流量降到12 ml/(100 g·min)以下的EEG发现一致,其特点是:(1)神经功能缺失严重,美国国立健康研究院卒中评分(NIH stroke scale)平均31分;(2)同侧XeCTCBF降低到梗死水平,平均rCBF为8.6 ml/100 g/min;(3)同侧皮质诱发电位缺如;(4)同侧颈内动脉和大脑中动脉Doppler超声显示血流速度显著异常;(5)预后很差,死亡率67%;(6)55%的患者最初的CT未显示新病灶,后48 h内复查CT显示大面积的梗死和严重脑水肿。RAWOD模式意味着脑血流量的严重不足,大面积脑梗死不可逆转,并标志着严重脑水肿。进一步研究认为,RAWOD能比CT和(或)MRI更早地发现大面积AIS患者,且RAWOD患者不太可能从溶栓治疗中获益,但可能是脑水肿早期监测和干预的适合人群。2007年国内杨庆林等人[13]对早期大面积脑梗死的脑电RAWOD模式进行研究,结果显示 47例患者脑电图 RAWOD 模式的出现率为68.1%;发病24 h内的 RAWOD 模式出现率为76.9%,而CT阳性率为28.6%;脑梗死面积越大RAWOD模式出现率越高。RAWOD模式组GCS高于非RAWOD 模式组,NIHSS 评分低于非 RAWOD模式组,差异有统计学意义(P<0.05)。RAWOD 模式组脑疝发生率和病死率高于非 RAWOD 模式组(P<0.05)。因此认为脑电图显示的RAWOD 模式是大面积脑梗死的特殊表现形式,发病早期具有诊断价值,特别在未得到影像学证实时尤为重要,并可作为预后预测的可靠指标。本组资料中RAWOD 模式的出现率为25%(17/68),RAWOD 模式组的死亡率可达52.9%(9/17),图1、图2为2例大面积脑梗死患者脑电图描记图形,均表现为RAWOD模式,EEG分级显示为4b级,最终预后为死亡或植物状态。说明患者脑电图一旦出现RAWOD模式,多提示脑梗死面积大,伴有明显脑水肿,发生脑疝及死亡风险较高,预后很差,上述结论与以往学者研究结果基本相符。
我们根据以往的研究结果和脑血管病的特点,以Synek标准(1988年)为基础进行改进,提出针对脑血管病的EEG改良分级标准,以期为危重脑血管疾病的病情监测、指导医疗、预测预后提供帮助。此标准将EEG由正常到异常的严重程度分为6级,分级越高,脑功能损伤越严重。由于脑血管病患者的EEG多表现为θ波或δ波活动增加,并随病情轻重而变化,病情轻者以局灶性慢波增多为主(定为Ⅱ级),而重者以弥漫性慢波增多为主(定为Ⅳ级),并加入急性脑梗死的EEG新模式RAWOD(定为Ⅳ级)。我们还观察到在大面积脑梗死患者的患侧半球各种频率波减弱,对侧出现慢波,将此EEG表现定义为区域性波幅减低伴对侧慢波增多(regional attenuation with counterside slowing,RAWCS)(见图3)。在脑血管病较少见到的一些特殊模式(如爆发-抑制模式、α昏迷、θ昏迷等),若一旦出现,则说明病情危重,预后不良,故将其归入Ⅴ级(见图4)。本研究显示,EEG分级标准与GOS评分相关系数为0.665,高于NIHSS及GCS评分,说明EEG分级标准与90 d后的预后情况相关性更好,对预后的预测价值优于NIHSS评分及GCS评分。本研究中Logistic回归分析亦显示,EEG改良分级标准的转归良好、不良预测准确率及综合预测准确率均优于NIHSS评分及GCS评分。NIHSS/GCS等量表是根据患者的神经系统症状体征综合获得的,其优势是在脑血管病患者入院时,甚至在急诊室患者床旁就可较容易地进行采集,临床医生可在短时间内快速地进行上述量表的评估。而EEG的优势是能直接反映脑损伤后电活动及脑细胞坏死的程度,能更为客观地反映脑梗死后病理生理变化过程[14]。近期的研究显示,将脑电图数据和临床资料相结合可提高急性卒中/TIA和急性大动脉闭塞卒中的诊断,快速脑电图检查在急诊科是可行的,值得院前评估[15]。另一项研究认为用于预测生存的最有用的EEG生物标志物是振幅、背景EEG活动的主要频率和对外部刺激的反应性[16]。综上所述,EEG能更好地反映脑损伤后神经功能的预后。因此,EEG对急性大面积脑梗死患者的神经功能预后具有较好的预测价值,值得我们对其进行更深入的研究。当然我们的改良标准仍存在一定局限性,由于EEG主要反映大脑皮质的异常,对大脑深部损害(脑干、基底节)异常变化表现不显著,今后仍需深入开展这方面的工作,不断扩大样本量进一步观察,以期为临床应用提供更好的依据。
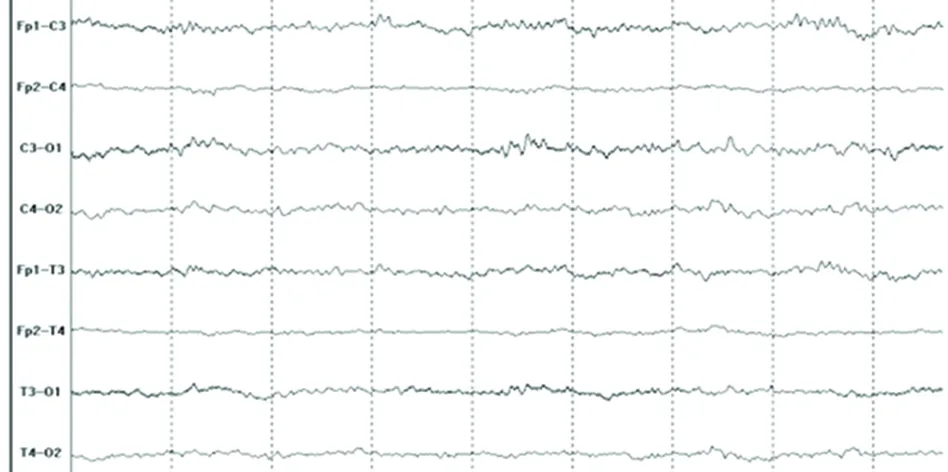
图1 患者,女,72岁,大面积脑梗死(右额颞顶),EEG记录为RAWOD模式,脑电图分级为4b级,1 d后死亡
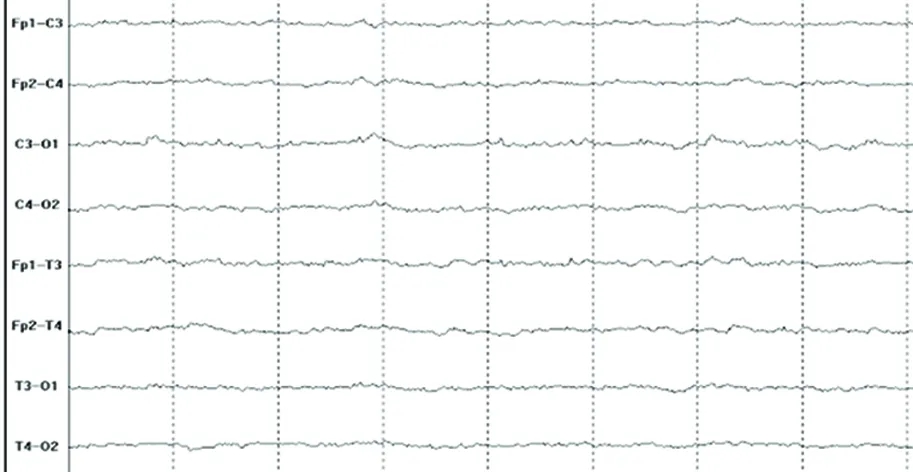
图2 患者,男,75岁,大面积脑梗死(右额颞顶),第一次EEG记录为RAWOD模式,脑电图分级为4b级,存活,出院时呈植物状态

图3 患者,男,59岁,大面积脑梗死(右额颞顶),T3-A1导联受呼吸干扰基线波动,EEG记录为RAWCS模式,脑电图分级为4b级,描记后12 h死亡
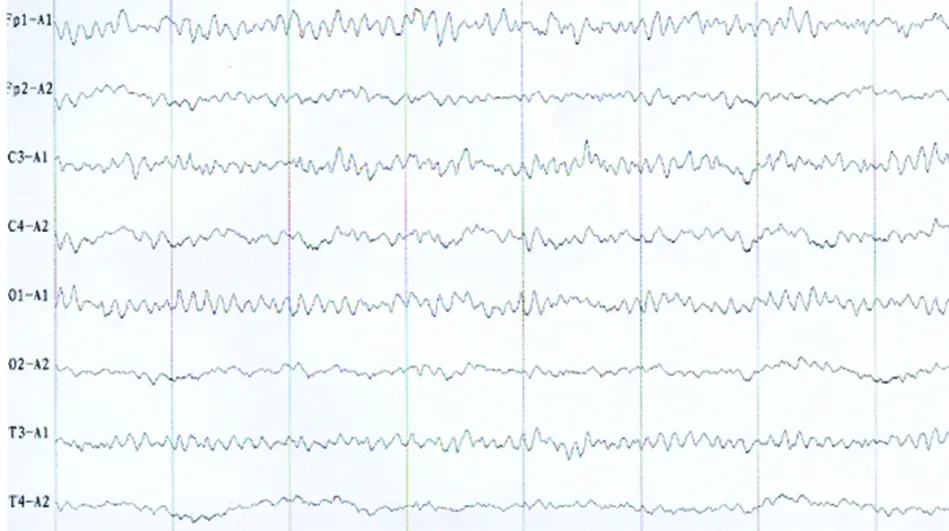
图4 患者,男,55岁,大面积脑梗死(右颞顶),EEG记录为α昏迷模式,脑电图分级为5级,描记后3 h死亡
