缺铁性贫血患者红细胞内游离原卟啉、血浆铁和转运铁蛋白饱和度检测水平及临床意义
2022-12-07相莲李卓王蓓高琳
相莲,李卓,王蓓,高琳
1.西安医学院第一附属医院检验科,陕西 西安 710061;2.西安市儿童医院中心实验室,陕西 西安 710003;3.西安医学院第一附属医院儿科,陕西 西安 710061
缺铁性贫血(iron deficiency anemia,IDA)是指因体内储存铁缺乏引起的贫血,是临床中最常见的贫血类型,常见于婴幼儿、儿童、育龄及妊娠期女性[1]。有研究表明,机体对铁的供给和需求保持着动态平衡,铁摄入不足、红细胞功能缺陷、失血、药物等均可能引发IDA,但因该病大多无特异性症状且起病缓慢,是以IDA 的诊断需依赖实验室检查结果[2]。已有研究显示,IDA阶段是体内铁缺乏最严重阶段,临床有关此阶段的诊断虽已较成熟,但在一些临床条件下,如给予铁剂、抗贫血药治疗后,诊断IDA金标准的血清铁和铁蛋白等指标并不能很快地反映病情变化[3]。因此,如何更加准确评估体内铁缺乏程度,并有效监测IDA治疗后的病情变化及预后是目前亟须解决的问题。有研究发现,红细胞内游离原卟啉(free erythrocyte protophyrin,FEP)、血浆铁和转运铁蛋白饱和度(transferin saturation,TSAT)水平在铁缺乏的不同阶段均存在异常,可为IDA的诊断、治疗及预后提供依据[4-6]。为此,本研究通过检测IDA患者FEP、血浆铁和TSAT水平,分析其与不同贫血程度患者的关系,旨在为IDA提供更精准的诊断、治疗及预后评估依据。
1 资料与方法
1.1 一般资料 选取2019年12月至2022年1月西安医学院第一附属医院收治的205例IDA患者作为IDA 组,根据血红蛋白浓度分为轻度贫血组(>90 g/L)86例、中度贫血组(61~90 g/L)78例和重度贫血组(31~60 g/L)41 例。纳入标准:(1)均符合IDA 诊断标准[7];(2)年龄≥15 岁;(3)1个月内无输血史;(4)患者均签署知情同意书。排除标准:(1)3 个月内有铁剂、抗贫血药物、维生素C 等治疗史;(2)患有肿瘤疾病及其他如血液、免疫、内分泌等系统重大疾病者;(3)合并严重心、脑、肝、肾及感染等疾病者;(4)对本研究所使用药物过敏者;(5)怀孕女性;(6)严重精神及不能规律复诊者。另选取同期于我院体检中心体检的健康人群96例作为对照组,对照组血常规及各项铁参数均正常,1个月内未服用铁剂、维生素C 等相关药物,排除患有肿瘤、其他系统(血液、免疫、内分泌等)重大疾病、感染及重要脏器(心、脑、肝、肾等)严重不全者。本研究已经医院医学伦理委员会批准。
1.2 检测方法 采集对照组和IDA 组患者治疗前、治疗12 周后空腹静脉血6 mL,分3 管处理,每管2 mL。第1 管置于抗凝管中,混匀后采用血细胞分析仪(XN9000 型)检测血常规指标[血红蛋白浓度(HB)、红细胞计数(RBC)、平均血红蛋白量(MCH)、平均红细胞体积(MCV)、红细胞分布宽度(RDW)],尽量在1 h内完成检测。第2管置于分离胶管中,离心(3 500 r/min,5 min)取血清于EP 管中,-80℃保存,采用全自动生化分析仪(罗氏COBAS8000)检测FEP、血清铁(SI)和总铁结合力(TIBC)水平,并计算TSAT 含量[TSAT=(SI/TIBC)×100%]。第3管置于肝素钠管中,低速离心(1 500 r/min,7 min)取上层血浆液于EP 管中,-80℃保存,采用电感耦合等离子质谱仪检测血浆铁水平。其中FEP 采用酶法测定,血浆铁和SI 均采用比色法测定,TIBC采用定时终点法测定。
1.3 统计学方法 采用SPSS21.0 统计学软件分析数据。计数资料以百分比(%)表示,采用χ2检验;计量资料以均数±标准差(±s)表示,两组比较采用独立t检验,多组比较采用单因素方差分析;相关性分析采用Pearson 检验;采用受试者特征曲线(ROC)评估FEP、血浆铁和TSAT水平对诊断IDA的临床价值。均以P<0.05为差异有统计学意义。
2 结果
2.1 IDA组与对照组受检者的基线资料比较 IDA组和对照组受检者的性别、年龄比较差异无统计学意义(P>0.05),但IDA组患者的HB、RBC、MCH、MCV明显低于对照组,RDW 明显高于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组受检者的基线资料比较[±s,例(%)]
组别例数年龄(岁)性别血常规指标男女IDA组对照组χ2/t值P值205 96 48(23.4)32(33.3)157(76.6)64(66.7)3.296 0.069 44.48±8.94 43.19±10.28 1.111 0.267 HB(g/L)85.47±15.06 144.05±20.54 27.873 0.001 RBC(109/L)4.08±0.92 4.73±0.51 6.469 0.001 MCH(pg)20.53±3.58 30.48±2.62 24.341 0.001 MCV(fL)71.12±7.18 88.69±5.94 20.860 0.001 RDW(%)18.41±2.57 12.85±1.83 19.049 0.001
2.2 IDA 组与对照组受检者的FEP、血浆铁和TSAT水平比较 IDA组患者的FEP水平明显高于对照组,血浆铁和TSAT水平明显低于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组受检者的FEP、血浆铁和TSAT水平比较(±s)

表2 两组受检者的FEP、血浆铁和TSAT水平比较(±s)
组别IDA组对照组t值P值例数205 96 FEP(pg/mL)40.06±5.74 25.83±3.49 22.416 0.001血浆铁(μmol/L)10.93±1.59 16.05±2.71 20.551 0.001 TSAT(%)14.72±3.96 28.21±3.44 28.686 0.001
2.3 不同程度IDA 患者的FEP、血浆铁和TSAT水平比较 重度贫血组患者的FEP水平明显高于轻、中度贫血组,血浆铁和TSAT水平明显低于轻、中度贫血组,而中度贫血组患者的FEP水平明显高于轻度贫血组,血浆铁和TSAT水平明显低于轻度贫血组,差异均有统计学意义(P<0.05),见表3。
表3 不同程度IDA患者的FEP、血浆铁和TSAT水平比较(±s)

表3 不同程度IDA患者的FEP、血浆铁和TSAT水平比较(±s)
注:与轻度贫血组比较,aP<0.01;与中度贫血组比较,bP<0.01。
组别轻度贫血组中度贫血组重度贫血组F值P值例数86 78 41 FEP(pg/mL)29.62±4.51 42.55±6.02a 57.21±10.78ab 41.447 0.001血浆铁(μmol/L)12.55±1.93 10.23±1.36a 8.84±1.07ab 38.631 0.001 TSAT(%)16.38±3.08 14.46±2.73a 11.76±2.51ab 37.369 0.001
2.4 IDA 组患者FEP、血浆铁和TSAT 水平与血常规指标的相关性 经Pearson 分析结果显示,IDA患者FEP水平与血常规指标HB、RBC、MCH、MCV水平呈负相关(P<0.05),与RDW水平呈正相关(P<0.05);血浆铁、TSAT 水平与血常规指标HB、RBC、MCH、MCV 水平呈正相关(P<0.05),与RDW 水平呈负相关(P<0.05),见表4。
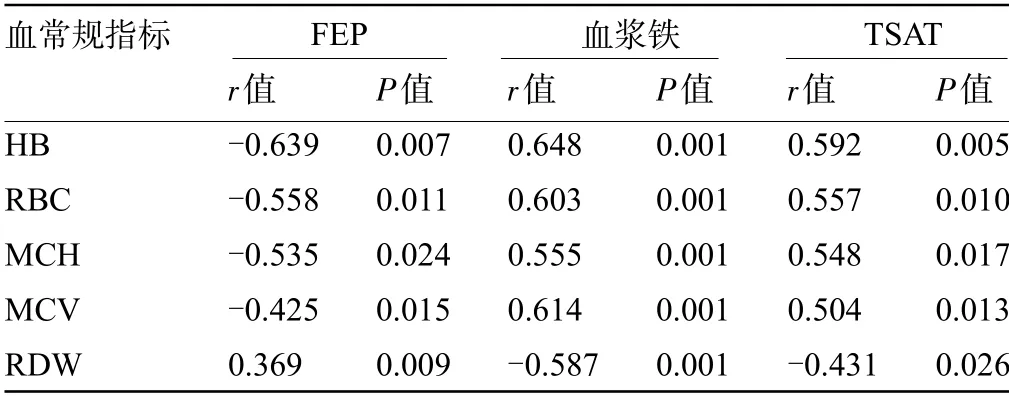
表4 IDA组FEP、血浆铁和TSAT水平与血常规指标的相关性
2.5 FEP、血浆铁和TSAT 诊断IDA 患者的效能 经ROC 分析结果显示,FEP、血浆铁和TSAT 诊断IDA 的AUC 分别为0.749、0.798 和0.890,三者联合诊断的AUC 为0.947,明显高于各指标单一预测,见图1和表5。

图1 FEP、血浆铁和TSAT诊断IDA患者的ROC曲线
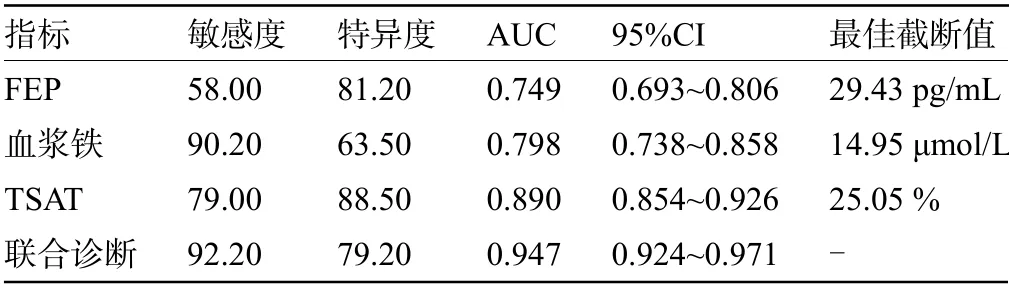
表5 FEP、血浆铁和TSAT诊断IDA患者的敏感度、特异度
3 讨论
铁缺乏程度通常被分为三个进行性阶段:第一个是贮存铁减少期,此阶段除储存铁明显减少外没有其他较为明显的血液学变化;第二个是红细胞生成缺铁期,此阶段除降低的血清铁蛋白外某些铁参数亦存在异常;第三个是铁缺乏最严重期,即IDA阶段,这个阶段除上一阶段存在的实验室结果改变外,红细胞参数也会发生改变[8]。研究表明,IDA 可导致生长发育迟缓、行为障碍、认知功能损害及围产期并发症等一系列健康问题。因此,IDA 的早期诊断和治疗对改善患者预后具有重要意义[9-10]。
原卟啉和铁是血红蛋白合成的重要原料。当铁缺乏时,不能与铁结合的原卟啉则以游离形式积聚在红细胞内,称之为FEP。研究表明,FEP水平与铁缺乏程度呈正相关,且治疗后不会快速恢复正常水平,但以往因检测FEP 操作繁琐,故较少将其应用于大范围铁状态普查及用于诊断IDA[11]。柴晓婧等[12]研究发现,血清FEP水平在铁缺乏的三个进展阶段呈递增趋势,且组间差异有统计学意义,提示FEP 水平变化对铁缺乏患者具有一定的诊断价值。本研究结果显示,IDA组患者血清FEP 水平明显高于健康对照组,且不同程度贫血患者间水平差异有统计学意义,与上述研究结果相一致。究其原因,铁缺乏症时,HB合成减少,红细胞内的FEP 就会蓄积起来,导致血清中的FEP 含量增加,铁严重缺乏时,大量不能与铁结合的原卟啉积聚,使血清中的FEP含量进行性增加,治疗后患者体内铁含量增加,促进血红蛋白合成,FEP被消耗减少。本研究还显示,FEP水平与血常规指标HB、RBC、MCH、MCV 水平呈负相关,与RDW 水平呈正相关,但诊断IDA的敏感度较低,特异度较好。这可能由于在贮存铁减少期,红细胞内血红蛋白合成减少不明显,促使FEP没有蓄积至临界值水平,提示FEP水平与铁缺乏程度有关,可与敏感度更高的标志物联合作为早期诊断IDA的实验室指标。此外,本研究检测FEP标本为血清,采用酶法测定其含量避免了繁琐的化学分离步骤,有助于使血清中FEP的检测成为临床常规应用项目。
代表铁状态的指标类别有很多,如HB、SI、血清铁蛋白、铁结合能力、原卟啉锌等,其中以HB 和SI 作为判定指标的相关研究最多[13]。但有研究表明,血浆铁的含量是SI 的1~1.5 倍,且全血的粘稠度会影响相关指标的灵敏度和精确度,但检测血浆铁水平能否反映早期机体铁供给不足时血中铁元素状况尚未形成统一定论[14]。健康人体内有65%的铁以HB 的形式储存在红细胞中,另有30%的铁以铁血黄素等形式存在于骨髓、肝脏、脾脏中,肌肉中则有3%的铁以肌红蛋白储存,仅有0.1%的铁与转铁蛋白结合存在于血液中[15]。TSAT是SI与TIBC的比值,能反映体内铁的运转及利用状况,过高常见于铁负荷过重和铁利用障碍,过低常见于IDA 及炎症[16]。本研究结果显示,IDA 组患者血浆铁和TSAT 水平明显低于健康对照组,且不同程度贫血患者间水平差异有统计学意义,与血常规指标HB、RBC、MCH、MCV水平呈正相关,与RDW 水平呈负相关,但单独诊断IDA 的敏感度和特异性均不理想,提示血浆铁和TSAT 水平能代表血中铁元素的含量,且与IDA 患者贫血程度密切相关,但同样需联合更有效、准确的血清标志物用于诊断IDA。究其原因,血浆铁和TSAT水平与患者病情严重程度、病例年龄、病史等均有关,且若患者仅缺铁但没有急性失血,最终发展成IDA的过程相当漫长。在这一过程中,代表缺铁性的一些血液学参数和铁代谢指标均存在异常,但可能尚未超出正常参考值范围,加上血中铁元素的含量存在日间及时间点变化,进而影响血浆铁和TSAT 检测水平,是以这类铁参数不能作为独立诊断或评估治疗效果及预后的指标。ROC分析结果显示,FEP、血浆铁和TSAT三者联合检测对诊断IDA患者的AUC明显高于各单一指标,表明联合检测可作为更加理想、灵敏指标加以应用,为临床对IDA的早期诊断和疗效观察提供新的参考,以便及时采取治疗措施改善预后。
综上所述,IDA 患者FEP、血浆铁和TSAT 检测水平与患者贫血程度密切相关,可作为IDA早期诊断的参考指标,三者联合检测效能较高,可为临床诊断IDA提供新思路。但本研究仍存在局限性,如未分析IDA患者FEP、血浆铁和TSAT 水平的影响因素,日后还需深入研究,以减少影响因素提供更充分更有价值的实验室依据。
