长程治疗管理哮喘儿童的肺功能轨迹特征分析
2022-11-29皇惠杰杨世青侯晓玲
李 昂 皇惠杰 杨世青 侯晓玲 向 莉
(国家儿童医学中心 首都医科大学附属北京儿童医院过敏反应科 儿科重大疾病研究教育部重点实验室, 北京 100045)
支气管哮喘(bronchial asthma,BA)(以下简称哮喘)是儿童时期最常见的慢性气道炎症疾病,20年间患病率已从1.09%上升至2010年的3.02%[1-3]。此外,哮喘的控制水平也不容乐观。一项纳入中国42所三级医院共计4 223名2~16岁哮喘患儿的横断面观察性研究[4]显示,中国儿童哮喘未控制率近20%。存在可变的呼气气流受限为哮喘患儿典型的疾病特征,常通过肺通气功能检查进行评估。流量型即间接描记法为目前常用的肺功能检查方法[5],采用最大呼气流量-容积曲线(maximal expiratory flow-volume curve,MEFV)方式完成。
哮喘患儿的典型肺功能异常多表现为阻塞性通气功能障碍,主要为呼气气流受限,反映在流量-容积曲线(flow-volume curve,F-V)图形表现为呼气相下降支向横轴凹陷[6],反映在具体参数上则表现为第1秒用力呼气容积(forced expiratory volume in one second,FEV1)和(或)FEV1/用力肺活量(forced vital capacity,FVC)降低,其中FEV1减低(尤其≤60%预计值)可以识别有哮喘恶化风险的患者[7]。我国指南[1]建议,在以下时点需完善肺功能评估,即启动控制治疗前(首次诊断时)、治疗后3~6个月(获得个人最佳值)以及后期定期进行风险评估时。因此在哮喘患者的治疗管理过程中会产生一系列的肺功能数据,这些数据为肺功能转归提供了重要的线索。通过检索文献,可以发现国内相关研究较少,而国外此类队列研究较多,其结论是否同样适用于国内人群,有待商榷。因此,本文就5~17岁哮喘儿童群体中肺功能轨迹特征以及其可能的影响因素进行初步探索,以期为早期识别肺功能受损表型提供一定参考。
1 对象与方法
1.1 研究对象
纳入2018年11月1日至2020年11月30日就诊于首都医科大学附属北京儿童医院(以下简称北京儿童医院)过敏反应科门诊并确诊为哮喘的5~17岁患儿为研究对象。参照课题组已发表文献[8],对每一个研究病例评估哮喘控制总体稳定性并分为控制稳定组和控制不稳定组。本研究经北京儿童医院伦理委员会批准(批准文号:2018-203)。本研究为回顾性研究,利用的研究信息不含有使受试者的身份被直接识别或通过与其相关的识别物识别的信息,免除签署知情同意书。
(1)纳入标准:①年龄5~17岁;②根据我国《儿童支气管哮喘诊断与防治指南(2016年版)》[1]确诊为支气管哮喘或咳嗽变异性哮喘。诊断标准:主要依据呼吸道症状、体征及肺功能检查,证实存在可变的呼气气流受限,并排除可引起相关症状的其他疾病;③在北京儿童医院过敏反应科门诊定期复诊及病情评估累计≥3年;④每3~6个月进行复诊评估且MEFV监测评估肺通气功能;⑤每6个月至1年至少有1次可用于分析的肺通气功能数据。
(2)排除标准:①合并呼吸系统其他慢性疾病或其他系统性和全身性慢性疾病,但不包括过敏性鼻炎及结膜炎、花粉症、荨麻疹、特应性皮炎、过敏性皮炎、食物过敏、腺样体肥大;②在门诊电子病历系统未查询到可用于分析的病史信息;③持续>6个月中断复诊评估或不能准确提供复诊间期病史信息。
(3)分组标准:①哮喘控制稳定组:自初诊开始至末次复诊,治疗管理期间药物治疗不需要升级即可达到且保持哮喘控制状态;②哮喘控制不稳定组:自初诊开始至末次复诊,治疗管理期间因控制不佳需要使用升级治疗≥1次或采用4~5级治疗方案控制效果仍欠佳。
1.2 资料收集
经北京儿童医院过敏反应科肺功能信息化系统采集历次肺功能监测数据,同时结合门诊电子病历系统核查肺功能检查时日病史信息,内容包括:①基本信息:性别;②湿疹史、一级亲属过敏史;③临床信息:诊断类型,哮喘控制总体稳定性,合并其他过敏性疾病种类数(过敏性鼻炎、过敏性结膜炎、特应性皮炎、荨麻疹、食物过敏、腺样体增生或肥大),就诊时疾病病程(单位:月),首诊时哮喘控制状态,就诊前是否曾进行哮喘控制治疗,初诊启用哮喘控制治疗级别,是否合并变应原特异性免疫治疗,是否应用鼻用糖皮质激素,复诊间期哮喘急性发作次数,复诊间期是否停用哮喘控制药;④辅助化验及检查:首次肺功能是否正常、过敏原种类数(尘螨类、霉菌类、宠物皮屑类、春季花粉类、夏秋花粉类)、过敏原变化趋势。
资料若符合以下情况之一即对该次肺功能数据进行剔除,距肺功能检查时日:①近2周内发生呼吸道感染;②近2周内发生轻中度哮喘急性发作;③近1个月内因哮喘急性发作于急诊就诊或住院治疗。
1.3 可纳入分析的肺功能数据筛选流程
自首次可分析的肺功能数据起,以每隔6个月为固定间隔选取一次肺功能数据纳入分析,即最终纳入分析的肺功能数据监测时点为“首次可分析的肺功能,距首次可分析的肺功能0.5年、1.0年、1.5年……”。要求:近1个月内无哮喘重度发作史,近2周内无哮喘轻-中度发作史及呼吸道感染史。
1.4 轨迹分析
选取肺功能监测累计时限为2年且符合数据分析标准的患儿肺功能指标分别进行轨迹分析。轨迹分析模型,又称为潜分类增长模型,该模型适用于具有异质性的群体。总体分析思想为:假设某群体中存在若干种变化轨迹类型,根据专业知识进行判断后并赋予每种变化轨迹类型具有实际意义的名称用作区分,从而更加具有实用价值,尤其适用于疾病的病因探索、预后影响因素等方面的研究[9-10]。该分析模型的实现步骤为[11]:(1)根据分析数据类型,确定适宜的分布。(2)确定亚组数及相应轨迹:依次将目标对象拟合为线性、二次、三次或四次来测试轨迹数量的可行性。(3)拟合效果判断:①按照贝叶斯信息标准(Bayesian information criterion,BIC),BIC值越接近于0,表明模型拟合度越好;②贝叶斯因子对数值(log Bayes factor):判读标准:该值>6,需接受复杂模型;该值<2,可接受简单模型;③平均验后分组概率(average posterior probability,AvePP),以该值>0.7作为可接受标准;④P<0.05。
尽管轨迹分析模型有众多优点,但仍存在一定的局限性,如观测间隔不等、随机数据缺失等情况并不适用[12],因此,本研究选取肺功能监测时点为“首次可分析肺功能,距首次可分析肺功能1.0年、2.0年”数据纳入轨迹分析,共计157例患儿,471例次肺功能数据纳入分析。该部分运用SAS 9.4统计软件实现,结果报告格式参考文献[13]。
1.5 肺功能参数
第1秒用力呼气容积占预计值的百分比(forced expiratory volume in one second,FEV1%pred)、用力肺活量占预计值的百分比(forced vital capacity,FVC%pred)、第1秒用力呼气容积占用力肺活量的百分比(forced expiratory volume in one second to forced vital capacity, FEV1/FVC)、最大呼气流量占预计值的百分比(peak expiratory flow,PEF%pred)、最大呼气中期流量占预计值的百分比(maximum mid-expiratory flow,MMEF%pred)。
1.6 统计学方法
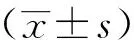
2 结果
2.1 157例患儿的临床特征
本研究共纳入157例患儿,其中男性105例(66.9%),女性52例(33.1%);平均年龄(7.0±2.2)岁;诊断为哮喘142例(90.4%),咳嗽变异性哮喘15例(9.6%);根据总体控制稳定性分为控制稳定组27例(17.2%),控制不稳定组130例(82.8%);无合并其他过敏性疾病2例(1.3%),合并其他过敏性疾病155例(98.7%);应用变应原特异性免疫治疗48例(30.6%),未曾应用过变应原特异性免疫治疗109例(69.4%);无致敏原17例(10.8%),≥1种致敏原140例(89.2%);首诊时平均病程为3(1,24)个月;初诊时启用哮喘控制治疗级别为(3.4±0.7)级。
2.2 进行轨迹分析的肺功能数据基本特征
首次可分析肺功能、距首次可分析肺功能1年及2年肺功能各参数均值详见表1。
2.3 肺功能各参数轨迹分析结果
对157例患儿的471次(每例3次)肺功能数据进行轨迹分析,各肺功能参数具体统计量及所得轨迹图详见表2及图1。
1)FVC%pred:可分成低轨迹组(124例)和高轨迹组(33例),均呈下降趋势。其中低轨迹组首次可分析肺功能均值为99.8%,高轨迹组为118.8%,2种轨迹之间差异无统计学意义(P>0.05)。
2)FEV1%pred:可分成低轨迹组(100例)和高轨迹组(57例),均呈下降趋势。其中低轨迹组首次可分析肺功能均值为95.7%,高轨迹组为114.7%,2种轨迹之间差异无统计学意义(P>0.05)。
3)FEV1/FVC:可分为低轨迹组(30例)和高轨迹组(127例),且均呈下降趋势。其中低轨迹组首次可分析肺功能均值为75.9%,高轨迹组为86.1%,且2种轨迹之间差异无统计学意义(P>0.05)。
4)PEF%pred和MMEF%pred:所拟合轨迹均无统计学意义(P>0.05)。
2.4 不同轨迹组间的影响因素分析
根据前述得到的肺功能各参数轨迹,筛选出有统计学意义的参数(FVC%pred、FEV1%pred和FEV1/FVC),分别进行不同轨迹组间的影响因素分析。

表1 157例患儿在2年管理中各年度肺功能结果分布Tab.1 Distribution of pulmonary function outcomes in 157 children in each year of 2-year management
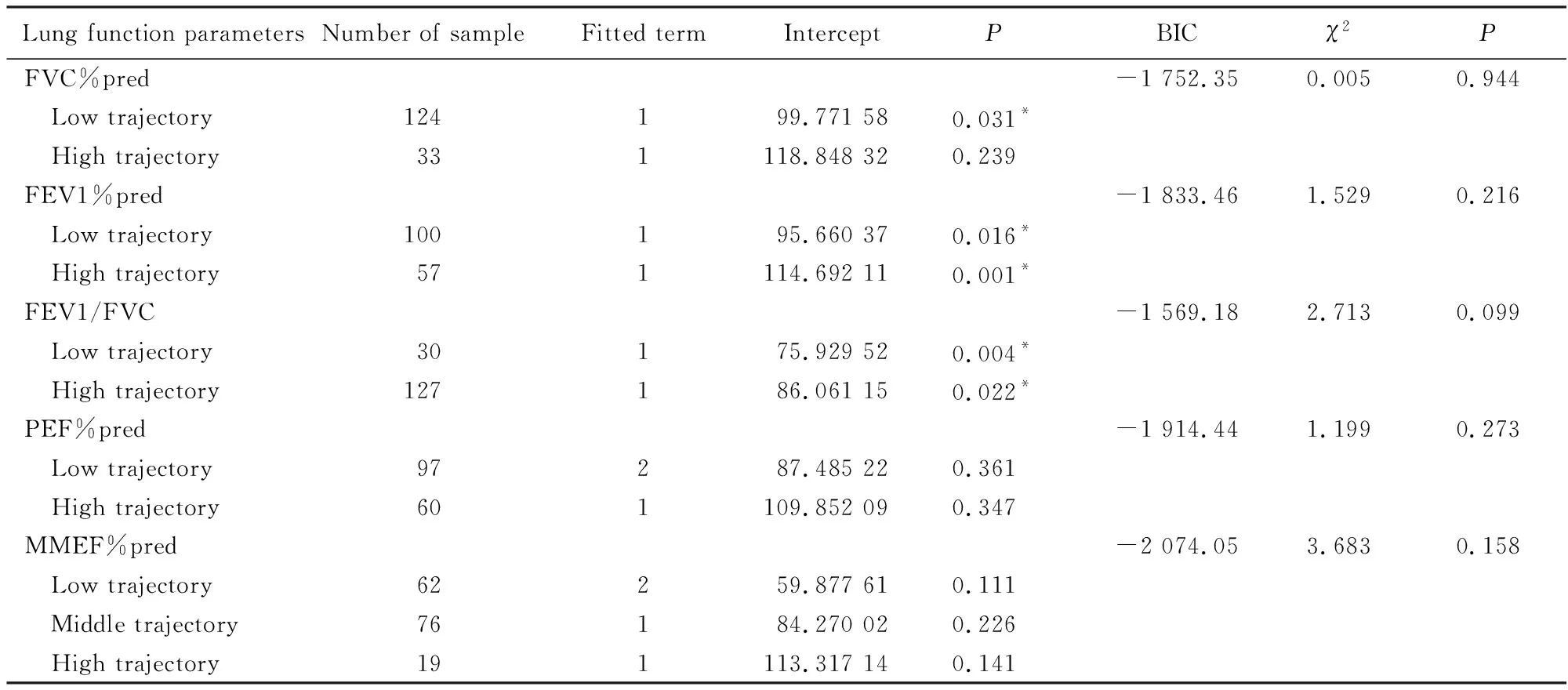
表2 肺功能各参数轨迹拟合结果Tab.2 The fitting results of the trajectory of lung function parameters
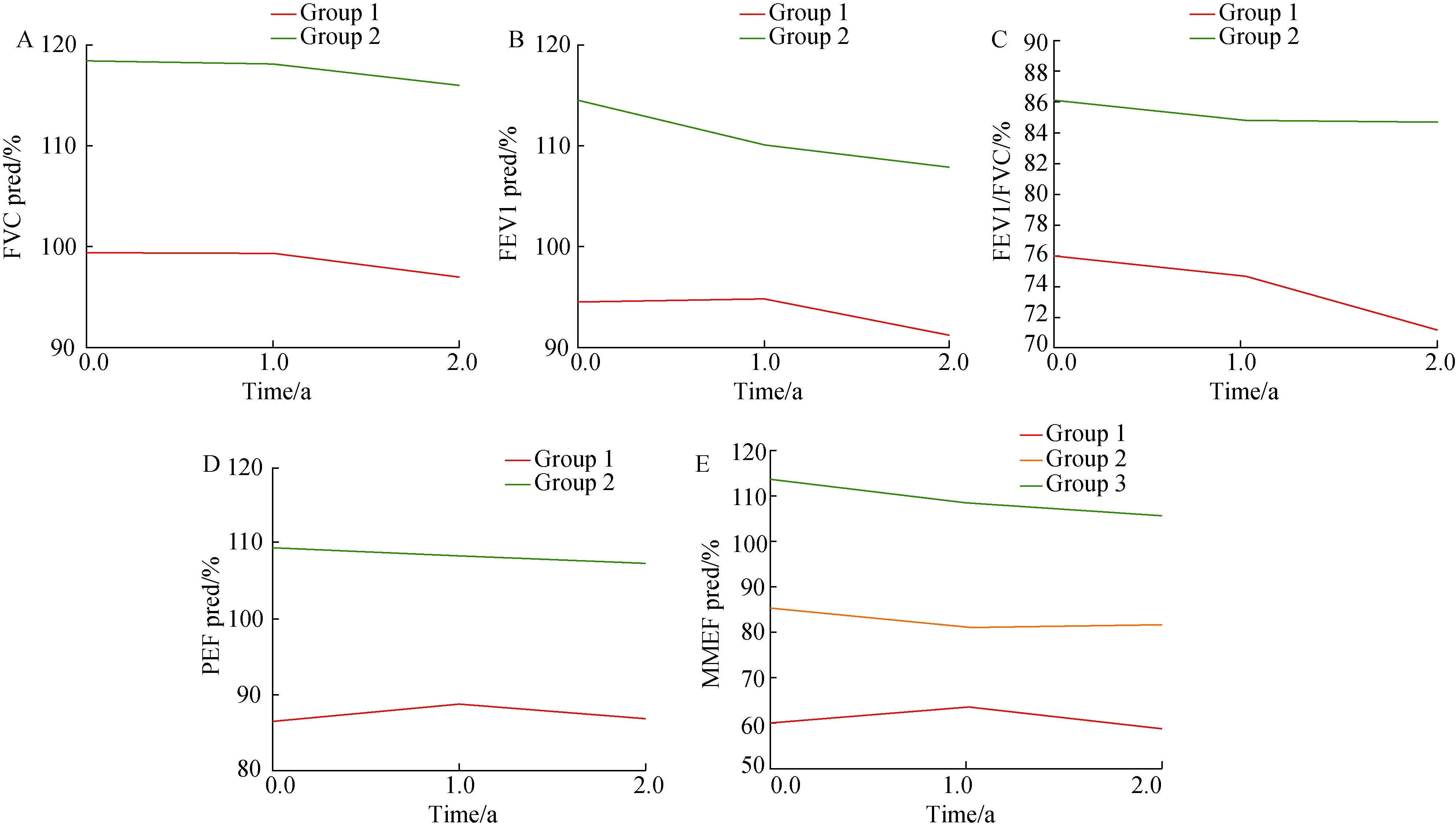
图1 肺功能各参数轨迹分析图Fig.1 Trajectory analysis chart of lung function parameters
多因素Logistics回归分析显示:FVC%pred,控制不稳定为其呈现低轨迹的危险因素(OR=4.878,95%CI:1.714~13.882);FEV1%pred,首次可分析肺功能异常为其呈现低轨迹的危险因素(OR=4.911,95%CI:2.137~11.287);FEV1/FVC,男性为其呈现低轨迹的危险因素(OR=3.774,95%CI:1.125~12.658),首次可分析肺功能异常为其呈现低轨迹的危险因素(OR=18.472,95%CI:5.182~65.850)。
3 讨论
哮喘常伴有可变的呼气气流受限,可通过肺功能检查评估。哮喘是一种异质性疾病,具体表现在发病年龄、生物学机制、持续时间、疾病严重程度、对治疗的反应性和疾病转归等方面。因此,哮喘的发展是一个动态过程,随着时间的推移,疾病可能会出现缓解、进展或复发等不同情况[14]。一项基于BAMSE队列的研究[15]总结出4条哮喘变化轨迹,并分别将其命名为:罕见型3 291例(80.4%)、早发一过型307例(7.5%)、青少年始发型261例(6.4%)和持续不缓解型230例(5.6%)。其中在16岁和24岁时,持续不缓解轨迹组的FEV1平均值最低,且气流受限患者比例最高(分别为18.1%和14.2%)。早期经过规范的控制治疗管理虽可在一定程度上改善哮喘患者存在的可变性呼气气流受限,但越来越多的研究[16]显示,成年早期甚至在更早时已可观察到不可逆的气流受限。最近的多项研究[17-18]表明,儿童期肺功能低下与未来出现慢性阻塞性肺疾病的风险升高有关。这也印证了儿童哮喘通常被认为是成年早期肺功能低下的危险因素的观点。肺功能降低还与多种肺外疾病的患病率升高有关,如心血管系统疾病、代谢性疾病等。除此之外,肺功能降低还会增加全因病死率[19-20]。因此关注哮喘患者在真实世界中经长程规范治疗管理模式下的肺功能变化轨迹并探讨其影响因素,对于早期识别和干预均具有重要的积极意义。鉴于聚类分析等分析方法可能会掩盖个体水平特有的变化,因此本研究选用轨迹分析进行探索[21-22]。
国外各项研究[15-22]仅对FEV1或FEV1/FVC的纵向轨迹进行分析,并未纳入其他肺功能重要参数。本研究通过回顾性分析对157例患儿累计监测时限为2年的肺功能参数(FVC%pred、FEV1%pred、FEV1/FVC、PEF%pred和MMEF%pred)分别进行轨迹分析。最终确定了 FVC%pred、FEV1%pred和FEV1/FVC均为两种轨迹,并将其分别命名为:高轨迹和低轨迹。低轨迹组患者占比均高于国外研究,分析原因可能为与本研究纳入病例中疾病程度较重、病情较为复杂,控制不稳定组占比超过80%有关。
有研究[23-25]得出结论:肺功能轨迹异常与初始肺功能低下、男性、反复喘息、早期致敏、烟草暴露以及儿童时期哮喘、支气管炎、肺炎、过敏性鼻炎或湿疹的诊断有关。下面将就本研究得到的关于肺功能轨迹的影响因素与既往研究进行比较。
有文献[26-27]显示,单纯过敏性鼻炎患儿存在肺功能异常,尤其是MMEF参数最为明显,进一步则会出现气道高反应性。国外的一项观察性横断面研究[26]纳入189名5~18岁鼻炎患儿,其中22.2%的患儿存在肺通气功能异常且肺功能损伤程度与鼻炎的严重程度相关。另一项研究[27]纳入220 名中重度持续性鼻炎的患儿,其平均年龄为11.6岁,该部分患儿的肺功能检查显示,26.3%存在肺功能损害,其中64.2%患儿的MMEF低于预计值。
本研究并未发现过敏性鼻炎对肺功能参数纵向轨迹的影响。既往文献[23, 25, 28]关于过敏性鼻炎是否影响肺功能轨迹的研究结论并不一致。前述提到有研究[26-27]表明过敏性鼻炎与儿童期肺功能轨迹异常有关,另一项基于在奥斯陆进行的“环境与儿童哮喘”出生队列的研究[28]共纳入329名受试者,以FEV1、FEV1/FVC和MMEF为观察指标,表明过敏性鼻炎与肺功能不同参数的轨迹异常有关,且明显影响从出生到16岁期间的肺功能。但一项基于图森儿童呼吸队列的研究[29]对85名婴儿进行了长达22年的随访,未发现其对肺功能轨迹有显著影响,但在整个研究中观察到了很强的追踪因素。因此未来有待设计更多前瞻性研究来探索两者之间的关系。
多项研究[25,30]显示,男性为肺功能轨迹异常的危险因素,本研究在FEV1/FVC不同轨迹的影响因素分析中也得到了同样的结论。CAMP研究[25]对出现不同肺功能轨迹的影响因素进行分析显示,与肺功能正常生长组相比,男性较女性更容易出现生长受损(OR8.18vs3.07)(P<0.001)。一项在英国怀特岛进行的出生队列研究[30]纳入808名10~26岁受试者的肺功能数据分性别分别进行分析,结果显示不同性别的FVC、FEV1和 FEV1/FVC均被分成了2条轨迹,并将其分别命名为:高水平和低水平。无论是高水平组还是低水平组,男性的FVC与FEV1均高于女性,FEV1/FVC低于女性。
本研究在对不同轨迹类型之间的影响因素分析时未发现致敏对不同肺功能轨迹的影响。既往文献[30-33]多显示致敏可影响肺功能及其轨迹。德国前瞻性观察出生队列(Multicenter Allergy Study, MAS)[31]在德国5个城市共招募1 314名婴儿,直至随访到20岁,研究显示,早期致敏是儿童过敏和哮喘发展到成年早期的重要预测因素,并且还发现在父母有过敏病史的受试者中,其哮喘发病率是父母为非过敏受试者的2~3倍。在学龄前儿童中,通过早期的多吸入过敏原致敏和严重的喘息发作可预测未来的肺功能生长受损[32]。一项最新发表的研究[33]基于塔斯马尼亚队列数据通过数据驱动的方法进行分析,发现有早发持续性哮喘和过敏的人出现肺功能降低和慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)的风险最高。还有研究[34]显示,与无致敏患者相比,多致敏原患者的特定气道阻力(specific respiratory airway resistance, sRaw)较高。还有研究者[35]提出,对患者特应性仅进行分类可能存在一定局限性,应进一步定量比较,并证明了常见吸入性过敏原sIgE水平与儿童喘息和肺功能下降之间的关系。
目前哮喘患者的控制治疗药物主要为吸入类药物和(或)白三烯受体拮抗剂,治疗方案调整遵循全球哮喘防治创议(Global Initiative for Asthma,GINA) “评估-调整治疗-评估反应性”全程管理模式[7]。治疗目标为实现和维持哮喘控制,最大限度地减少恶化和肺功能损失[1, 7]。不同轨迹类型之间的多因素分析显示,哮喘整体控制不稳定为FVC呈现低轨迹的危险因素。虽然已有多项研究[36-38]显示,吸入类激素不会影响儿童的肺功能轨迹,但根据塔斯马尼亚队列研究的结果,达到哮喘的良好控制仍在促进肺部健康和预防慢性阻塞性肺疾病方面有益。因此临床中仍应注重规范哮喘治疗管理流程,以期维持哮喘的良好控制。
综合本研究的研究方法及结果,局限性在于本研究为单中心回顾性队列研究,病史资料通过门诊电子病历系统获取,可能存在回顾性偏倚,研究结论具有一定范围的适用性。反之,优势在于本研究纳入长程规范治疗管理的哮喘患者数量较多,通过应用轨迹分析的统计学分析方法,可以更有效探索肺功能的变化趋势以及轨迹变化特征。此外,本研究同时评估了哮喘疾病表型谱(哮喘与咳嗽变异性哮喘)、控制治疗、致敏原对肺功能的影响。本研究除纳入 FVC%pred、FEV1%pred和FEV1/FVC以外,还关注了重要小气道指标MMEF%pred的趋势变化。
综上所述,在对患儿2年时点肺功能的轨迹和影响因素分析中,FVC%pred、FEV1%pred、FEV1/FVC均可分为2组:低轨迹组和高轨迹组。其中男性、首次可分析肺功能异常以及控制不稳定为其易呈现低轨迹的危险因素。在长程治疗管理的支气管哮喘患儿群体中,肺功能预后始终是一个备受关注的问题,若能早期识别出肺功能持续受损表型的群体,则可以为支气管哮喘患儿临床治疗与管理提供一定参考。
利益冲突所有作者均声明不存在利益冲突。
作者贡献声明向莉、李昂:提出研究思路,设计研究方案;李昂、杨世青:数据采集与分析;李昂:论文撰写;皇惠杰、侯晓玲:病例随访;向莉:总体把关,审定论文。
