超声造影定量分析在甲状腺结节鉴别诊断中的应用价值
2022-11-29李亮荣新张文金晶卓双双周悦鞠萍王正张凤霞戚庭月
李亮 荣新 张文 金晶 卓双双 周悦 鞠萍 王正 张凤霞 戚庭月
近年超声造影(contrast-enhanced ultrasound,CEUS)技术在临床鉴别甲状腺良恶性结节中的应用越来越广泛。研究[1-2]表明,CEUS定性分析与中国甲状腺影像报告与数据系统(Chinese thyroid imaging report and data system,C-TIRADS)联合应用可明显提高甲状腺良恶性结节的诊断敏感性,但在实际工作中往往会造成过度诊断的情况。CEUS定量分析可对灌注全程进行量化分析,通过时间-强度曲线获得定量参数,避免检查者主观因素造成的偏差。本研究通过对因常规超声C-TIRADS≥4B类或CEUS表现为低增强和快消退任一征象而被误诊的甲状腺结节进行CEUS定量分析,旨在探讨CEUS定量分析对其诊断价值。
资料与方法
一、研究对象
选取2018年7月至2021年11月在我院经手术病理证实的甲状腺良性结节患者35例(研究组,共35个结节),术前均经常规超声联合CEUS定性诊断为恶性,其中男3例,女32例,年龄30~77岁,平均(49.7±11.2)岁;包括结节性甲状腺肿19例、亚急性甲状腺炎11例、局灶性桥本氏甲状腺炎5例;结节最大径5~26 mm,平均(10.0±5.1)mm;C-TIRADS 4A类3例,4B类16例,4C类15例,5类1例。另选同期常规超声联合CEUS定性分析诊断与病理结果一致的甲状腺恶性结节患者47例(对照组,共47个结节),其中男5例,女42例,年龄28~63岁,平均(46.3±10.2)岁;均为甲状腺乳头状癌;结节最大径5~20 mm,平均(9.2±3.4)mm;C-TIRADS 4A类5例,4B类17例,4C类24例,5类1例。两组性别、年龄、最大径及C-TIRADS分类比较差异均无统计学意义。纳入标准:①实性结节伴或不伴微钙化;②结节最大径≥5 mm;③均经术后病理证实。排除标准:①囊实性结节或结节内有钙化灶(>2 mm)影响CEUS定量分析;②结节最大径<5 mm;③采集的CEUS动态图像不满意。所有患者CEUS检查之前均签署知情同意书。本研究经我院医学伦理委员会批准(批准号:2020-YKL014-014)。
二、仪器与方法
1.常规超声及CEUS检查:使用百胜MyLab Twice彩色多普勒超声诊断仪,LA523线阵探头,频率4~13 MHz;配有CnTi CEUS成像技术,机械指数0.06。造影剂为SonoVue(意大利Bracco公司)。患者取仰卧位,颈部自然后仰充分暴露颈前部,先行常规超声观察结节的大小、形态、质地、内部回声、边缘情况;随后行CEUS检查,经肘正中静脉团注2.0 ml造影剂混悬液,尾随5.0 ml生理盐水冲管。注入造影剂的同时启动计时器,观察病灶的灌注模式、强度及消退方式,留存动态图像不少于60 s,并将动态图像以DICOM格式存储于硬盘。
2.图像判读:由两名分别具有7年和8年超声诊断经验的主治医师分别对存储的常规超声和CEUS图像进行独立分析,意见不一致时由另一具有12年超声诊断经验的主任医师分析并做出最后判断。常规超声依据C-TIRADS进行分类,C-TIRADS≥4B类为恶性[3];CEUS定性诊断标准[4]:增强程度表现为低增强或造影剂消退方式表现为快消退判定为恶性。本研究联合诊断恶性结节的标准:C-TIRADS≥4B类或CEUS表现为低增强和快消退任一征象者。
3.定量分析:采用TomTec公司SonoLiver软件对存储的CEUS动态图像进行定量分析。首先勾画感兴趣区,主要包括结节整体、中央区、边缘区及周边正常甲状腺组织。选择对数正态分布曲线数学拟合模式,软件自动分析并绘制时间-强度曲线,获取定量参数:上升时间(RT)、达峰时间(TTP)、平均渡越时间(MTT)、峰值强度(IMAX);同时计算结节整体、中央区、边缘区与周边正常甲状腺组织定量参数的差值即ΔRT、ΔTTP、ΔMTT;所有参数均重复测量3次取平均值。
三、统计学处理
应用SPSS 22.0统计软件,计量资料以±s表示,两组比较采用独立样本t检验;计数资料以频数或率表示,两组比较采用χ2检验。应用MedCalc 19软件绘制受试者工作特征(ROC)曲线分析各CEUS定量参数鉴别诊断甲状腺良恶性结节的效能。P<0.05为差异有统计学意义。
结 果
一、两组CEUS各定量参数比较
两 组 结节 整 体ΔRT、ΔTTP,中 央区RT、ΔRT、ΔTTP,边缘区RT、ΔRT比较,差异均有统计学意义(均P<0.05);其余参数比较差异均无统计学意义。见图1和表1~3。
表1 两组结节整体CEUS各定量参数比较(±s)
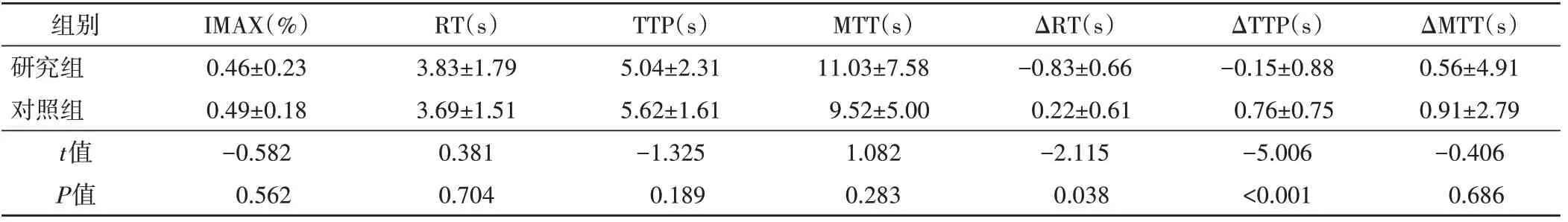
表1 两组结节整体CEUS各定量参数比较(±s)
IMAX:峰值强度;RT:上升时间;TTP:达峰时间;MTT:平均渡越时间;ΔRT:结节与周边正常甲状腺组织上升时间的差值;ΔTTP:结节与周边正常甲状腺组织达峰时间的差值;ΔMTT:结节与周边正常甲状腺组织平均渡越时间的差值
ΔMTT(s)0.56±4.91 0.91±2.79-0.406 0.686组别研究组对照组t值P值IMAX(%)0.46±0.23 0.49±0.18-0.582 0.562 RT(s)3.83±1.79 3.69±1.51 0.381 0.704 TTP(s)5.04±2.31 5.62±1.61-1.325 0.189 MTT(s)11.03±7.58 9.52±5.00 1.082 0.283 ΔRT(s)-0.83±0.66 0.22±0.61-2.115 0.038 ΔTTP(s)-0.15±0.88 0.76±0.75-5.006<0.001
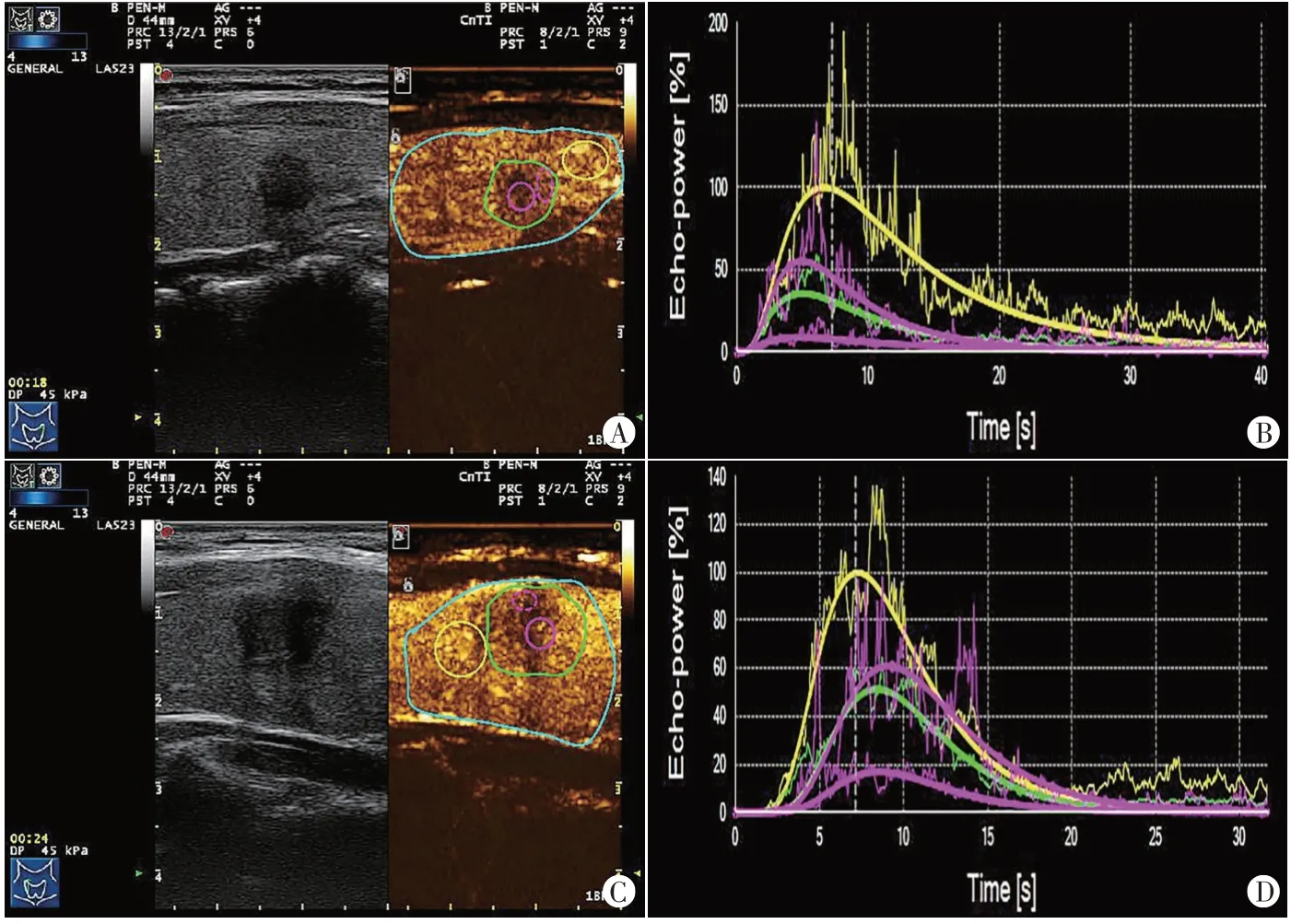
图1 两组CEUS及时间-强度曲线图
二、诊断效能分析
CEUS各定量参数鉴别诊断甲状腺良恶性结节的效能见表4和图2。当结节整体ΔRT、边缘区ΔRT、中央区ΔRT、整体ΔTTP、中央区RT、中央区ΔTTP、边缘区RT截断值分别为0.45 s、0.25 s、0.55 s、0.65 s、3.95 s、0.15 s、3.15 s时,鉴别诊断甲状腺良恶性结节的敏感性分别为97.9%、89.4%、95.7%、59.6%、78.7%、91.5%、78.7%,特异性分别为85.7%、77.1%、82.9%、91.4%、71.4%、57.1%、57.1%;ROC曲线下面积分别为0.961、0.887、0.868、0.790、0.792、0.749、0.660,其中以整体ΔRT鉴别诊断甲状腺良恶性结节的曲线下面积最大。
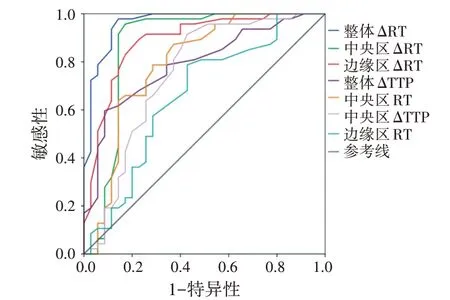
图2 CEUS各定量参数鉴别诊断甲状腺良恶性结节的ROC曲线图
表2 两组结节中央区CEUS各定量参数比较(±s)
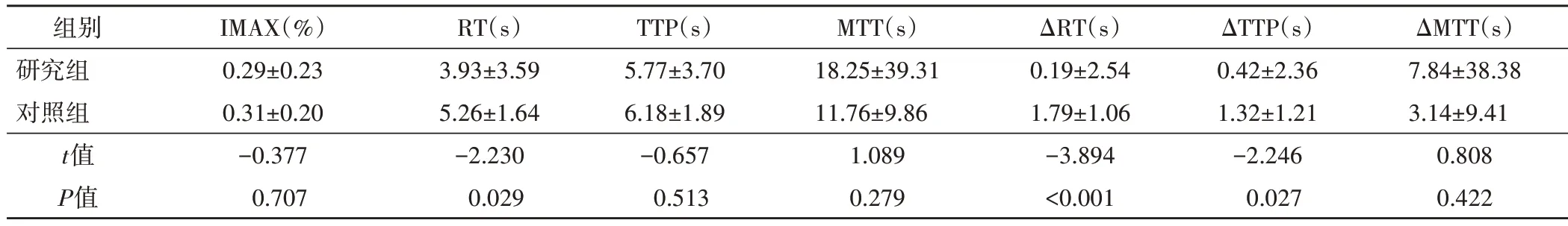
表2 两组结节中央区CEUS各定量参数比较(±s)
IMAX:峰值强度;RT:上升时间;TTP:达峰时间;MTT:平均渡越时间;ΔRT:结节与周边正常甲状腺组织上升时间的差值;ΔTTP:结节与周边正常甲状腺组织达峰时间的差值;ΔMTT:结节与周边正常甲状腺组织平均渡越时间的差值
ΔMTT(s)7.84±38.38 3.14±9.41 0.808 0.422组别研究组对照组t值P值IMAX(%)0.29±0.23 0.31±0.20-0.377 0.707 RT(s)3.93±3.59 5.26±1.64-2.230 0.029 TTP(s)5.77±3.70 6.18±1.89-0.657 0.513 MTT(s)18.25±39.31 11.76±9.86 1.089 0.279 ΔRT(s)0.19±2.54 1.79±1.06-3.894<0.001 ΔTTP(s)0.42±2.36 1.32±1.21-2.246 0.027
表3 两组结节边缘区CEUS各定量参数比较(±s)
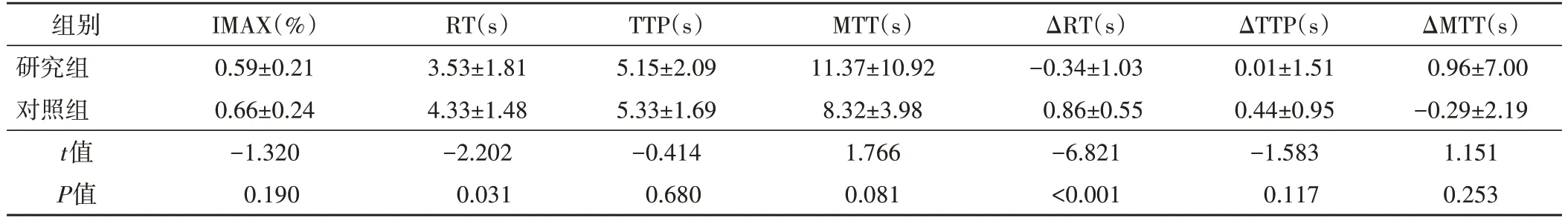
表3 两组结节边缘区CEUS各定量参数比较(±s)
IMAX:峰值强度;RT:上升时间;TTP:达峰时间;MTT:平均渡越时间;ΔRT:结节与周边正常甲状腺组织上升时间的差值;ΔTTP:结节与周边正常甲状腺组织达峰时间的差值;ΔMTT:结节与周边正常甲状腺组织平均渡越时间的差值
ΔMTT(s)0.96±7.00-0.29±2.19 1.151 0.253组别研究组对照组t值P值IMAX(%)0.59±0.21 0.66±0.24-1.320 0.190 RT(s)3.53±1.81 4.33±1.48-2.202 0.031 TTP(s)5.15±2.09 5.33±1.69-0.414 0.680 MTT(s)11.37±10.92 8.32±3.98 1.766 0.081 ΔRT(s)-0.34±1.03 0.86±0.55-6.821<0.001 ΔTTP(s)0.01±1.51 0.44±0.95-1.583 0.117
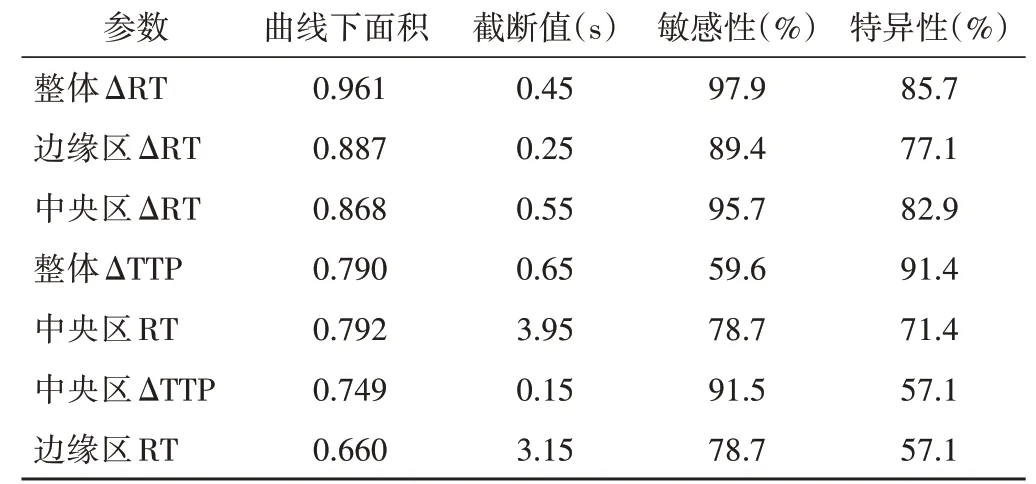
表4 CEUS各定量参数鉴别诊断甲状腺良恶性结节的效能
讨 论
近年来甲状腺癌的发病率明显上升,如何准确鉴别甲状腺结节的性质一直是临床研究的热点与难点。2020 C-TIRADS对于分类≥4B类的结节提示中度可疑恶性,恶性率为10%~50%[5]。目前CEUS已广泛应用于甲状腺结节良恶性的鉴别诊断,研究[6-7]表明,甲状腺恶性结节的CEUS特征多表现为低增强及早消退,与其病理密切相关,恶性结节虽含较多新生血管,但新生血管多迂曲不规则,加之肿瘤细胞生长过快对其产生破坏,所以多表现为低功效状态,CEUS表现为低增强,又因大量动静脉瘘形成,造影剂通过病灶速度增快,表现为早消退。本研究将C-TIRADS分类与CEUS定 性 分 析 联 合 应 用,将C-TIRADS≥4B类 或CEUS表现为低增强和快消退任一征象结节判定为恶性,虽提高了恶性结节诊断的敏感性[8],但同时也造成部分结节被误诊。CEUS定量分析可以对造影全程进行量化分析,能够分辨病灶与正常组织间细微的灌注程度及时相的差异,避免检查者主观因素造成的偏差。本研究通过对因常规超声C-TIRADS≥4B类或CEUS表现为低增强和快消退任一征象而被误诊的甲状腺结节进行CEUS定量分析,旨在探讨CEUS定量分析对其诊断价值。
本研究中研究组中央区及边缘区RT均小于对照组,差异均有统计学意义(均P<0.05),说明恶性结节因伴随有明显的纤维化及沙砾体,微血管相对较稀疏,导致中央区及边缘区造影剂灌注慢于良性结节,与Zhan和Ding[9]研究结果基本一致,但两组整体RT比较差异无统计学意义,分析原因为:RT虽反映了结节的灌注速度,但并未排除因个体基础状态或甲状腺整体病变(如甲状腺功能亢进、甲状腺功能减低、桥本氏甲状腺炎等)造成的偏差,而定量参数ΔRT、ΔTTP、ΔMTT是结节与周边甲状腺正常组织定量参数的差值,获取的是相对参数,较大程度上减少了因甲状腺弥漫性病变或亚临床型甲状腺异常造成的甲状腺整体灌注水平的差异[10],准确性较高。本研究两组整体、中央区及边缘区ΔRT比较差异均有统计学意义(均P<0.05),其中以中央区及边缘区差异更为显著(均P<0.001),一方面再次印证甲状腺恶性结节中央区微血管的低功效状态,另一方面也说明甲状腺恶性结节边缘区灌注水平较良性结节边缘区慢,与程红等[11]研究结果基本一致。分析原因可能与其病理特征密切相关,本研究中8例结节性甲状腺肿良性结节周边无包膜,与周围受到压迫的正常组织相互融合,表现为侵袭性改变,边缘区具有更多的新生血管;5例亚急性甲状腺炎良性结节边缘区微血管扩张造成通透性增加;3例局灶性桥本氏甲状腺炎良性结节虽显示其内淋巴细胞浸润较为严重,但边缘区具有较多的扩张微血管,微血管密度增加及管径的扩张可明显提高结节的灌注速度,使边缘区ΔRT减小。甲状腺恶性结节常表现为浸润性生长,虽结节边缘区微血管较为丰富,但仍不及良性结节,因此边缘区灌注速度不及良性结节。
本研究ROC曲线分析显示,ΔRT的诊断效能最高,其中整体ΔRT的ROC曲线下面积最大,为0.961,诊断恶性结节的敏感性为97.9%,特异性为85.7%,其次为边缘区及中央区ΔRT,ROC曲线下面积分别为0.887、0.868,敏感性分别为95.7%、89.4%,特异性分别为82.9%、77.1%,与谷芬等[12]研究结果一致。分析整体ΔRT更具优势的原因为:以结节整体为目标勾画感兴趣区,避免了选择性偏倚,获得的定量参数更能真实、客观地反映结节整体微循环特征,鉴别诊断价值更高。本研究中整体ΔTTP的敏感性、中央区ΔTTP的特异性、中央区RT的特异性、边缘区RT的曲线下面积和特异性均较低,提示不宜作为甲状腺良恶性结节的鉴别诊断指标。
综上所述,CEUS定量分析对常规超声联合CEUS定性分析误诊的甲状腺结节有一定的诊断价值,其中以结节ΔRT价值最高。但本研究属于回顾性研究,所有患者均行手术治疗,可能存在一定的选择性偏倚;另外,本研究样本量相对偏少,未能对良性结节中的不同病理类型进行分类探讨,后续将扩大样本量进一步深入研究。
