俯卧位HFNC和俯卧位NCPAP应用于晚期早产儿短暂性呼吸急促的疗效对比#
2022-11-28曾香连聂莉莉刘南石妹胡丽
曾香连 聂莉莉 刘南石妹 胡丽
(粤北人民医院新生儿科,广东 韶关 512000)
早产儿是指出生时胎龄在28w至37w的新生儿[1]。与足月儿相比,各类器官形态和生理功能还不够成熟,生活自理能力较弱,死亡率相对较高,约为12.7%~20.8%[1]。而晚期早产儿是指早产儿中的后期早产儿,各类器官发育相对成熟,约占早产儿的四分之三,但呼吸系统发育仍不够完善,呼吸中枢功能不够成熟,同时胎儿在母体内很容易出现缺氧,因此晚期早产儿在出生时易发生呼吸窘迫[2]。目前的研究表明,在给予肺泡表面活性物质的同时,早期积极有效的氧气治疗对疾病预防、治疗和恢复有重要的意义[3]。其中无创氧疗因无切口伤害,在新生儿中有广泛应用,特别是经鼻持续气道正压通气(NCPAP),应用最为广泛,大家的认可度也较高。加温湿化高流量经鼻导管吸氧(HFNC)是一种比较新的氧疗方式,对其的适用症了解较少,需进一步探索。
此外,在治疗过程新生儿体位姿势会影响治疗效果,选择合适的体位将有助于优化治疗效果。文献表明,无论新生儿喂养还是新生儿无创氧疗,与其他体位相比,俯卧位具有最大的优势[4]。因此本研究针对早产儿的呼吸窘迫轻症(晚期早产儿短暂性呼吸急促),探讨俯卧位下NCPAP和HFNC两种无创氧疗的治疗效果差别,以期为早产儿呼吸窘迫的无创氧疗方式提供参考。
1 材料与方法
1.1 一般资料
选取本院2019年1月至2021年12月住院的34 w至36+6w晚期早产儿60例为研究对象。采用随机法分配为NCPAP组和HFNC组,每组均30例。其中,NCPAP组男 15 例,女 15 例,胎龄34+4~36+6(34.7±0.8)w,体重1680~3550(2129±277)g,剖宫产分娩 24 例,阴道分娩6例 ;HFNC组男 16 例,女 14 例,胎龄34~36+6(35.1±0.9)w,体重950~3250(2234±291)g剖宫产分娩 21 例,占 70%,阴道分娩9例,占 30%。两组患儿的胎龄、性别和体重等差异无显著性(P>0.05)。本研究通过医院伦理委员会批准,所有患儿家属均知情同意并签署知情同意书。
入选标准:出生时胎龄为34 w至36+6w早产儿,入院诊断新生儿短暂性呼吸急促;12小时内未进行气管插管;治疗前未发现严重脏器疾病。排除标准:存在严重先天性发育异常或合并有先天性心脏病;需立即有创机械通气患儿。
1.2 护理、治疗及氧疗方法
两组患儿均给予保暖、支持等基础治疗,俯卧位NCPAP或俯卧位HFNC持续性治疗2~3 d左右,每天俯卧位时间12~16 h,实时监测生命体征维持各项指标在稳定水平,短暂性呼气急促缓解后可撤去氧疗。
俯卧位方法为喂奶时间每次30 min,床头抬高倾斜15°,后置俯卧位,头偏向一侧(左右交替),四肢轻度屈曲,双手放在嘴旁达到抚慰效果,用软布卷围在早产儿身体一侧,提供触觉刺激和适当约束,持续2 h后改仰卧位或侧卧位,反复进行,转动时始终保持头颈椎胸椎在同一水平上,同时防止鼻塞和鼻导管脱出。
NCPAP的仪器设备厂家为深圳安保,产品型号68B,仪器参数为呼气末正压通气为4~6 cmH2O,氧流量为 6~8 L•min-1,待病情稳定后调为3~4 L·min-1,FiO221%~40%,温度36.8~37.4℃。
HFNC的仪器设备厂家为Fisher&Paykel,产品型号MR850AEA,湿化器加温湿化吸入气体为37℃,氧流量为2~8 L•min-1,FiO221%~40%,温度36.8~37.4℃。
1.3 评价指标
1.3.1 血气指标和临床症状
治疗前和窘迫缓解后,撤去氧疗前15 min左右分别抽取患儿动脉血,检测二氧化碳分压(PCO2)、氧分压(PO2)、 pH 值以评价血液平衡状态。
1.3.2 临床和社会经济效果
以撤氧时间、住院时间、住院费用指标判定治疗临床和社会经济效果。
1.3.3 不良反应
以额头皮肤压红、鼻粘膜损伤、氧管路脱管率、腹胀发生率为治疗过程的不良反应发生率。
1.4 统计学处理
2 结果
2.1 血气分析结果和临床症状
治疗前,两组血气指标pH值、PO2、PCO2,临床症状指标呼吸频率、心率无统计学差异。治疗后,两组的pH值、PO2、PCO2具有明显的改善,呼吸频率和心率均变慢(P<0.05)。但治疗后,两组间,各指标均无统计学差异,见表1。
表1 两组患儿的血气指标和临床症状(±SD,n=30)
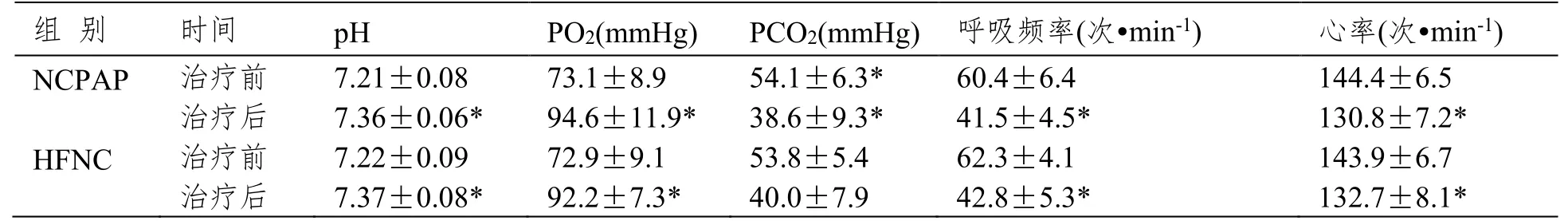
表1 两组患儿的血气指标和临床症状(±SD,n=30)
注:与治疗前相比,*P<0.05。
?
2.2 患儿治疗情况
两组的撤氧时间、住院时间、住院费用无统计学差异,见表2。
表2 两组患儿治疗情况比较(±SD,n=30)

表2 两组患儿治疗情况比较(±SD,n=30)
?
2.3 患儿治疗过程中的不良反应
HFNC组的头皮压红、鼻粘膜损伤、吸氧管滑脱发生率明显高于NCPAP组(P<0.05),但两组腹胀发生率无统计学差异,见表3。

表 3 两组患儿治疗过程中并发症发生率[n(%),n=30]
3 讨论
新生儿短暂性呼吸急促是早产儿呼吸困难常见病因之一,约占40%[3,5]。发病机制与分娩前宫内缺氧、分娩后胎儿肺液清除延迟,肺液蓄积过多有关[3]。自娩出后立即或数小时内出现呻吟、发绀、鼻扇、气促、血氧饱和度降低。肺部X线检查见肺气肿、肺淤血、肺泡及叶间积液、及胸肺积液[6]。虽新生儿短暂性呼吸急促是自限性疾病,但回顾性研究表明新生儿短暂性呼吸急促与儿童晚期喘息综合征相关[6]。另俯卧位吸氧可改善肺顺应性及潮气量,降低气道阻力,增加动脉血氧分压,改善氧合功能,胃肠功能得到改善,胃排空时间缩短,且能让患儿有更加安全舒适感,较少发生哭闹[7-10]。
目前NCPAP和HFNC对新生儿呼吸窘迫病例氧疗适用症认同差异较大。如呼吸窘迫综合症和毛细支气管炎研究表明NCPAP优于HFNC[11,12],肺炎伴低氧血症研究表明NCPAP和HFNC效果相当[13],肺炎合并呼吸衰竭研究表明HFNC优于NCPAP[14]。
因此,本研究结合临床实践及文献报道[4],选择俯卧位下,观察NCPAP和HFNC对新生儿短暂性呼吸急促晚期早产儿治疗效果差异。比对两组治疗前后的血气结果(PO2、PCO2、pH)和临床症状(呼吸频率和心率)有明显改善,而两组间无统计学差异,说明两种方式在短暂性呼吸急促晚期早产儿均有疗效,且效果相当。两组患儿撤氧时间、住院时间、住院费用无统计学差异,说明两组临床和社会经济效果一致。而比较两组不良反应发生率时,结果显示HFNC组的头皮压红、鼻粘膜损伤、吸氧管滑脱发生率明显低于NCPAP组,而两组的腹胀发生率无统计学差异。NCPAP组头皮压红、鼻粘膜损伤、吸氧管滑脱的发生率较高可能是因为NCPAP使用了面罩和氧管的固定方式不同。而有文献报道,新生儿湿肺临床病例NCPAP组腹胀率高于HFNC组[15];本研究无差异可能是因为两种方式均在俯卧位进行,均较少导致腹胀发生。
综上所述,本研究认为短暂性呼吸急促的晚期早产儿优先推荐俯卧位HFNC氧疗。
