单操作孔电视胸腔镜手术治疗对早期肺癌患者围术期免疫、炎性应激指标及术后肺功能的影响
2022-11-28肖航宇降初拉尔布
徐 孟,肖航宇,降初拉尔布,樊 谦
肺癌是常见恶性肿瘤,发病率及病死率较高,一旦发病对患者危害较大,因此早期肺癌患者治疗是临床研究的重点[1-2]。胸腔镜手术、经肋间隙开放手术是治疗早期肺癌患者的常用术式,但传统开放手术会损伤患者,导致患者出现炎症反应,影响患者免疫功能及术后恢复,且在手术结束后早期无法进行辅助治疗[3]。随着医疗技术的发展,微创手术及胸腔镜手术逐渐应用于临床,传统三孔法具有一定应用局限性,极易导致患者出现运动障碍等情况,影响患者恢复,因此寻找效果更佳的治疗方式是必然趋势[4]。电视胸腔镜手术(VATS)是近年来新兴的手术方式,已逐渐应用于各种胸外科手术,VATS创伤小、并发症少、疼痛轻、恢复快,当前正逐步代替传统开胸手术[5]。本研究从机体免疫、应激方面入手,探讨单操作孔VATS治疗早期肺癌的效果及安全性,现报告如下。
1 资料与方法
1.1一般资料 回顾分析2017年9月—2020年6月在我院治疗的156例早期肺癌一般资料,根据患者手术方式进行分组,将采用传统胸腔镜三孔法治疗者83例纳入对照组,男48例,女35例;年龄(63.61±5.29)岁;TNM分期:Ⅰ期61例,Ⅱ期22例;将采用单操作孔VATS治疗者73例纳入研究组,男42例,女31例;年龄(63.59±6.41)岁;TNM分期:Ⅰ期46例,Ⅱ期27例。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2纳入及排除标准 纳入标准:①符合早期肺癌诊断标准[6];②采取手术治疗;③资料完整。排除标准:①术前已化疗者;②合并严重免疫系统疾病者;③合并纵隔淋巴结增大者。
1.3手术方法 2组均由同一组医师进行手术治疗,患者取健侧卧位,给予单肺通气、全身麻醉、双腔气管插管。研究组采用单操作孔VATS治疗:在患侧腋后线7、8肋间行1.5 cm切口作为观察孔,随后采用电刀切开肋间与胸壁肌肉,单肺通气,刺破壁层胸膜,30°下放置Trocar胸腔镜,观察病灶位置,检查胸腔肺部具体情况,并在初步判断后对能行VATS治疗者根据病变位置选择切口位置,通常将第四肋间作为肺上叶切口、第五肋间作为肺下叶切口,切口大小3~5 cm,经肋间隙进胸,于操作孔处进入胸腔进行手术,超声刀游离组织、止血,吸引器钝性分离肌肉及黏膜,采用单向式方法依次沿静脉、动脉、支气管、肺裂切除肺上中叶及肺中叶,随后沿肺裂、动脉、静脉、支气管游离切断肺下中叶,以内镜切割缝合器将肺裂、动静脉、肺叶支气管切断,并在内镜血管锁闭合后切断小血管,将装好的切除肺叶于操作孔取出,清扫淋巴结,沿胸腔镜孔放置引流管。对照组采用传统胸腔镜三孔法治疗,观察孔同研究组,于腋前线第4、5肋间做3~4 cm切口作为主操作孔,于腋后线第8、9肋间做1.5~2.5 cm切口作为副操作孔,医护人员将手术器械放置其中并协助手术医师完成手术,并从副操作孔切割缝合部分血管及支气管,其他胸腔引流、手术操作同研究组。
1.4观察指标 ①记录2组术中出血量、术后肛门排气时间、首次下床时间、手术时间、住院时间。②采用美国BD Canto Ⅱ流式细胞仪检测患者术前、术后3 d免疫功能指标CD3+、CD4+,并计算CD4+/CD8+。③抽取患者术前1 d及术后3 d清晨空腹肘静脉血,离心取上清液保存待测,采用ELISA法检测患者手术前后超敏C反应蛋白(hs-CRP)、白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)水平。④采用JAEGER肺功能检测仪(德国耶格)检测患者术前及术后1个月肺功能指标,包括第一秒用力呼吸容积(FEV1)、用力肺活量(FVC)。⑤记录2组并发症发生率。
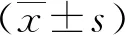
2 结果
2.1手术指标比较 研究组住院时间、术后肛门排气时间、首次下床时间、手术时间均明显短于对照组,术中出血量少于对照组(P<0.01),见表1。

表1 2组早期肺癌患者手术指标比较
2.2免疫功能指标比较 术后3 d,2组CD3+、CD4+、CD8+、CD4+/CD8+较术前明显下降,但研究组上述指标均大于对照组(P<0.05,P<0.01)。见表2。

表2 2组早期肺癌患者围术期免疫功能指标比较
2.3炎性应激指标比较 术后3 d,2组hs-CRP、IL-6、TNF-α水平较术前明显上升,但研究组上述指标均低于对照组(P<0.05,P<0.01)。见表3。

表3 2组早期肺癌患者围术期炎性应激指标比较
2.4肺功能指标比较 术后1个月,2组FEV1、FVC水平明显降低,但研究组FEV1、FVC高于对照组(P<0.05,P<0.01),见表4。

表4 2组早期肺癌患者围术期肺功能指标比较
2.5术后并发症比较 研究组术后并发症总发生率明显低于对照组(P<0.05),见表5。

表5 2组早期肺癌患者术后并发症比较[例(%)]
3 讨论
在早期肺癌临床治疗中,胸腔镜三孔法是主要手段,但因手术过程中会受到肋间隙狭窄及背部肌肉层次的影响,导致在操作过程中可能受到空间及角度的限制,加之术中可能为更好完成手术,进而反复进出操作孔及旋转手术操作角度,这样会增加手术创伤,延长手术时间,还会增加对患者肋间神经的损伤,故临床不断探索早期肺癌科学、有效的手术治疗方式[7-9]。
本研究发现,单操作孔VATS治疗早期肺癌较传统胸腔镜三孔法治疗能明显缩短患者手术时间、首次下床时间、住院时间、术后肛门排气时间,减少术中出血量,分析可能原因为在单操作孔VATS治疗中,视野与开放手术相同,处理肺部病变方式与开胸手术类似,而在传统胸腔镜三孔法操作中,需从腋后线做切口,此处血供、神经分布较为丰富,有较窄的肋间隙,在切开后常易出血,且出血部位较深导致不易止血,需花费部分时间止血,进而延长了手术时间,但单操作孔VATS治疗则可缩短手术时间及减少创伤[10-13]。肿瘤发生、进展与机体免疫功能密切相关,而大部分手术会影响机体免疫功能。本研究结果显示,2组术后3 d CD3+、CD4+、CD8+、CD4+/CD8+较术前明显下降,提示胸腔镜手术对早期肺癌患者免疫功能有一定影响;而研究组术后3 d上述指标均大于对照组,表明单操作孔VATS较传统胸腔镜三孔法对患者免疫功能影响小,这可能与单操作孔VATS治疗能找到最佳的解剖分离界面,全程直视下切除肺叶,能有效避免盲目操作导致四周组织受损有关。有效清除淋巴结也是保护机体免疫功能的关键[14-16],这也是本研究组术后3 d血清hs-CRP、IL-6、TNF-α水平较对照组低的可能原因。
有研究指出,肺癌患者存在不同程度的肺功能受损情况[17],本研究治疗后2组FEV1、FVC水平明显降低,但研究组FEV1、FVC高于对照组,提示单操作孔VATS治疗早期肺癌较传统胸腔镜三孔法能有效降低患者应激反应及对肺功能的损伤,分析可能原因为传统胸腔镜三孔法可能会破坏胸廓的完整性,导致肋间神经受损,进一步损伤肺功能,而单操作孔VATS治疗无须分离肋骨及肌肉,能最大限度保留胸廓完整性,因此患者在切除肺叶、清扫淋巴结后,可明显降低对肺功能的损伤[18-19]。本研究还发现,单操作孔VATS较传统胸腔镜三孔法能降低早期肺癌患者术后并发症发生率,分析可能原因为单操作孔VATS可减轻患者术后疼痛,且患者还可行早期自主排痰、下床活动,进一步降低肺部感染及肺不张的发生率,另外单操作孔VATS弥补了传统胸腔镜三孔法的不足,一个操作孔能有效避免传统胸腔镜三孔法中副操作孔对肋间肌肉及神经的压迫、损伤,故而并发症减少[20-22]。但笔者指出,单孔操作依旧存在部分缺陷,所有器械在同一个操作孔进入,因操作空间小,难免会相互影响;另外缺少辅助操作孔,虽然不影响肺叶切除,但是在清除淋巴结时会暴露出困难。针对以上问题,临床可采用以下改进措施:采用双关节腔镜环钳、电凝钩、转弯吸引器、可旋转腔镜切割闭合器,减少术中仪器互相干扰;在肺叶切除后立马行淋巴结清除,并采用无抓持整块纵隔清除淋巴结方法,减少对其他器械的依赖。
综上,单操作孔VATS较传统胸腔镜三孔法治疗早期肺癌近期效果佳,对机体免疫功能影响小,可有效减少手术应激反应及对肺功能的损伤,且术后并发症发生率低。
