腰-硬联合麻醉用于剖宫产术对妊娠结局和产妇血流动力学指标的影响
2022-11-22吴予浠
吴予浠
(茂名市中医院麻醉科,广东茂名 525000)
剖宫产是一种在合适的时间采取手术剖开孕妇的子宫,将胎儿取出的分娩方式[1]。主要用于解决不能通过阴道顺产的分娩问题,但并非适合所有孕妇[2]。进行剖宫产时,一般情况下需首先对产妇进行麻醉[3],不同的麻醉方式所带来的手术预后可能有显著差异,如不良分娩结局或产妇血流动力学的改变等。连续硬膜外麻醉是临床上常用的一种麻醉方式,能够有效的控制麻醉平面,对行剖宫产的产妇而言,该麻醉方式相对安全,但是该麻醉方式会导致胎儿娩出时间延长,极易引起一过性低血压,故而不作为首选的麻醉方式[4]。而腰-硬联合麻醉则能有效的避免一过性低血压,对胎儿娩出时间影响不大,且不会造成产妇肌肉紧张,取得的麻醉效果良好。本研究旨在探讨腰-硬联合麻醉的应用价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2020年11月至2021年8月于茂名市中医院进行剖宫产的96例产妇为研究对象,按随机数字表法分为对照组和研究组,各48例。对照组产妇年龄21~38岁,平均年龄(26.37±2.81)岁;体 质 量 指 数(BMI)20~28 kg/m2,平 均BMI(24.14±2.13)kg/m2;妊娠情况:初产妇34例,经产妇14例。研究组产妇年龄21~39岁,平均年龄(27.02±2.12)岁;BMI 20~27 kg/m2,平均BMI(24.20±2.04)kg/m2;妊娠情况:初产妇33例,经产妇15例。两组产妇一般资料比较,差异无统计学意义(P>0.05),具有可比性。本次研究经茂名市中医院医学伦理委员会批准,产妇及其家属知情并签署知情同意书。纳入标准:①产妇均符合剖宫产指征;②单胎足月产妇。排除标准:①既往有精神病史或有家族精神病史者;②合并心肺功能障碍者;③合并凝血功能障碍者。
1.2 麻醉方法 两组产妇进入手术室后,由护士建立静脉通道,严密监测产妇的生命体征,协助采取侧卧位,对麻醉部位的皮肤进行常规消毒处理。
给予对照组产妇连续硬膜外麻醉:取左侧卧位,皮肤消毒后于L3~L4进行穿刺,然后转为平卧位;采用硬膜穿刺针在产妇L2~L3处穿刺,向头侧置入导管3~4 cm,采用5 mL的2%利多卡因(河南润弘制药股份有限公司,国药准字H20055463,规格:5 mL∶50 mg)进行麻醉诱导;然后用2 mL的0.75%布比卡因(山东华鲁制药有限公司,国药准字H37022107,规格:2 mL:15 mg)与5 mL的2%利多卡因开始麻醉,观察5 min后有无全脊髓麻醉迹象,并结合产妇实际情况追加6~8 mL,调整麻醉平面在T5以下。
研究组产妇采取腰-硬联合麻醉,采取与对照组相同的体位下进行硬膜外麻醉,并且采取相同的消毒及穿刺方式。采用硬膜穿刺针在产妇L2~L3处穿刺,进入蛛网膜下腔,注入1.5 mL的0.75%布比卡因,退出穿刺针;于膜外向头侧置入导管3~4 cm,将硬膜外导管置入后,改为仰卧位,麻醉平面维持在胸6~8的水平。在麻醉完成后,调整麻醉平面在T5以下。由妇产科医师对产妇进行剖宫产手术,在手术完成后,常规监测产妇的生命体征,给予术后护理。
1.3 观察指标 ①血流动力学指标。采用血流动力学检测仪[企晟(上海)医疗器械有限公司;型号:QSC0016A01]记录两组产妇麻醉前及术后即刻的血流动力学指标水平,其包括收缩压(SBP)、舒张压(DBP)、心率(HR)。②麻醉起效时间及镇痛维持时间。③新生儿血气指标。采用血气分析仪[北京泰林东方商贸有限公司,型号:ABL800]测新生儿的血氧分压(PaO2)、血二氧化碳分压(PaCO2)及酸碱度(pH)值。④生活质量。采用健康状况调查简表(SF-36)[5]评价两组产妇术后12 h及术后24 h的生活质量,包括角色功能、社会功能、认知功能、躯体功能及整体健康情况,单项100分,分数越高,则表明产后对应时间段的生活质量越优。⑤不良反应。记录两组产妇不良妊娠结局及产妇出现的不良反应情况。不良妊娠结局包括产后出血、胎儿宫内压迫、新生儿窒息。不良反应包括牵引拉扯、恶心呕吐、瘙痒。
1.4 统计学分析 使用SPSS 22.0统计学软件分析数据。正态分布的计量资料以(±s)表示,采用t检验;计数资料以[例(%)]表示,采用χ2检验。P<0.05则表示差异有统计学意义。
2 结果
2.1 两组产妇麻醉前和术后即刻血流动力学指标对比 术后即刻,两组产妇SBP、DBP均降低,HR均升高,且研究组产妇的以上血流动力学指标优于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组产妇麻醉前和术后即刻血流动力学指标对比( ±s )
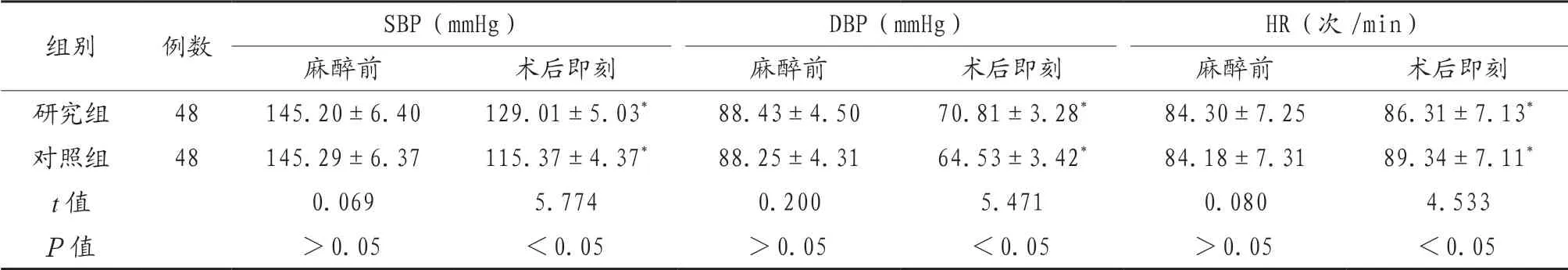
表1 两组产妇麻醉前和术后即刻血流动力学指标对比( ±s )
注:与麻醉前相比,*P<0.05。SBP:收缩压;DBP舒张压;HR:心率。1 mmHg=0.133kPa。
组别 例数 SBP(mmHg) DBP(mmHg) HR(次/min)麻醉前 术后即刻 麻醉前 术后即刻 麻醉前 术后即刻研究组 48 145.20±6.40 129.01±5.03* 88.43±4.50 70.81±3.28* 84.30±7.25 86.31±7.13*对照组 48 145.29±6.37 115.37±4.37* 88.25±4.31 64.53±3.42* 84.18±7.31 89.34±7.11*t值 0.069 5.774 0.200 5.471 0.080 4.533 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.2 两组产妇麻醉起效时间及镇痛维持时间对比对照组产妇麻醉起效时间为(16.30±2.11)min,镇痛维持时间为(3.71±0.43)min;研究组麻醉起效时间为(11.25±1.26)min,镇痛维持时间为(5.49±0.55)min。研究组产妇较对照组麻醉起效时间更短、镇痛维持时间更长,差异均有统计学意义(均P<0.05)。
2.3 两组产妇所产新生儿的血气指标对比 两组产妇所产新生儿PaO2、PaCO2、pH值比较,差异均无统计学意义(均P>0.05),见表2。
表2 两组产妇所产新生儿的血气指标对比( ±s )

表2 两组产妇所产新生儿的血气指标对比( ±s )
PaO2:动脉血氧分压。PaCO2:动脉血二氧化碳分压;pH:酸碱度。1 mmHg=0.133kPa。
组别 例数 PaO2(mmHg) PaCO2(mmHg) pH值研究组 48 19.64±2.28 54.39±6.14 7.10±0.06对照组 48 19.38±2.30 54.55±6.12 7.13±0.05 t值 0.413 0.526 0.439 P值 >0.05 >0.05 >0.05
2.4 两组产妇术后12 h及术后24 h的生活质量对比术后24 h,两组产妇各维度SF-36评分均较术后升高,且研究组均高于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组产妇术后12 h及术后24 h的生活质量对比(分,±s )

表3 两组产妇术后12 h及术后24 h的生活质量对比(分,±s )
注:与麻醉前相比,*P<0.05。
组别 例数 角色功能 社会功能 认知功能术后12 h 术后24 h 术后12 h 术后24 h 术后12 h 术后24 h研究组 48 73.20±7.22 83.46±8.03* 71.83±7.13 83.82±8.53* 72.34±6.41 84.27±7.44*对照组 48 73.55±7.23 79.36±8.37* 72.50±7.20 78.66±8.44* 72.19±6.35 80.20±7.20*t值 0.237 5.035 0.458 5.211 0.115 5.022 P值 0.813 0.015 0.648 0.014 0.909 0.011组别 例数 躯体功能 整体健康术后12 h 术后24 h 术后12 h 术后24 h研究组 48 71.55±6.70 83.75±8.43* 71.53±6.23 84.45±7.66*对照组 48 71.43±6.55 78.88±7.31* 71.37±6.15 78.91±7.20*t值 0.089 4.712 0.127 4.528 P值 0.930 0.023 0.900 0.022
2.5 两组产妇不良妊娠结局总发生率对比 研究组产妇不良妊娠结局总发生率低于对照组,差异有统计学的意义(P<0.05),见表4。
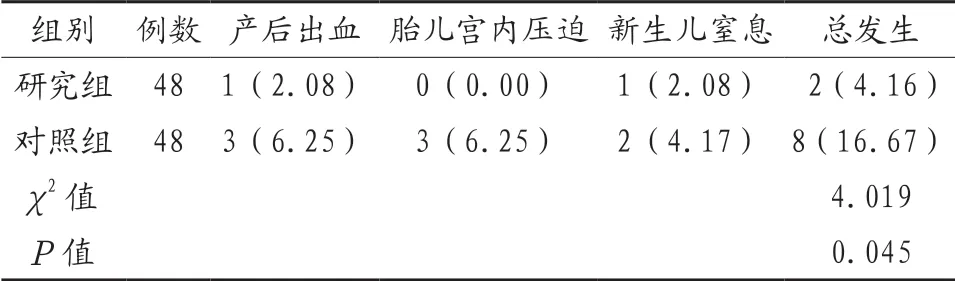
表4 两组产妇不良妊娠结局总发生率对比[例(%)]
2.6 两组产妇不良反应总发生率对比 对照组产妇出现牵引拉扯3例、恶心呕吐5例、瘙痒3例,不良反应总发生率为22.92%(11/48);研究组产妇出现牵引拉扯1例、恶心呕吐2例、瘙痒1例,不良反应总发生率为8.33%(4/48)。组间对比,差异有统计学的意义(χ2=4.379,P<0.05)。
3 讨论
剖宫产过程中,影响产妇及新生儿安全或产妇预后的因素有多种[6],其中麻醉方式的选择是最为突出的方面,不仅决定了产妇术中的疼痛程度,而且还影响产妇产后血流动力学水平及分娩结局[7]。目前,妇产科常用的剖宫产麻醉方式多种多样,效果也有一定差异,研究一种具有普适性且安全的方式,对于提升妇产科工作效率,甚至产妇生命安全有重要意义[8]。
本次研究结果显示:术后即刻,研究组产妇的血流动力学波动幅度低于对照组,表明腰-硬联合麻醉对产妇的血流动力学指标影响较小。分析认为,腰硬联合麻醉对产妇的舒张压及收缩压和心率水平具有一定的控制作用,在麻醉开始前直至手术完成,麻醉剂量控制较好,缓解了产妇因剖宫产手术所致的应激反应,有效控制血流动力学波动幅度。另外,与对照组相比,研究组产妇采取的麻醉方式具有更短的麻醉起效时间及更长的镇痛维持时间,证实与连续硬膜外麻醉相比,腰-硬联合麻醉使用量较小,但麻醉诱导速度慢,对手术时长影响较小。腰-硬联合麻醉的镇痛、肌松效果显著,无需辅助用药,能够消除剖宫产手术所致的牵拉盆腔的疼痛,从而促进手术的顺利完成[9]。
本次研究分析了两种麻醉方式对新生儿脐动脉血血气的影响,结果显示,新生儿的血氧分压、血二氧化碳分压及pH值无明显差异,二者对新生儿的血流动力学指标影响较小。分析认为,腰-硬联合麻醉能够迅速镇痛,发挥肌松作用,进而缩短手术时长,胎儿能在保证安全的前提下,尽快取出,故而对新生儿的血流动力学指标影响较小。另一方面,术后24h,两组产妇SF-36各项评分均有升高,且研究组产妇评分更高,表明对产妇生活质量影响较小。分析数据表明,腰-硬联合麻醉对产妇的生活质量影响不明显,最后,研究组产妇不良妊娠结局总发生率更低,产妇不良反应发生率同样更低,结果表明腰-硬联合麻醉的安全性更高。腰-硬联合麻醉的麻醉药物剂量较小,对产妇的神经系统以及心血管系统的毒性较小,麻醉平面较易控制,对产妇术后的生活质量影响较小,对硬脊膜伤害小,且能够大大降低术后并发症的发生风险,适用于剖宫产手术产妇。
综上所述,剖宫产时,采取腰-硬联合麻醉的方式效果更好,可降低不良妊娠结局与产妇不良反应,对于改善产妇血流动力学指标及产后生活质量有积极影响,值得应用。
