乳腺癌患者内分泌治疗状况及对预后的影响*
2022-11-17肖承坤谢小明林颖刘强任泽舫
肖承坤,谢小明,林颖,刘强,任泽舫
510080 广州,中山大学 公共卫生学院流行病学系(肖承坤、任泽舫);510080 广州,中山大学肿瘤防治中心 乳腺科(谢小明);510080 广州,中山大学附属第一医院 乳腺外科(林颖);510120 广州,中山大学附属第二医院 乳腺肿瘤医学部(刘强)
乳腺癌是女性中最常见的恶性肿瘤,不仅严重危害女性的健康和生活质量,还极大地加重了卫生系统的负担[1]。内分泌治疗是激素受体(hormone receptor,HR)阳性乳腺癌患者的常规疗法之一,具有疗效明确、药物毒性低、费用低、使用方便、无需住院的特点[2]。目前国内外乳腺癌治疗指南[3-5]均推荐没有明显临床禁忌症的HR+乳腺癌患者应该接受内分泌治疗,而阴性者不应该接受此类治疗。然而,由于经济或认知等各种原因,仍有少部分患者没有根据指南进行合理内分泌治疗[6-9]。既往研究一致表明HR+乳腺癌患者不接受内分泌治疗会导致较差的预后[9-11],但HR-乳腺癌患者接受了内分泌治疗的研究却比较少,预后也不一致[8,12],且无中国人群研究。因此,本研究将利用广州市已有的乳腺癌研究队列,描述乳腺癌内分泌治疗状况,分析不合理内分泌治疗与患者预后的关系,以期为临床医生和患者进一步深刻认识不合理内分泌治疗的后果提供依据。
1 对象与方法
1.1 研究对象
对象来源于2008年1月至2018年12月在中山大学附属第一医院、中山大学附属第二医院、中山大学附属肿瘤医院诊断为乳腺癌的患者。共有 5 471例乳腺癌患者纳入随访调查,本研究剔除了完全无随访信息及HR状态或内分泌治疗信息缺失者后,最终纳入3 257人(占60%)。本研究已取得中山大学公共卫生学院伦理委员会批准,所有研究对象均签署知情同意书。
1.2 资料收集
基线资料由培训合格的问卷调查人员对上述三家医院的乳腺癌患者进行面对面问卷调查收集,调查时间为30~45分钟/人。问卷调查内容包括:一般人口学特征、既往疾病史、生育史和月经史、恶性肿瘤家族史、治疗信息。患者的临床病理特征通过查询医院的电子病案系统获得。
调查人员通过面谈、电话、信件等方式常规随访,了解患者的疾病复发、转移、生存和治疗等情况。随访间隔:第1年每3个月至少随访1次,第2年和第3年每6个月至少随访1次,此后每年随访1次。随访时间截止至2021年2月28日,两个随访结局终点分别为死亡或疾病进展(乳腺癌复发、转移和死亡)。随访期间,出现结局的病例以结局时间为时间截点,未出现结局的病例和失访的患者,以末次随访时间为时间截点。根据随访结局,选择以下两个统计指标:(1)总生存期(overall survival, OS),定义为乳腺癌患者从病理诊断到任何原因导致死亡的时间;(2)无疾病生存进展期(progression free survival, PFS),定义为乳腺癌患者从病理诊断到观察到疾病复发、转移或任何原因导致死亡的时间。
1.3 变量定义
体重指数(body mass index,BMI)为诊断时体重(千克)比身高(米)的平方,< 18.5 kg/m2为体重过低,18.5~24.5 kg/m2为体重正常,> 24.5 kg/m2为超重或肥胖;已绝经定义为距离上1次月经周期超过1年以上;电子病案系统中有超过1个月的内分泌治疗药物使用记录即可认定为接受过内分泌治疗;HR+患者没有接受内分泌治疗和HR-患者接受了内分泌治疗均被视为不合理内分泌治疗。按照免疫组化法来判断雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、人类表皮生长因子受体-2(human epidermal growth factor receptor-2,HER2)的 状 态,ER或PR ≥1%为阳性,< 1%为阴性;HER2根据cerbB-2状态来判断,cerbB-2为0或+为阴性,++为交界性,+++为 阳 性;ER≥1%或PR≥1%定 义 为 HR+,ER< 1%且PR< 1%定义为HR-。乳腺癌临床分期以TNM分期指南为依据[13]。
1.4 统计学方法
采用Epidata 3.1软件建立数据库录入系统。分类变量采用率进行描述,组间差异用χ2检验进行比较。采用COX比例风险回归模型分析乳腺癌患者基线特征及不合理内分泌治疗与预后的关系,并计算风险比(hazard ratios, HR)及其95%置信区间(confidence interval, CI);再根据诊断年份进行分层分析不合理内分泌治疗与乳腺癌预后的关系,进一步将诊断年份与不合理内分泌治疗的乘积项纳入COX回归模型以检测两者之间是否存在交互作用。统计分析软件为SPSS 25,统计学检验均为双侧检验,取显著性检验水准α= 0.05。
2 结 果
2.1 乳腺癌患者的基本特征及其与内分泌治疗的关系
本研究共纳入3 257名研究对象,不合理内分泌治疗者占15.5%。有63.5%的乳腺癌患者年龄在41~60岁之间,63.2%的患者处于绝经之前,文化程度小学及以下的患者占46.4%。按BMI标准分级,体重正常的患者占58.8%,2 418 (79.6%)例患者处于早期乳腺癌。79.9%的患者HR呈阳性,HER2阴性的患者占55.0%。与合理内分泌治疗的患者相比,低教育水平、较高临床分期、HR阴性、HER2阳性的患者不合理内分泌治疗的比例更大,详见表1。
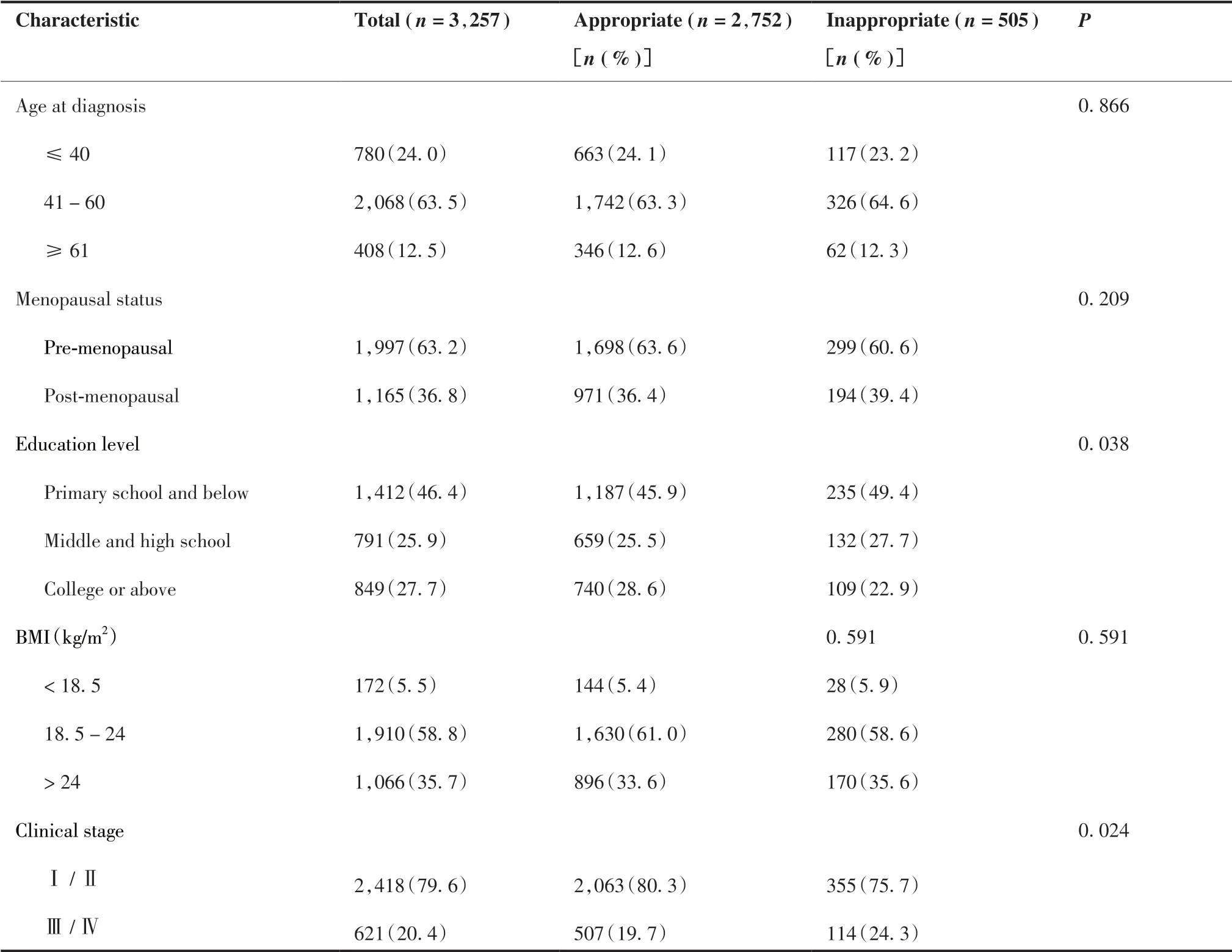
表1.合理内分泌治疗和不合理内分泌治疗乳腺癌患者一般人口学和临床病理特征比较Table 1.Demographic and Clinicopathological Characteristics of Breast Cancer Patients in Appropriate and Inappropriate Groups
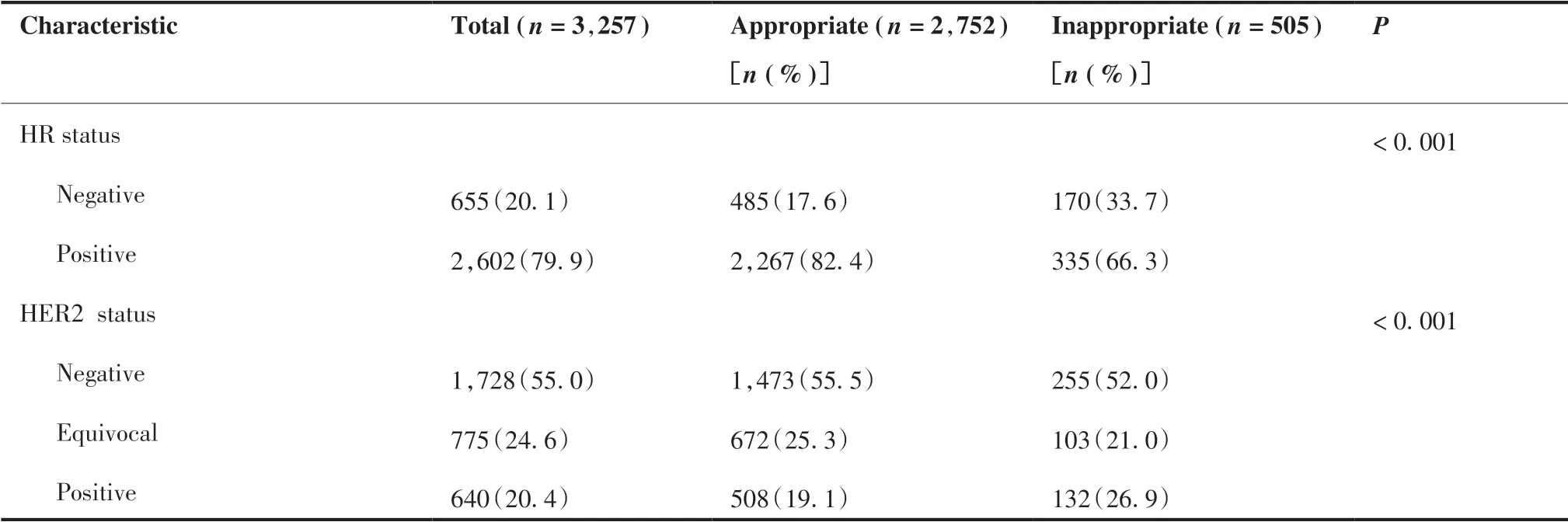
(Continued from previous page)
2.2 乳腺癌患者基线特征与预后的关系
表2多因素分析结果显示,≥61岁较41~60岁患者(HR = 1.36, 95% CI: 1.01 ~ 1.82)、绝经后较绝经前患者(HR = 1.36, 95% CI: 1.05 ~ 1.77)疾病进展风险增加;高临床分期是乳腺癌患者预后不良的危险因 素(OS的HR = 6.27, 95% CI: 4.61 ~ 8.58; PFS的HR = 3.91, 95% CI: 3.19 ~ 4.80);HR阳性的乳腺癌患者具有较低的死亡(HR = 0.61, 95% CI: 0.43 ~ 0.87)和疾病进展(HR = 0.69, 95% CI: 0.54 ~ 0.88)风险; 有内分泌治疗的患者也表现出相同趋势(OS:HR = 0.48, 95% CI: 0.33 ~ 0.70; PFS:HR = 0.72, 95% CI: 0.55 ~ 0.94)。
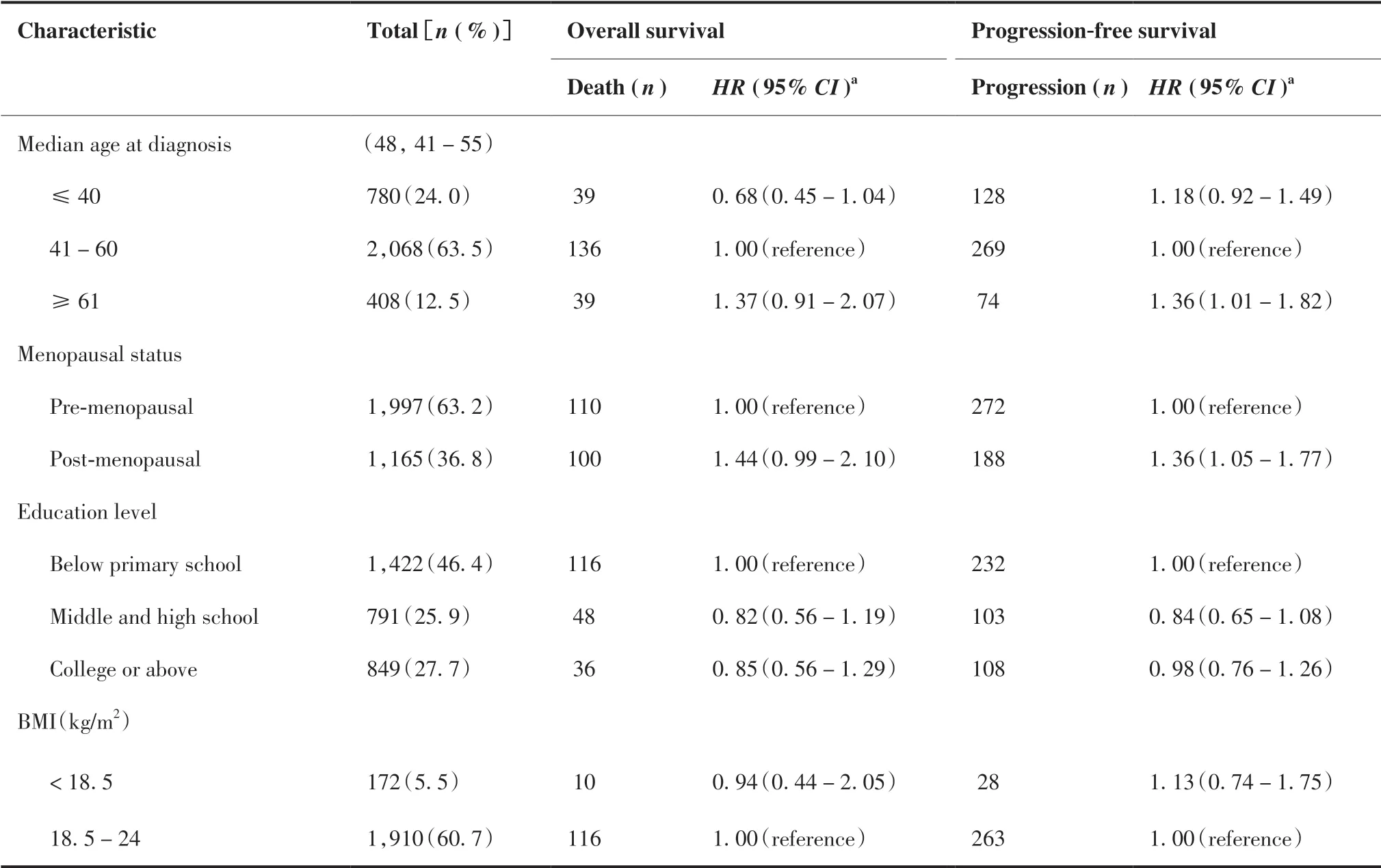
表2.一般人口学和临床病理特征与乳腺癌患者预后的关系Table 2. Demographic and Clinicopathological Characteristics of Breast Cancer Patients and Their Association with Prognosis
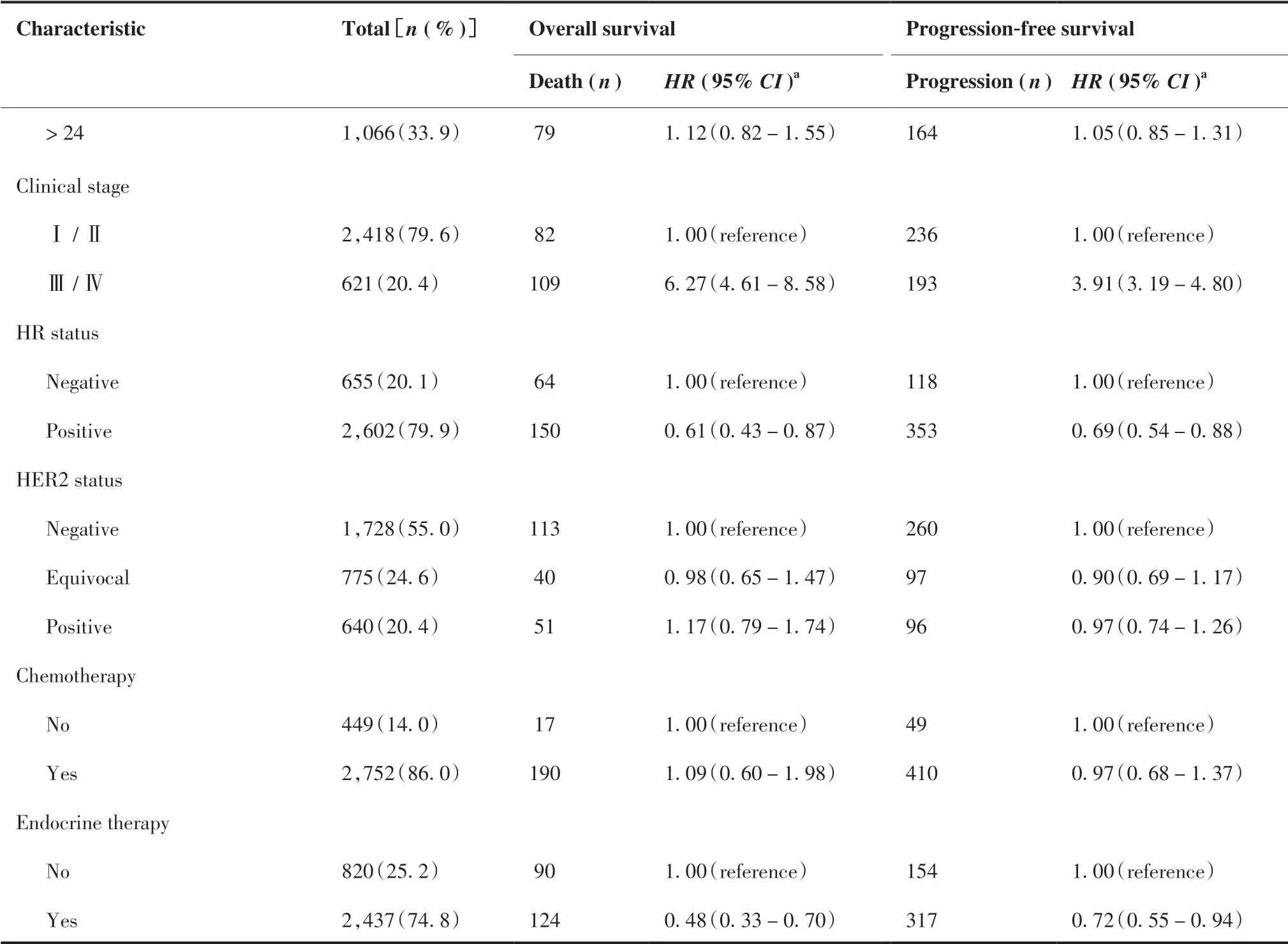
(Continued from previous page)
2.3 不合理内分泌治疗与预后的关系
如表3所示,HR+乳腺癌患者中不合理内分泌治疗是患者死亡(HR = 2.70, 95% CI: 1.79 ~ 4.07) 和疾病进展(HR = 1.94, 95% CI: 1.46 ~ 2.60)的危险因素。在HR-乳腺癌患者中,不合理内分泌治疗与OS无明显关联,但与PFS(HR = 1.53, 95% CI: 1.00 ~ 2.33)之间的关联具有统计学意义。从生存曲线(图1)中也可以看出,合理内分泌治疗的HR+患者有更好的OS和PFS。在HR-患者中,合理内分泌治疗的患者具有更好的PFS,而OS的生存曲线没有统计学差异。
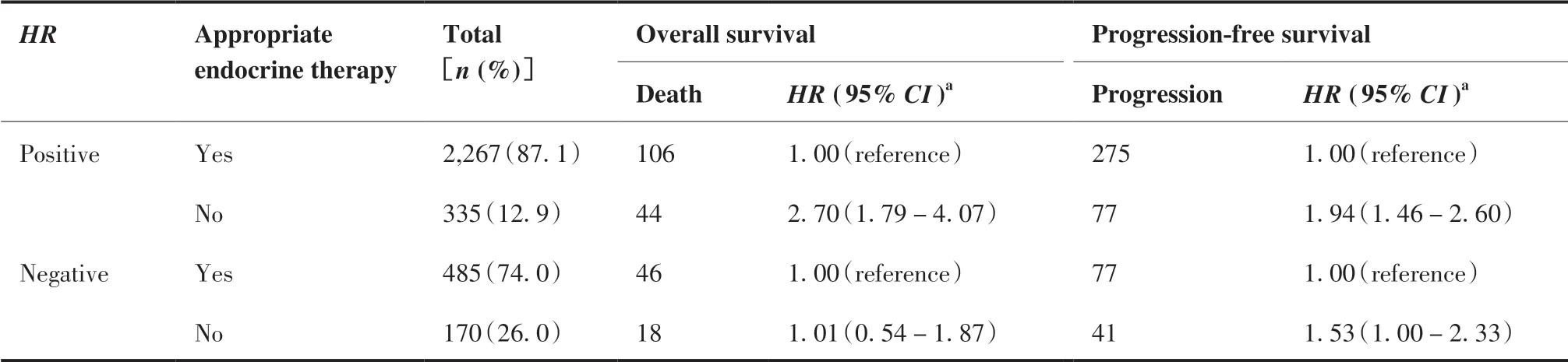
表3.合理内分泌治疗与不同激素受体类型乳腺癌患者预后的关系Table 3.Associations between Appropriate Endocrine Therapy and the Prognosis of Breast Cancer Patients in Different HR Types
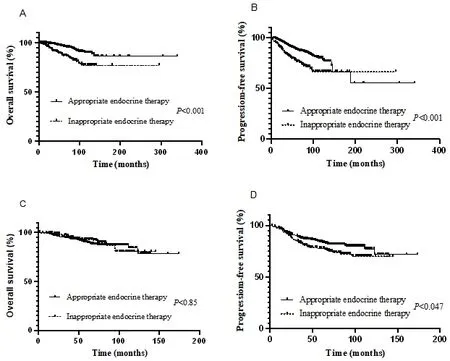
图1.生存曲线Figure 1. Survival Curves
2.4 不合理内分泌治疗随时间变化趋势
以诊断年份为横坐标,不合理内分泌治疗患者比例为纵坐标建立散点图(图2)。总人群中不合理内分泌治疗乳腺癌患者的比例在2009年占比最高(22.1%),2018年最低(9.8%),总体呈下降趋势;HR-患者不合理内分泌治疗的下降趋势比受体阳性者的更大,但前者其不合理内分泌治疗的比例在研究时间段内始终高于后者,到2018年仍然有20%的患者没有进行合理内分泌治疗;HR+患者不合理内分泌治疗的比例随时间变化不大。

图2 不合理内分泌治疗患者比例随时间变化情况Figure 2.Proportions of Patients with Inappropriate Endocrine Therapy over Time
2.5 按诊断年份分层后不合理内分泌治疗对预后的影响
如表4所示,在HR+乳腺癌患者中,2008~ 2012年不合理内分泌治疗会增加死亡(HR = 1.97, 95% CI: 1.16 ~ 3.35)和疾病进展风险(HR = 1.58, 95% CI: 1.06 ~ 2.36),但2013 ~ 2018年不合理内分泌治疗的死亡(HR = 3.85, 95% CI: 1.78 ~ 8.35)和疾病进展风险(HR = 2.52, 95% CI: 1.56 ~ 4.06)更高,两种结局的交互作用P值分别为0.035和0.048,均具有统计学意义;在HR-乳腺癌患者中,不合理内分泌治疗对预后的影响在两个不同的诊断年份间无显著差异(交互作用无统计学意义)。
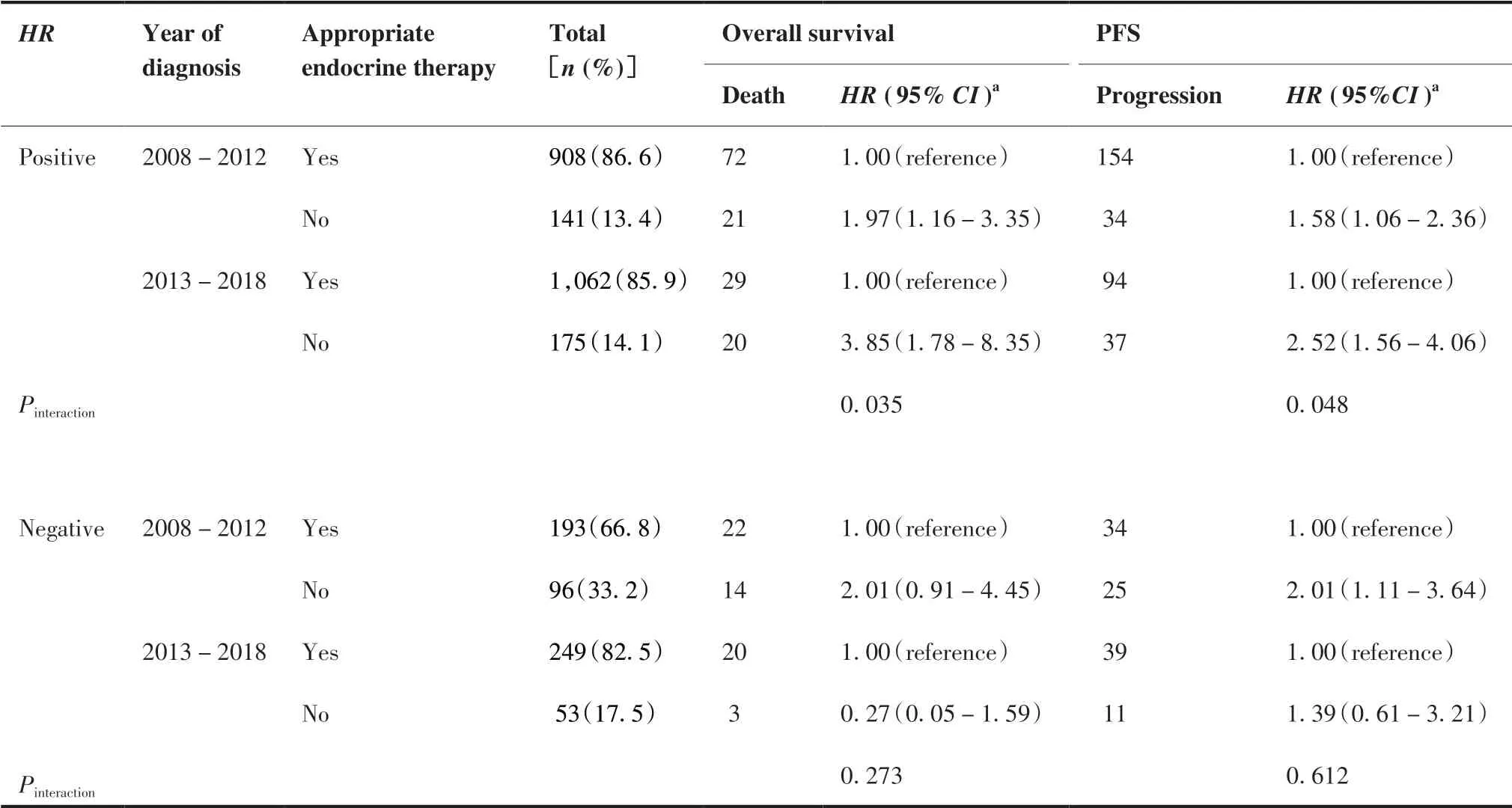
表4.诊断年份分层后不合理内分泌治疗与乳腺癌预后的关系Table 4.Associations between Inappropriate Endocrine Therapy and the Prognosis of Breast Cancer Patients Stratified by the Year of Diagnosis
3 讨 论
乳腺癌是女性中发病率最高的恶性肿瘤,严重威胁女性的身心健康。近年来随着医疗水平的飞速发展,我国乳腺癌患者的5年生存率已经高达83.2%[14],但与西方发达国家相比还有一定的差距,例如美国女性乳腺癌总体生存率高达90%以 上[15],法国女性乳腺癌生存率为88%[16]。客观、全面地描述目前乳腺癌内分泌治疗现状,并分析不合理内分泌治疗对乳腺癌患者预后的影响,对改善我国乳腺癌患者的预后具有重要意义。本研究结果显示所有乳腺癌患者中有15.5%的患者没有进行合理内分泌治疗,且HR-的乳腺癌患者中不合理内分泌治疗的比例更大。在预后方面HR+和HR-的乳腺癌患者不合理内分泌治疗均能导致更差的预后。
目前国内外各个国家和地区报道的乳腺癌患者不合理内分泌治疗的情况存在差异。如美国的一项乳腺癌治疗生存报告显示有19%的HR+没有接受内分泌治疗[17],另一项在欧洲九国的研究中发现有8% HR+的乳腺癌患者没有接受过内分泌治 疗[6],2015年我国四川的一项研究发现有13.9%的HR+患者没有接受过内分泌治疗[18]。在HR-方面,北京的一项研究发现有9.4%的HR-患者接受了内分泌治疗[7],Amodio等[8]的研究发现意大利有17.5%的HR-患者接受了内分泌治疗。本研究发现的HR+患者不合理内分泌治疗的比例(12.9%)与其他国家和地区的水平相当,而HR-患者不合理内分泌治疗的比例(26.0%)较高。这可能一方面与教育水平有关,本研究仅有22.7%的HR-患者学历为大专及以上,Amodio等[8]的研究中有37.2%的HR-患者受过高等教育。
在预后分析中,已有大量研究表明HR+乳腺癌患者不接受内分泌治疗会导致更差的预 后[19-20],这与本研究结果是一致的。但是在HR-乳腺癌患者中,其与部分既往研究结果并不一致,例如有研究发现与未接受内分泌治疗的患者相比,接受了内分泌治疗的HR-患者具有更长的生存期[8];而另一项研究发现,内分泌治疗对HR-患者的OS和PFS均没有影响[12]。本研究发现这些患者接受了内分泌治疗与更高的疾病进展风险相关,而与死亡风险之间不存在统计学关联,这种差异可能由教育水平分布不同导致。没有合理内分泌治疗患者的教育水平高于合理内分泌治疗的患者,而高教育水平在一定程度上与更高社会经济水平相关,因此高教育水平的患者在疾病进展后有能力获得较高质量的医疗服务,从而降低这部分患者的死亡风险。不合理内分泌治疗导致疾病进展风险增加的机制有待进一步探讨。
此外,本研究发现乳腺癌患者中不合理内分泌治疗的患者比例是逐年下降的,说明乳腺癌内分泌治疗体系正在不断地规范完善。然而HR+和HR-的情况并不一致,HR-患者不能使用内分泌治疗的诊疗行为在临床上不断得到强化,每年不合理内分泌治疗患者的比例迅速下降;HR+方面却没有变化,没有接受内分泌治疗的比例一直维持在13%左右。本研究对诊断年份进行分层进一步分析后发现2013 ~ 2018年的HR+患者不接受内分泌治疗比2008 ~ 2012年具有更高的死亡和疾病进展风险,这可能是因为随着内分泌治疗的发展与成熟,内分泌治疗对HR+乳腺癌患者预后的改善越来越大[21]。因此现在不合理的内分泌治疗会导致相对更差的预后,这提示我们在临床上要更加严格地遵循指南,尤其是要加强对HR+患者的管理。
本研究样本量充足,且全部来源于广州市已有的乳腺癌研究队列人群,可比性好,随访信息准确可靠,能正确反映研究对象的真实情况。但本研究也存在一定的局限性。首先,纳入分析的人群只占总人群的60%,可能存在人群选择偏倚,但我们分析发现纳入组和排除组在一般人口学和临床病理特征方面分布无显著性差异,故在一定程度上降低了此种选择偏倚。其次,HR检测可能会存在假阴性或假阳性的情况[22],这会导致他们会被错误地分入暴露组或对照组从而降低研究结果的真实性,但这仅会导致无差异错误分类偏倚,使结果趋向于无统计学显著性。另外,由于随访时间过长,在这期间乳腺癌的诊疗方法、规范都有较大的变化,如HR检测的覆盖率、靶向治疗的应用等都会不同程度地影响分析结果。值得一提的是,2010年美国临床肿瘤学会和美国病理医师学院联合制定并发布了乳腺癌ER和PR免疫组化检测指南,规定≥1%的细胞核染色阳性即HR+,而非以往的以≥10%作为标准[23]。在本研究中,我们始终以细胞核染色阳性≥1%作为适合内分泌治疗的标准,细胞核染色阳性在1%~10%之间的患者到随访结束时仍未进行内分泌治疗即被视为没有进行合理内分泌治疗。本文的目的之一是验证现有指南的科学性,因此该指标的变化并不会对我们的研究产生影响。
乳腺癌是“健康中国”战略目标上一道亟须攻克的难题,本研究提供了我国代表性医院乳腺癌内分泌治疗的状况,进一步证实了乳腺癌内分泌治疗的有效性,有利于患者和医生增强遵循指南的意识,并提示关注不合理内分泌治疗的重点人群,对临床工作具有重要指导意义。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
