过度医疗案件裁判的法律困境与出路研究
2022-11-17张曼
张 曼
(西北大学 法学院,陕西 西安 710127)
一、问题的提出
过度医疗是一个高度社会化的问题,覆盖了从社会学、医学、伦理学到法学等多个领域,从一个侧面说明过度医疗问题的复杂性。在法学研究中,过度医疗可以从不同角度进行诠释。已有研究多集中于过度医疗的内涵和外延,对医疗行为何谓“适度”抑或是“过度”进行解读[1],或者对过度医疗侵权行为进行认定、归责和鉴定分析[2]。从现有文献来看,过度医疗是一种特殊侵权行为,其评判标准有“违反了诊疗规范或超越疾病本身实际需要,故意实施不必要的检查和治疗,造成患者损害的医疗侵权行为”[3],也有“为经济利益目的,违法实施的不必要的诊疗措施”[4]。两种标准侧重点不同,前者强调“行为”的违法性,后者着力“行为”的目的性。依据现行法律,对过度医疗的认定有两个方式:一是“违反诊疗规范+不必要检查”(1)《民法典》第1227条规定:“医疗机构及其医务人员不得违反诊疗规范实施不必要的检查。”,二是“不必要检查、治疗”(2)《医师法》第31条规定:“医师不得利用职务之便,索要、非法收受财务或者牟取其他不正当利益;不得对患者实施不必要的检查、治疗。”。相同的是两者都认为“不必要检查”是过度医疗的重要表现,不过《中华人民共和国医师法》(2022年3月1日实施,以下简称《医师法》)第31条在“不必要检查”基础上增加了“不必要治疗”。不同的是,《中华人民共和国民法典》(以下简称《民法典》)判定“不必要检查”的前提是“诊疗规范”,这一点延续了《中华人民共和国侵权责任法》(以下简称《侵权责任法》)第63条的规定(3)《侵权责任法》(2010年)第63条规定:“医疗机构及其医务人员不得违反诊疗规范实施不必要的检查。”,《医师法》则将遵守医师职业道德操守写在“不必要检查、治疗”之前。相比之下,《医师法》对过度医疗的判断标准更高也更为抽象,同时扩大了过度医疗行为种类,对医疗机构和人员的约束也更加严格。
那么,首先,需要思考的是何谓《民法典》里的“诊疗规范”。实践中常见的诊疗规范有原卫生部颁布的《临床诊疗指南》和《临床技术操作规范》,还有中华医学各专业分会制定的大量指南、专家意见和共识、指导原则等。由于政出多门,诊疗规范也被诟病不断。如缺乏系统性和统一性,适用性差[5]。其次,何谓“不必要检查”和“不必要治疗”。如果判断依据是诊疗规范,那么规范之间是否有冲突。如有,以谁为准,依据是什么,如何协调这种冲突。另外,相对于较为常见的“不必要检查”(借助医疗设备仪器的检测)[6], “不必要治疗”又指什么。有观点认为是过度用药、不必要手术和过度介入(如心脏支架)[7]。其中,判断手术和介入是否必要,是否符合手术指征,应与医生“医疗水平”有直接关系。例如,患者检查发现有甲状腺囊肿,按照常规医疗可定期检测,无恶化则没有必要手术。但很多医院查出囊肿就建议手术,造成甲状腺囊肿手术泛滥[8]。按照这一事实,不必要手术和过度介入从行为、结果、没有履行告知和违反注意义务等因素来看,应属于《民法典》第1221条规定的“未尽到与当时的医疗水平相应的诊疗义务”的“过错”医疗行为。而不必要检查仍按照《民法典》第1227条将违反“诊疗规范”作为判断“过错”的标准。如此,《医师法》第31条将过度医疗范围扩大后,就造成判断过度医疗“过错”的标准混乱。对此,有观点建议将“不必要治疗”限定为过度用药,尤其是滥用抗生素[9]。
可见,目前我国处理过度医疗问题,立法上有两点疑惑:一是《民法典》中判定“不必要检查”的“诊疗规范”语焉不详,可操作性较差。那么,未来应如何科学地界定“诊疗规范”的范围,从而更好地契合医学实践和过度医疗的本质。二是《医师法》第31条扩大了《民法典》第1227条过度医疗行为的范围后,判定过度医疗行为“过错”的标准更加模糊。因此,应合理划定“过度医疗”的外延,既不能太窄也不能泛化,要正确区分“过度”与“适度”的界限。
二、过度医疗案件裁判面临的法律困境
如前所述,过度医疗的相关立法规则较为粗糙,含义模糊不清,造成不同法律之间就同一问题处理的标准有差异。如此,接下来的问题是现有法律法规对过度医疗司法实践的影响如何,在具体案件审理中法院如何运用和阐释法律规则,有无突破或创新,或者司法实践中又出现了什么样的新问题亟待解决,以及如何解决。然而,国内研究却罕有从案例实证角度加以佐证。为此,本文在中国裁判文书网以“过度医疗”为关键词,案由限定为“医疗损害侵权纠纷”,选择案件类型为“民事案件”,文书类型为“判决书”,以《民法典》颁布为起点,时间限定为近三年,截至2022年8月25日,共得到349份案例样本。这些案例中,由于过度医疗的经济损失和医疗损害赔偿常常相互交织,故原告通常会在医疗损害之诉中,将过度医疗一并作为医疗机构方的过错进行主张。因此,进一步筛选去除在医疗损害中附带提出过度医疗问题,但未作为主要诉讼请求,即仅简单提及且后续法院说理部分也未进行认定的案例,最终,通过人工筛选与“过度医疗”切实相关的判决书,并剔除不具研究价值的样本后,共剩余258份研究样本。通过案例研读,发现过度医疗案件裁判存在以下现实困惑。
(一)基础概念未达成共识
在258份判决书中仅有4%的判决书对过度医疗的内涵进行了说明,不仅数量稀少,难以形成有影响力的解释,并且相关措辞亦有差异。譬如,江都区人民法院认为:“过度医疗是指医疗机构及其医务人员在医疗活动中,违反法定及约定义务,提供了超过患者实际需要的医疗服务,造成患者人身伤害及财产损失的行为。”(4)江苏省扬州市江都区人民法院(2019)苏1012民初4944号民事判决书。这一说法中,将患者实际需要放在重要位置。相对于唯“诊疗规范”的思维模式,重视患者个人诉求无疑更具人文关怀。但问题在于,不同的患者有不同的需要,即便是同一人,不同时期的需求也不同,并且由于医疗知识相对匮乏,患者并不能准确理解病情与个人需求之间的关系,对疾病的过度乐观或悲观心理都会改变其想法。如此,患者个人主观诉求不宜成为过度医疗判断标准。在另一起案件中,珠海中级人民法院认为:“所谓过度医疗是指超过疾病实际需求而进行的诊断和治疗行为。”(5)广东省珠海市中级人民法院(2019)粤04民终1306号民事判决书。相对于患者“主观”认知,疾病表现更具“客观”性。不过,上述案例都未提及“诊疗规范”,更遑论界定“诊疗规范”的内容。
另外,258份判决书中明确界定过度医疗外延的判决书仅占总数的8%,去除占比38%由于缺少鉴定意见法院无法作出认定而判决原告败诉的案件,仍然有54%的判决书未对过度医疗的外延进行解释。在上述判决书中,法院倾向于两种方式进行说明:一是“医师法模式”,即只做“检查”和“治疗”两类划分。例如,珠海中院认为过度医疗有“过度检查、小病大治”等类型(6)广东省珠海市中级人民法院(2019)粤04民终1306号民事判决书。,即过度医疗首先是过度检查,即一般人可理解的对“小病”做过多检查。在另外两起案件中,秀峰区法院(7)广西壮族自治区桂林市秀峰区人民法院(2019)桂0302民初1459号民事判决书。及江都区法院(8)江苏省扬州市江都区人民法院(2019)苏1012民初4944号民事判决书。均指出过度医疗行为就是“过度治疗”,将行为限定在对患者进行医学“治疗”。二是“个案模式”,针对具体案件罗列所有的医疗行为。典型的如上海长宁区法院在判决书中载明:“被告在本次医疗活动中确存诊断不确切、手术时机不当、手术指征不明确、病史书写不完整的医疗过错,虽该过错与原告后续所患荨麻疹、体重增加等无因果关系,但该行为确属过度医疗。”(9)上海市长宁区人民法院(2020)沪0105民初10403号民事判决书。这就摒弃了立法对“不必要检查”和“不必要治疗”的局限,根据个案医方对患者的全部医疗行为一一进行确认。
(二)构成要件认定过度依赖司法鉴定
在258起案件中,法院都有论及过度医疗行为构成要件,这也是认定侵权行为的基本前提和思路。但是,在判决书中详细地对构成要件进行说明的案件占比仅为6%。譬如,红桥区人民法院认为:“医疗损害赔偿责任的承担,是以医疗行为有过错、患者有损害后果以及过错与损害后果之间存在因果关系为基本条件。”(10)天津市红桥区人民法院(2021)津0106民初1223号民事判决书。宁波市海曙区人民法院也持相同立场,认为:“医疗损害侵权责任的构成要件为:1.医疗机构和医务人员的诊疗行为;2.患者有损害的事实;3.诊疗行为与损害后果之间有因果关系;4.医疗人员有过错。”(11)浙江省宁波市中级人民法院(2020)浙0203民初5446号民事判决书。不过,其余判决书虽未对构成要件进行说明或未完全说明,但其裁判思路并未脱离侵权责任承担的四要件模式,仍然要求有侵权行为、过错、损害结果及因果关系,才可确定赔偿责任。这说明,法院普遍默认侵权行为四要件的形式要求。
然而,即便有侵权行为四要件存在,法院对过度医疗行为的认定仍高度依赖司法鉴定结果。在258起案件中有230起案件申请司法鉴定,占比高达90%。依据《民法典》中对过度医疗行为的定义,即“违反诊疗规范”的“不必要的检查”,从条文含义看违反“诊疗规范”是过度医疗行为推定的唯一标准。但司法实践中由于医疗行为的专业性,审理案件的法官不易理解“诊疗规范”中的医疗行为,因而对过度医疗行为的认定均需依赖鉴定意见,没有鉴定意见原告则面临败诉的风险。譬如,王某某诉抚顺市某医院一案中,法院认为:“是否存在过度医疗,上诉人提交的证据主要是在各医院诊断治疗的病历资料,法院无法据此认定被上诉人过度医疗行为……需要通过专业机构和人员进行专业鉴定后才能认定。”(12)辽宁省抚顺市中级人民法院(2020)辽04民终1429号民事判决书。在尚某某诉沈阳市某医院一案中,法院也持相同观点:“被告是否存在过度医疗问题,应由具有专业资质的司法鉴定部门作出科学专业的技术鉴定。”(13)辽宁省沈阳市大东区人民法院(2021)辽0104民初13199号民事判决书。范某某诉福建省某医院一案中,法院认为:“由于医疗行为具有较强的专业性,难以对上述情形作出合理判断……还需由相关的权威机构作出鉴定。”(14)福建省福州市鼓楼区人民法院(2018)闽0102民初8900号民事判决书。除医方诊疗行为认定之外,损害事实、因果关系和过错也都严重依赖鉴定结果。杨某诉天津市某医院一案判决书中,法院也明确提出针对医疗过错行为其判断依据为鉴定意见“……由于医疗行为的过错及因果关系的认定属于医学领域,具有很强的专业性,在当事人存在争议的情况下,法院主要判断依据来自于鉴定机构的鉴定意见”(15)天津市红桥区人民法院(2021)津0106民初1223号民事判决书。。在叶某某诉泰州市某医院一案中,法院认为:“因本案未能启动鉴定程序,上诉人仅凭《急性中毒诊疗规范》《药品不良反应知识问答》《中医诊断学》等书中所载内容,尚不足以证明泰州市某医院的诊疗行为确有过错。”(16)江苏省泰州市中级人民法院(2021)苏12民终600号民事判决书
(三)原告举证困难导致败诉率高
经调查,258起案例均适用过错原则,因此举证责任也由提出诉讼的原告方(即患者一方)来承担。然而,由于原告不能充分举证证明被告的过错,因此258起案件中原告败诉率高达80%。例如,花都区人民法院认为:“广州市花都区某医院并不存在《侵权责任法》第58条可以推定医疗机构存在过错的法定情形;故叶某某应承担举证不能的不利法律后果,本院对其主张赔偿的诉讼请求不予支持。”(17)广东省广州市花都区人民法院(2021)粤0114民初6769号民事判决书。成都高新技术产业开发区人民法院认为,因成都某医院对刘某某实施“腹腔镜肝癌射频消融术”的手术指征是否具备,属于专业判断问题,应由鉴定机构进行鉴定才能确定。刘某某申请医疗过错鉴定,但鉴定机构不能完成鉴定事项,刘某某应当承担举证不能的法律后果(18)四川省成都高新技术产业开发区人民法院(2020)川0191民初977号民事判决书。。沈阳大东区人民法院也载明:“本院认为,医疗损害责任适用过错责任原则。但是,原告尚某某无法提供充分证据证明……导致本院对原告主张的被告沈阳市某医院存在医疗过错及过度医疗的事实无法认定,该法律后果应自行承担。”(19)辽宁省沈阳市大东区人民法院(2021)辽0104民初13199号民事判决书。浦东新区人民法院认为:“原告认为其在没有冠心病症状的情况下,被告要求其进行冠脉造影检查,是过度医疗……审理中原告不配合鉴定,无法判断被告的诊疗行为是否存在过错。故原告的上述诉请,缺乏事实和法律依据,本院不予支持。”(20)上海市浦东新区人民法院(2018)沪0115民初94364号民事判决书。由此可见,由患者承担举证责任证明医方存在过错,如原告履行不能将承担败诉结果,不利于相对弱势方(患者)的利益保护。
(四)鉴定意见科学性不足
258起案件判决书显示,鉴定结果对过度医疗行为细节的说明不足。一是忽略过度医疗行为与损害后果之间的因果关系。即使原告在诉请中明确提及过度医疗是其损害产生的主要原因,仍有28%的鉴定结果未提及过度医疗问题。如在王某某诉潍坊市某医院一案中,原告主张“被告的诊疗行为属过度医疗,给原告造成极大的身体创伤和精神痛苦”(21)山东省潍坊市奎文区人民法院(2019)鲁0705民初274号民事判决书。。但是在具以定案的鉴定意见中,并没有对是否存在过度医疗问题进行说明。二是未对过度医疗行为进行类别鉴定(如图1所示)。虽然有6%的案件鉴定意见中明确承认存在过度医疗的问题,但未对过度医疗行为进行界定。如在刘某诉内蒙古某医院一案中,判决书载明:“北京华夏物证鉴定中心出具华夏物鉴中心[2019]医鉴字第825号司法鉴定意见书,鉴定意见为:1.内蒙古某医院的诊疗行为存在过错,院方存在一定的过度医疗。”(22)内蒙古自治区呼和浩特市赛罕区人民法院(2019)内0105民初7022号民事判决书。然而,“诊疗行为”是什么,与“过度检查”或“过度治疗”的关系是什么,以及何谓“一定”,鉴定意见对这些关键词均未进行详细说明。再如曹某某诉西安某医院一案中,鉴定意见认为:“本次医疗过错系某医院……过度医疗行为造成。”(23)陕西省西安市中级人民法院(2019)陕01民终11820号民事判决书。这里也未说明是哪一类过度医疗行为。三是前后表述矛盾影响其公信力。例如,江都区人民法院认为:“原告提供的《法医临床学鉴定意见书》是对原告身体伤残程度及外伤参与度的鉴定,鉴定意见书中对原告是否可做椎体成形术前后表述不一致,该鉴定意见书尚不能证明江都某医院给原告施行椎体成形术为过度治疗。”(24)广西壮族自治区桂林市秀峰区人民法院(2019)桂0302民初1459号民事判决书。
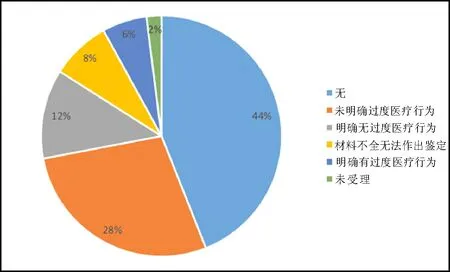
图1 过度医疗鉴定意见结果(数据来源:本文调查)
另外,鉴定意见也缺乏详实的判断依据。如陈某某诉徐州某医院一案中鉴定意见仅载明:“审查现有送检医药费清单,相应诊疗费用均为陈某某的病情康复治疗需要,不属于过度医疗,应视为合理。”(25)江苏省徐州市中级人民法院(2019)苏03民终6450号民事判决书。陈某某诉洋河某医院一案中鉴定意见的表述也非常简短:“……被鉴定人陈某某摔倒致右股骨胫骨折,洋河某医院选择右髋关节置换术可行,非过度医疗。”(26)江苏省宿迁市中级人民法院(2019)苏13民终3308号民事判决书。在朱某某诉通化市东昌区某医院一案中,鉴定意见为:“东昌某医院对苏某某治疗腔隙性脑梗塞存在联合用药为过度医疗引发脑出血,不及时转入外科治疗存在过错。”(27)吉林省通化市中级人民法院(2018)吉05民终490号民事判决书。在颜某某诉宁波某医院一案中,浙江省医学会鉴定意见为:“根据患者2017年8月9日入住医方时的主诉、查体以及影像学等检查,医方诊断‘右股骨颈骨折,右尺骨髁状突骨折?高血压病;四级智力障碍’正确,行‘右股骨头置换术’,有手术适应症,不存在过度医疗。”(28)浙江省宁波市中级人民法院(2019)浙02民终1911号民事判决书。丘某某诉鞍山某医院一案中,鉴定意见为:“医方在对患方行左足底恶性黑色素细胞瘤的诊疗过程中,诊断结论无过错,有明确手术指征,无过度医疗。”(29)辽宁省鞍山市中级人民法院(2019)辽03民终3443号判决书。上述判决书中鉴定意见均未说明鉴定依据。
三、过度医疗案件裁判法律困境的原因
过度医疗案件裁判分析表明, 现有司法实践对过度医疗审判的说理不充分。 如上文所述, 在针对过度医疗的内涵和外延等基础概念、 构成要件的认定问题, 法院要么含糊其辞, 要么过度依赖鉴定意见。 由于过度医疗问题大多数情况下都是与医疗损害赔偿纠纷交织, 故法院在裁判过程中, 疏于对过度医疗进行具体分析, 仅对医疗损害作整体分析, 以“过错”取代“过度医疗过错”, 导致过度医疗淹没在医疗损害赔偿责任中, 忽略过度医疗纠纷的特殊性。 事实亦是如此, 在258起案件中相关上诉率高达69%, 结果是过度医疗纠纷陷入诉讼拉锯战, 既无法救济当事人的合法权益, 也会给医疗机构和工作人员的正常工作带来困扰。 因此, 有必要深入分析过度医疗案件裁判中出现上述问题的原因, 以化解当事方之间矛盾。
(一)医疗技术的专业性与风险性
医疗工作的技术专业性和高风险性是导致医疗纠纷发生的直接原因,过度医疗亦是如此。医疗技术专业性最突出的就是技术的局限性,这一问题的克服需要长期医疗研究和实践积累,并非一蹴而就。医疗技术的风险性应从医疗风险本身进行认知,通常主要强调患者在就医过程中可能面临的不确定和不可测的不安全事件[10]。也可进一步细分为“人”(医疗人员、患者和家属)、机(医疗器械)、料(药品物品)、法(方案处方)和环(场所和管理)五个环节[11],其中每一个环节监管不严都会有风险发生。医疗风险与其他风险最大的不同在于,它可能会导致患者死亡和伤残,这与医疗目的背道而驰。不确定和不可测说明了这种不良事件的隐蔽性强和随机性大,而造成患者伤残甚至死亡又说明该事件的危害性严重。就医疗风险发生的原因来看,缺乏完全的信息知晓和有效的沟通是重要因素[12]。只有“患者和家属”充分知晓,才能真正理解医疗风险。医方对相关信息的披露和解释,使得信息完全透明化,进而改善医患关系信息不对称境况。因此,相对于医疗技术局限性,风险性更具主观性,可以进行有效防控和管理。可见,医疗技术专业性和风险性说明精准划分“过度”和“适度”的医疗界限是十分困难的。一是技术的局限可能会导致重复检查、诊断和治疗;二是医疗高风险性导致医方进行额外医疗行为以规避医疗纠纷[13]。
(二)医疗鉴定的二元格局
现阶段,我国医疗侵权纠纷鉴定分为医学会医疗鉴定和司法鉴定两种。前者的法律依据来自《医疗事故处理条例》第2条,后者的法律依据来自《医疗纠纷预防和处理条例》第35条。两者各有优劣,医学会医疗鉴定建立了数量庞大的医学专家数据库,以保证其公正性和同行审议的专业性[14]。2021年2月,中华医学会公布的《医学会医疗损害鉴定规则(试行)》第17条规定:“一般3工作日+特殊延长3工作日”将医学会医疗鉴定周期大幅缩短,最为关键的是第34条规定法院需要专家出庭作证的,鉴定专家应当出庭作证。这就解决了鉴定专家不出庭接受法院质询这一长久以来困扰各方的难题。然而,医学会医疗鉴定也容易出现“医医相护”和“专家不积极参与”的弊端。
反观司法鉴定,由于兼具医学专家和法学专家,司法鉴定既可以由法医进行医学鉴定,复杂疑难情况咨询临床医学专家,也可以借助法律专家对不同医疗纠纷案件诉由的区分,对参与度和过错原因提供专业化意见。2021年11月司法部颁布了《医疗损害司法鉴定指南》,其中最大的亮点是细化了鉴定程序流程,增加了质证程序,有利于听取各方意见,使鉴定结果更加公开透明[15]。不过,司法鉴定也有缺陷:一是相比临床专家,法医的医学知识无法完全满足高技术性的医疗损害纠纷;二是司法鉴定机构多为营利性机构,其逐利性影响其公正性;三是司法鉴定专家不出席法院质证过程,不利于法院作出正确判断[16]。
在《医学会医疗损害鉴定规则(试行)》和《医疗损害司法鉴定指南》颁布之后,医学会医疗鉴定更加偏向诉讼前各类调解服务,鉴定程序和规则仍有医疗事故技术鉴定的影子,而司法鉴定则在损害后果评估和因果关系分析方面充分满足法庭审理需要[17]。因此,在二元制格局下,如何兼顾两种鉴定模式的优点,构建新型的一元鉴定模式,从而避免重复鉴定和循环鉴定[18],减少司法资源浪费和降低诉讼成本,是亟待解决的关键问题。
(三)医患双方信息掌握程度不同
对于过度医疗问题的根源到底为何,学界有不同的看法。如监管缺位[19]、财政投入不足[20]、医方规避风险和患者不恰当要求[21]等,其中,医患之间信息沟通不畅是较为常见的原因,一方面是具有医疗刚性需求的患者对自己病情仅掌握不完全信息,另一方面是有限医疗资源的供给方(医疗机构)掌握主要信息,医患信息不对称加剧了医疗资源配置错位,进一步导致过度医疗[22]。如果将医患双方视为医疗活动中的供需双方,信息不对称将大大拉开双方地位,使供需双方拥有不同的影响力[23]。具言之,在医疗服务市场中,医方掌握患者疾病情况、治疗方式和治疗结果等重要信息,而患者既没有更准确的渠道可以了解这些信息,也没有必备的知识理解上述信息,无法准确判断治疗手段和治疗结果之间的因果关系,即一定的治疗方式是否可以达到某种预期的治疗结果。与其他服务消费不同,患者也无法与普通消费者一样从他人那里获得经验借鉴,缺乏可参考性,同时由于疾病的复杂性、个体差异性和治疗效果莫测,使得患者极易受到医方诱导需求,从而出现超出患者或疾病真实需求的检查和治疗。
除了信息不对称,还存在信息不充分的状况。随着患者健康知识、医疗保健和法律常识的增长和普及,患者相较于之前的“被动”地位,已经能够运用“知情同意权”保护自己的合法权益,因此信息不对称情况有所改善。但是,患者对疾病和医疗信息的掌握仍有可能不充分。例如,虽然医方向患者进行了治疗说明,告知医用材料有常规和高新、廉价和高价之分,患者有权进行自由选择,但实际上由于患者缺乏医学知识,即便“知情”但也只能选择复杂昂贵的诊疗手段,以求快速康复。而这种超出疾病实际需要或者违反诊疗规范的手段,却并未实现积极的治疗效果[24]。此时,医方看似已经向患者进行了情况说明,但并没有充分解释相关信息,是一种不全面“告知”,未能有效保护患者的知情同意权[25]。除此之外,类似病历资料也会出现不完全公开,使得患者或家属无法知晓疾病的全部信息。这种信息不充分还体现在医患之间脆弱的信任关系上,医方为减轻责任夸大病情对患者进行“大包围”式检查、治疗和用药[26],而患者虽心存疑虑,但为了后续治疗便利不愿意更换医生[27],最终医疗过程仍交由医生决定和处理。
(四)鉴定标准尚未统一
医疗损害鉴定意见中最为重要的一个内容就是鉴定意见的分析说明,它体现了鉴定人的专业素质。该说明一般包括医疗过错、损害后果与过错的因果关系和原因力大小判定。如前所述,258起案例中鉴定意见普遍缺乏对上述要素的解释和界定,或者含糊其辞将多个因素混为一谈。事实上,司法部自2010年起陆续颁布了《人体损伤程度鉴定标准》和《视觉功能障碍法医鉴定指南》等法医类司法鉴定技术规范,并且在2016年出台了《司法鉴定程序通则》,应该说,这些文件就是医疗损害司法鉴定依据的主要标准。但为何还会出现“有标准不依”的情况呢?一是这些技术规范本身之间也有矛盾冲突之处[28]10,对司法鉴定指导作用有限。二是现行二元制鉴定意味着这些技术规范并不会成为医学会医疗鉴定的标准。若医学会鉴定和司法鉴定对同一起过度医疗纠纷的意见不相同,不仅大大降低了鉴定意见的证明力,也对两个不同鉴定机构依据的标准产生挑战。
除了上述鉴定技术规范标准不一, 医疗损害鉴定本身也具有很大的主观性。 一是不同的鉴定机构有不同的偏好。 譬如, 医学会医疗鉴定侧重于判断医疗行为是否违反诊疗规范、 技术指引、 医保规范[29]和职业道德等要求, 是否给予了诚信、 合理的医疗服务。 而司法鉴定则集中在双方的权利义务上, 如医方是否已经尽到“注意义务”和是否已经履行“告知义务”, 包括患者所受损害结果程度判断, 如伤残或伤亡[30]。 二是医疗鉴定专家自身的性格、 习惯和思维方式。 由于鉴定专家大多依据各自知识和以往鉴定的经验, 导致医疗鉴定带有强烈个人色彩,随机性较强, 有可能严重挫伤医疗鉴定的客观性和科学性。
四、化解过度医疗案件裁判的法律困境的路径
通过对258起过度医疗案件的研究,发现在过度医疗纠纷审理中法院并未发挥“积极审判人”的角色。一方面,没有对现行法律进行新鲜且富有创造力的解释和突破,使得实践反哺理论的期待落空;另一方面,过度依赖司法鉴定。没有对过度医疗事实本身进行完整的法律解读和思考,使得“以鉴代审”的现象日趋严重。究其根本原因:一是医疗技术的专业性和高风险性,它迫使法院将大部分事实判断交由医疗损害鉴定,忽略了对过度医疗的法律认定,容易诱发“同案不同判”。二是二元制鉴定和鉴定标准不统一,极大影响了过度医疗纠纷鉴定的证明力,进而动摇案件裁判的权威性。三是医患双方信息掌握程度不同,长此以往会使脆弱的医患信任关系更加脆弱,不利于社会的稳定和我国医疗事业的发展。
(一)引入风险社会理论合理分配医疗风险
德国思想家乌尔里希·贝克(Urich Beck)提出的“风险社会”理念主要强调科技的两面性,即科技在推动生产力创造财富的同时也会带来不确定的“有害性”[31]48。这种风险是现代社会不可避免的现象,在医疗领域则集中体现为“医疗风险”。由此,“风险社会”视角下医疗风险包括了技术性、社会性、控制性和分配性等特征[32]。诸如医疗设备、药品和技术是医疗科技水平高低的重要指标,社会性强调的是医患关系紧张的普遍性,控制性说明此种医疗风险可以通过科学手段降低,分配性是指风险承担需合理化,任由一方完全承担并不现实。基于此,关于过度医疗的认定应从以下三方面入手。
第一,强调“临床综合评估”,将诊疗规范视为重要但非唯一标准。“临床诊疗”是诊疗规范的必备内容。这是因为诊疗规范首先指导的是医疗人员的一线诊疗活动,必须具有普适性和权威性。“临床诊疗”要求对不同专业的病种进行全面总结,对具体病案找出临床常规诊疗办法。其次,区分常规和非常规诊疗路径,可以帮助患者针对自己的病情进行预判,类似普通感冒进行CT或核磁共振明显属于不必要检查。在此基础上,尽量做到标准化医嘱和一致化检验单。最后,允许医生有一定的专业自主权。医学是经验积累和反复试验的结果,固守某一诊疗规范并不可取。总之,应对过度医疗进行临床综合评估,包括医疗机构服务质量等级、医疗人员道德风范、患者病情多样和个人体质差异等[33]。将诊疗规范作为评判的一般参考,由司法解释规定其他免责事由。
第二,明确“不必要检查”的具体情形。从法律条文适用来看,“不必要”一词太过宽泛和不确定。到底哪些属于“必要”,哪些属于“不必要”,患者和医方都有不同立场和看法,难以取得一致意见。字面解释“不必要”应包括两种:本不需要检查的却检查了;可用简单检查的却用了复杂昂贵检查[34]。因此,应由最高人民法院出台司法解释对“不必要”加以说明,或者厘清“必要”的范围。
第三,限定不必要治疗的范围,同时增加不必要护理。学界对过度医疗外延的争论,最主要是认为《民法典》第1227条仅规定“不必要检查”,外延太过狭窄,不符合实际诊疗活动。但由于过度医疗作为一种医疗侵权行为,责任认定适用过错原则。一旦发生纠纷,需要原告(患者)举证证明医方的过错。《医师法》第31条增加的“不必要治疗”,内容过于泛化,容易将其与其他医疗损害行为相混淆。建议把“不必要治疗”限定为“过度用药”。同理,过度护理针对的是患者机能康复,包括住院和使用复健设备等,增加过度护理既可以满足医疗实践,也符合患者维权诉求。
(二)建立一元医疗损害鉴定机制
出于对医学会医疗鉴定的不信任和晦涩难懂的专业术语解释,患者及其家属和法院并不倾向于求助该类鉴定,导致相对于司法鉴定,医学会医疗鉴定适用比例畸低[35]。而司法鉴定由于其科学性不足大大降低了其鉴定结果的可信度,重复鉴定在所难免[36]62。究其根本,二元制存在的历史根源是2003 年最高人民法院《关于参照〈医疗事故处理条例〉审理医疗纠纷民事案件的通知》第2条将医疗事故技术鉴定交由医学会鉴定,而将医疗过错司法鉴定由法院对外委托其他机构鉴定。2018年国务院颁布的《医疗纠纷预防与处理条例》第34条第1款(30)《医疗纠纷预防和处理条例》第34条第1款规定:“医疗纠纷人民调解委员会调解医疗纠纷,需要进行医疗损害鉴定以明确责任的,由医患双方共同委托医学会或者司法鉴定机构进行鉴定,也可以经医患双方同意,由医疗纠纷人民调解委员会委托鉴定。”依然维持了医学会和司法鉴定两种模式。
因此,为建立新型一元医疗损害鉴定机制,需要做以下努力。
第一,协调现行立法中法条冲突和矛盾之处,为统一医疗损害鉴定提供制度基础。关于这一点,最根本的是如何处理“医疗事故”和“医疗损害”两个概念。其实,《侵权责任法》第7章早已给出明确答案,一概称为“医疗损害”。《民法典》第1218条也规定了“医疗损害责任归责原则和责任承担主体”。可见,“医疗损害”是确定医疗纠纷的应有措辞。对于“医疗损害”而言,关键是确定“过错”和损害结果之间的因果关系,而这正是医疗鉴定的主要任务。因此,应及时废除《医疗事故处理条例》和相关司法解释,修订《医疗纠纷预防与处理条例》第34条第1款,将原先的“由医患双方共同委托医学会或者司法鉴定机构进行鉴定”修改为“由医患双方共同委托医疗损害鉴定机构进行鉴定”。
第二,建立“医法互动”医疗损害鉴定团队。由于鉴定意见无法达到百分百客观真实,鉴定人的个人背景、经历等都会影响对客观事实的认定[37]。因此,“人”的因素是鉴定意见中最为重要但也是最容易被忽视的。解决的思路是调动鉴定团队中医学和法学专家的积极性,在鉴定程序中各自发挥知识优势,尽力解决医学和法学之间就鉴定问题存在的矛盾和冲突[38]。例如,“N+2+1”鉴定人模式中,“N”是临床专家,2是法医,1是法律专家,这样的组合优势在于将医学和法学深度融合,既有经验丰富的临床医生,也有熟知医疗损害过错、后果和原因力的法医,辅之法律专家,可以进一步明确鉴定意见的医学原理和法律逻辑[39]。
第三,进一步完善医疗损害鉴定的程序和规则。从2016年司法部颁布的《司法鉴定程序通则》再到2021年新修订的《最高人民法院关于审理医疗损害责任纠纷案件适用法律若干问题的解释》,医疗损害鉴定大致流程包括鉴定材料质证、委托、受理、确定鉴定事项及鉴定条件(鉴定人资质、组成、程序、意见和期限)和实施鉴定签署意见。限于篇幅,这里只重点指出三点:一是当事人单方鉴定,可由其他当事人认可,避免浪费司法资源(31)《最高人民法院关于审理医疗损害责任纠纷案件适用法律若干问题的解释》第15条规定:“当事人自行委托鉴定人作出的医疗损害鉴定意见,其他当事人认可的,可予采信。”;二是通过材料预审和听证,提高鉴定受理量;三是出庭作证和质证,帮助法官认可和采信鉴定意见[40]。
(三)适用举证责任缓和制度减轻原告举证责任
过度医疗有其特殊性,医患双方对信息掌握程度不同,加之过度医疗行为的隐蔽性和“多因一果”的复杂诱因,在认定医方过错时完全由患者承担举证责任并不符合现实。虽然《最高人民法院关于审理医疗损害责任纠纷案件适用法律若干问题的解释》第4条第2款(32)《最高人民法院关于审理医疗损害责任纠纷案件适用法律若干问题的解释》第4条第2款规定:“患者无法提交医疗机构或者其医务人员有过错、诊疗行为与损害之间具有因果关系的证据,依法提出医疗损害鉴定申请的,人民法院应予准许。”规定了原告无法举证可以提出医疗损害鉴定,但是原告依然要提供真实、完整和充分的鉴定材料,如不符合要求,原告仍需更换或补充材料,由此可见,原告的举证责任并未减轻。为解决这一难题,应采用举证责任缓和制度,由患者就医方违反“诊疗规范”的可能性先进行举证,然后举证责任倒置,由医方对该种可能性举证否认。能够否认,则医方胜诉;反之,患者胜诉。按照举证责任缓和,由患者先进行初步的举证责任,既照顾了患者的相对弱势地位,又避免滥用诉权破坏正常诉讼程序[41]。
第一,举证缓和可以更好查明医方“过错”。“过错”是确定医疗机构和医疗人员是否存在主观因素的关键环节。在分析医方实施过度医疗的原因中,相当数量的文献指出医生为获取非法经济利益的动机以及其规避医疗诉讼风险的行为。问题在于,患者如何举证证明医生的获利动机,因为这涉及个人家庭财产财务等隐私信息,患者无法进行调查取证。对于规避医疗诉讼风险的证明就更加难以完成,对普通患者而言,其中的技术难度可想而知。若适用举证缓和,患者只需证明自己承担的不合理的诊疗费用,医方须对经济收益和分配以及规避风险还是常规诊疗进行说明。
第二,举证缓和可以相应降低医疗损害因果关系证明难度。按照过错责任原则,患者承担举证责任,即便患者可以提供真实、完整和充分的证据,但是对证据和损害后果之间的因果关系仍需加以证明。例如,在一起过度医疗司法案例中,法院认为甲医院在治疗患者蒋某胃窦腺癌时采用了不符合诊疗规范的高价化疗药物,属于过度用药,但这一行为与蒋某死亡并无因果关系。在无因果关系的前提下,过度用药的认定和诊疗费用只能与患者损失一并处理[42]。对于超出诊疗规范的用药,患者家属无法证明,因此,患者家属在初步提供了相应的病历资料后,应由医方对相关行为与损害后果之间的因果关系举证否认。
(四)明确医疗损害鉴定的基本原则
医疗损害鉴定是化解过度医疗纠纷的重要步骤,在案件裁判中往往起到决定性作用。因此,从提升鉴定质量角度看,需要采取灵活务实的态度探索过度医疗损害鉴定的基本原则。首先,鉴定意见的科学性来自鉴定专家的专业性。因此,建立多元化的鉴定专家库十分必要,包括完善专家诚信档案和动态考评专家业绩[43],提高鉴定人员的专业性。其次,制作鉴定意见应保证公开透明。只有清晰明确的论据,才能最大限度降低鉴定意见的主观性。最后,有效监督是保证过度医疗损害鉴定健康发展的重要保障。一是坚持同行评议,二是完善司法鉴定采信程序。
第一,科学性原则。确保鉴定意见的科学性是鉴定活动的首要原则。鉴定意见既要符合现代医学发展,又要体现对患者的人文关怀,在承认医学技术性和风险性的前提下对过度医疗的“度”作出较为精准的个案判断。为此,一是在鉴定意见书中表明鉴定所依据的规则,从而制约鉴定活动,降低鉴定人员自由裁量空间。二是需要反复检验鉴定方法,寻找必要的检测报告和数据记录。
第二,公平公开公正原则。公平公开公正原则是医疗损害鉴定的基础原则。就公正而言,“医法互动”的鉴定专家队伍可以弥补以往“医医相护”和“专业性不足”的遗憾。就公开而言,除当事人隐私和评议程序之外,鉴定全流程应尽量公开透明,同时加强鉴定过程中的辩论环节。就公平而言,重视鉴定人回避制度,避免有利害关系的鉴定人参与鉴定。在法庭审理过程中,鉴定人必须出庭作证,可以不限方式但积极配合法庭出庭作证是保证鉴定机构公共法律服务型的重要途径。
第三,双重监督原则。由于鉴定兼具“法学”和“医学”两大特色,使得鉴定意见的解读具有一定的门槛,这就可能造成鉴定专家以此为借口,敷衍了事,鉴定意见粗制滥造。为此,必须从内部加强同行评议,由医学专家对鉴定依据、鉴定事实和鉴定结论进行论证。同时,建议在出具鉴定意见前由医学同行进行复核,经确认无误再提交当事人和法庭。也可在鉴定意见存疑时,再次邀请医学同行复核,对鉴定意见中的关键问题进行确认。外部监督主要从司法鉴定采信程序入手,最大程度避免鉴定人员对过度医疗纠纷的“决定权”,保证法官的主导地位[44]。外部监督包括当事人质证、鉴定人出庭作证和专家辅助人异议,进一步约束鉴定活动。
五、结 语
过度医疗是医疗损害纠纷中最普遍但也是最复杂的类型,普遍性说明医患关系紧张的事实,复杂性解释了过度医疗案件鉴定难和审理难。然而,现行立法各有不足,《民法典》第1227条未明确“诊疗规范”和“不必要检查”的具体内容,导致判断过度医疗的标准较为模糊;《医师法》第31条“不必要治疗”涵盖过大,容易产生责任认定的混乱。同时,对过度医疗的案例调查也令人遗憾,法院审理较为谨慎保守,没有对法条作出大胆创新。因此,应在客观承认医疗技术专业性和风险性的前提下,在参照诊疗规范的基础上以“临床综合评估”认定过度医疗,在司法解释中划定“必要检查”和“不必要检查”之间的界限,并将“不必要治疗”限定为过度用药。基于信息不对称、原告(患者)无法充分举证的情况,宜采用举证缓和,以减轻原告的举证责任。为提高鉴定质量,化解鉴定二元制困局,从相关条例废除和修订入手,重组鉴定团队加强医法融合,完善鉴定程序,确立科学性、公平公正公开和双重监督原则,构建新型一元医疗损害鉴定机制。
