气管支气管异物15年病例回顾
2022-11-10宾翔陈峋刘静杨美玲戴晓丽姚东方李静雨谭颂华周永农光民钟小宁唐安洲
宾翔,陈峋,刘静,杨美玲,戴晓丽,姚东方,李静雨,谭颂华,周永,农光民,钟小宁,唐安洲
(广西医科大学第一附属医院 1.耳鼻咽喉头颈外科;2.儿科;3.呼吸内科,广西 南宁 530021)
气管、支气管异物是呼吸道危急重症之一,多发生于1~3岁儿童,男孩发病率高于女孩,偶见于成人[1],成人多发于意识精神障碍、咽反射障碍或进食吞咽障碍患者。快速准确的诊断和有效的手术治疗有望降低并发症和死亡的发生率[2-3]。其诊断主要依靠病史和胸部影像学检查,异物吸入史是诊断气管支气管异物的重要线索,也是患者能及早到医院就诊的直接原因[4]。目前报道的气管异物手术取出方式主要是硬质支气管镜和纤维支气管镜[5-7],根据病例特征选择正确的方法取出异物,可使患者更多获益。
本文回顾了近15年来我院收治的气管支气管异物病例资料,并总结分析了不同阶段、不同科别在诊治上的特点以及该类疾病诊治发展趋势,力求为临床医生提供参考和依据。
1 资料与方法
1.1 临床资料
本研究收集的是我院2005 年 1 月— 2019 年12 月收治的气管支气管异物患者。运用患者信息检索方法,以“气管异物”或“支气管异物”或“气管支气管异物”作为检索词,对我院近15年的相关病例进行检索,对检索出的气管支气管异物病例资料进行收集、回顾、整理和分析。
1.2 研究指标
本研究以每5年作为1个阶段,将所收集病例分为2005—2009年、2010—2014年、2015—2019年3个阶段,比较这3个5年阶段各指标的差异。主要比较的指标有:住院科别、性别、年龄、平均住院天数、术前检查方式、手术取出方式(纤维软镜和硬质支气管镜使用情况)、手术并发症、影像检查方法、影像检出率等。
1.3 统计学方法
2 结果
2.1 病例特征
本研究共收集了699例病例资料,男450例(64.4%),女249例(35.6%);年龄4个月至90岁,平均年龄10.83岁,中位年龄2.0岁。其中耳鼻咽喉头颈外科549例(78.5%),儿科70例(10%);呼吸内科65例(9.3%);其他科15例(2.1%),其中消化内科4例、心内科1例、重症监护室5例、肾内科1例、胸外科3例、妇科1例,此15例患者均为住院期间发生的气管异物,手术均为耳鼻咽喉头颈外科行硬性支气管镜取出或由呼吸科行纤维支气管镜取出。
2.2 术前检查方式和影像检出率
我院气管支气管异物患者术前检查方式包括有胸部X线、胸部CT、纤维支气管镜和硬质支气管镜。行胸部X线检查253例(36.2%),其中2005—2009年132例、2010—2014年112例、2015—2019年9例;行胸部CT检查(含或不含气管三维重建)404例(57.8%),其中2005—2009年25例、2010—2014年191例、2015—2019年188例;行纤维支气管镜检查16例(2.3%),其中2010—2014年1例,2015—2019年15例;行硬质支气管镜检查26例(3.7%),其中2005—2009年16例,2010—2014年10例。具体数据见图1。纤维支气管镜与硬质支气管镜的异物检出率为100%,胸部X线的异物检出率为71.1%(180/253),胸部CT的异物检出率为91.3%(369/404)。

图1 不同阶段术前检查方式所占比例
2.3 不同阶段各科室收治病例数和软硬镜使用情况
3个5年阶段中,耳鼻咽喉头颈外科收治患者数最多,儿科、呼吸内科收治病例数在后2个5年阶段中有增多趋势,至2019年,耳鼻咽喉头颈外科、儿科和呼吸科各科收治病例数基本相平,详见表1、图2。

图2 不同阶段各科室收治病例数情况 图3 不同阶段软硬镜使用情况
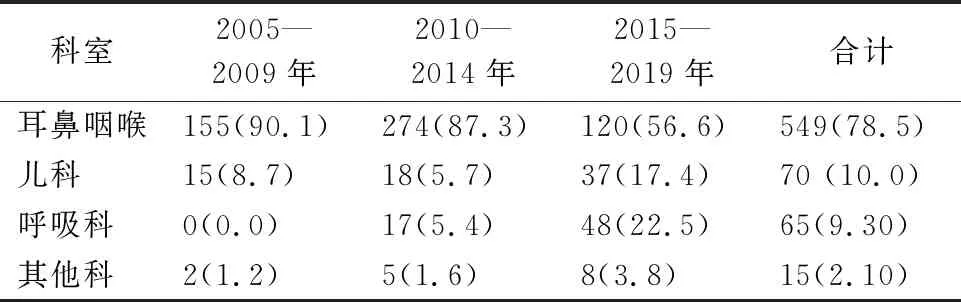
表1 不同阶段各科室收治病例统计 [例(%)]
手术取出异物的方式有纤维支气管镜和硬质支气管镜2种。其中2005—2009年、2010—2014年、2015—2019年3个阶段中,行硬质支气管镜异物取出手术的病例数分别为170例(98.8%)、289例(92.0%)和132例(62.0%),行纤维支气管镜异物取出手术的分别有2例(1.2%)、25例(8.0%)、81例(38.0%),详见表2、图3。从2012年开始到2019年,运用软镜行异物取出比例呈年增加趋势,见图3。

表2 不同阶段患者采用不同仪器统计 [例(%)]
2.4 不同科室异物类型比较
耳鼻咽喉头颈外科取出的异物种类中,数量前3的分别为花生173例(31.6%)、瓜子123例(22.4%)、骨头47例(8.6%);儿科取出异物主要为花生27例(38.6%)、瓜子10例(14.3%)、骨头9例(12.9%);呼吸内科取出异物主要为骨头32例(48.5%)、食糜10例(15.2%)、金属7例(10.6%);其他科取出异物主要有食糜7例(46.7%)和骨头3例(20.0%)。各科室不同异物所占比例详见图4。

图4 不同科室异物类型占比
2.5 不同阶段各科室平均住院天数比较
耳鼻咽喉头颈外科、儿科、呼吸科及其他科15年总的平均住院日分别为(3.68±3.191)、(6.89±4.627)、(11.00±6.866)d。因呼吸内科和其他科的例数较少且平均住院日接近,因此将其合并进行统计。对各个科室不同年份阶段的住院日进行统计结果如表3所示。近年来,各科室平均住院日有缩短趋势,总体上以耳鼻咽喉头颈外科住院天数最短(表3、图5)。
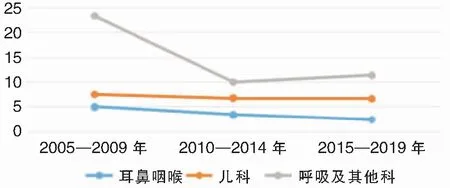
图5 不同阶段各科室平均住院日情况

表3 不同阶段各科室平均住院日比较
2.6 手术相关并发症发生率比较
手术相关并发症包括术中窒息缺氧、气胸、取出失败、异物残留、死亡、气管切开以及手术相关的肺炎、喉头水肿等。我院15年来收治的气管支气管异物病例中,无死亡病例。异物取出手术相关并发症发生率为3.4%(24/699),其中2005—2009年、2010—2014年、2015—2019年3个阶段发生手术相关并发症的例数分别为1、9例和14例;耳鼻咽喉头颈外科、儿科、呼吸科及其他科并发症发生率分别为1.8%(10/549)、8.6%(6/70)、10.9%(7/65)和7.4%(1/15);硬质支气管镜取出异物的并发症发生率为2.0%(12/591)、纤维支气管镜为11.1%(12/108)。详见表4。
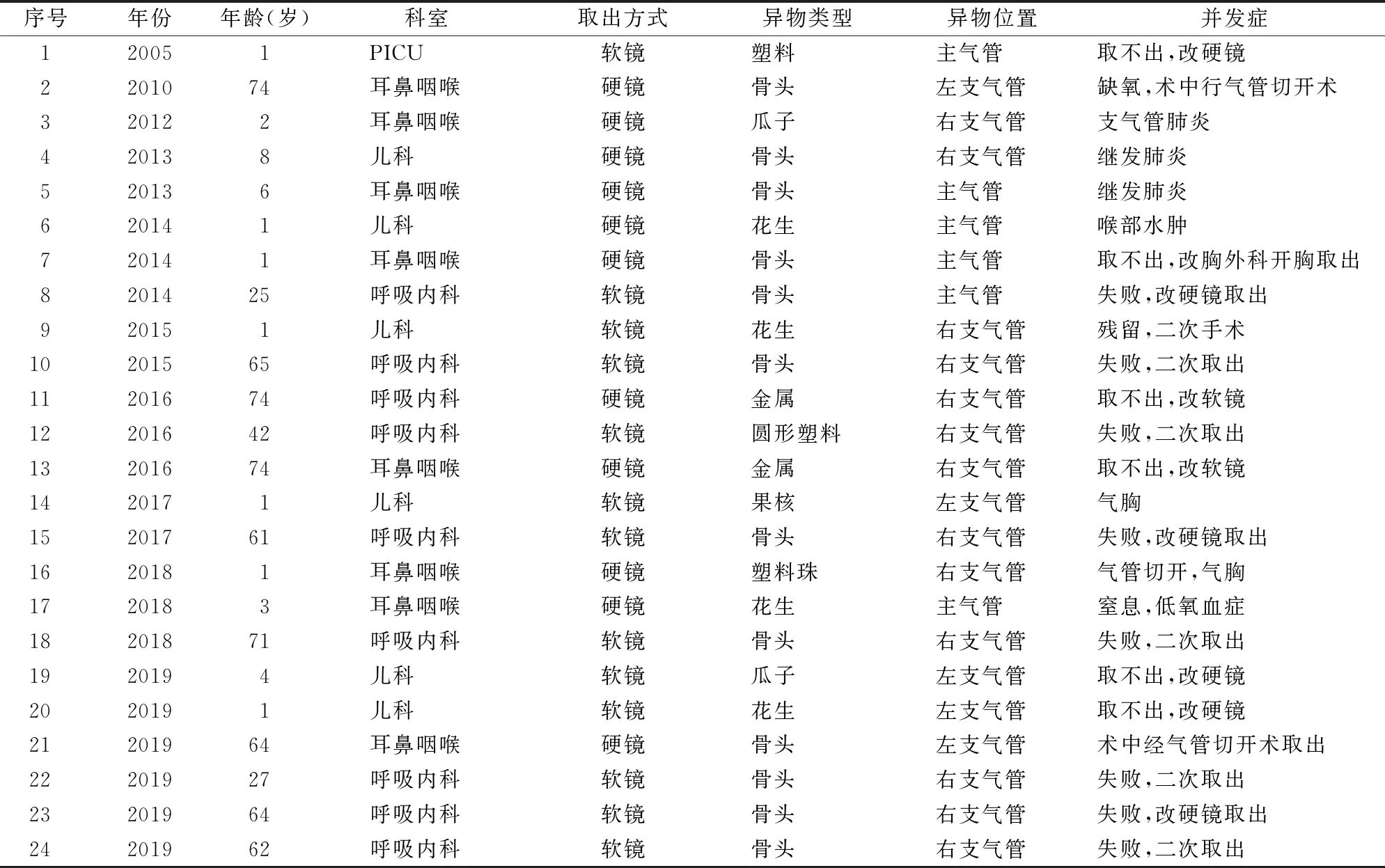
表4 发生手术相关并发症病例临床资料
3 讨论
本研究共收集了我院近15年来的699例气管支气管异物患者资料。常见的术前检查方式有胸部X线、胸部CT、纤维支气管镜和硬质支气管镜,气管镜检查是诊断气管支气管异物的金标准[8-9]。本文的统计结果也显示,纤维支气管镜与硬质支气管镜的异物检出率为100%,但由于气管镜具有创伤性,目前比较常见的诊断还是依靠影像学检查。我院胸部CT的异物检出率高达91.3%,这与目前文献报道的气管支气管异物影像检查准确率基本相符[10-11]。竺陈等[12]运用多层螺旋CT对72例气管支气管异物患者进行检查,与纤维支气管镜检查对比结果提示,CT扫描异物位置的准确率为91.7%。另外谢利生等[13]报道,疑似气管支气管异物患者行CT气道重建检查与支气管镜检查粗符合率为96.95%。本回顾研究中前期以胸部X片为主要检查方式,异物阳性检出率在70%左右,近年来,随着我院影像硬件条件发展,胸部CT逐渐运用于气管支气管异物的诊断,异物阳性检出率可达90%以上。虽然影像学检查有一定的射线辐射危害,但对于明确诊断、判断异物位置等有重要意义,可作为诊断气管支气管异物的一个重要手段。
目前国内外报道的气管支气管异物主要以耳鼻咽喉科收治为主[13-16],另有大部分收治于儿科和呼吸科[17-19]。我院15年来的气管支气管异物患者中,也是以耳鼻咽喉头颈外科收治为主。在各科患者年龄分布中,我们发现耳鼻咽喉头颈外科及儿科主要以收治3岁以下儿童为主,呼吸内科主要是以收治成人及老年患者为主。耳鼻咽喉头颈外科气管异物取出的主要工具是硬性支气管镜,儿科和呼吸科主要是运用纤维支气管镜取出异物。在后2个5年阶段中,儿科、呼吸内科收治病例数增多,特别是到了2019年,儿科、呼吸内科收治的气管支气管异物病例数已超过了全院总病例数的一半。这或与老龄化趋势导致老年患者增多有一定关系,此外,自2012年以来,我院儿科和呼吸科逐渐开展纤维支气管镜异物取出术,逐渐增加对气管异物患者的收治,故而在后2个5年阶段,耳鼻咽喉头颈外科收治的气管异物患者表现出减少趋势。
气管异物的种类多样,包括有机植物类、食物、骨头、金属、塑料等,其中以有机植物类多见[8-11]。本研究的异物中,也是以有机植物类(花生、瓜子、植物渣屑)所占比例最高,其中包括有一些具有广西特色的黄皮果、龙眼、荔枝果核以及中药药渣。在具体科室异物种类上,我们还是看到有差异。耳鼻咽喉头颈外科和儿科取出异物主要以花生、瓜子为主,呼吸内科和其他科则主要以骨头和食糜为主。结合不同科室收治患者年龄来看,我们发现耳鼻咽喉头颈外科以及儿科患者多为0~3岁的儿童,常常会在进食花生与瓜子过程中嬉笑哭闹,导致误吸;而呼吸内科及其他科的患者主要为老年人,且多为神志不清或者呼吸吞咽肌肉松弛、咽反射迟钝的老年人,多因误呛骨头、食糜或假牙脱落后误吸而造成气管支气管异物。日本有学者总结了老年人的气管支气管异物特点,得出肉类、面包、大米等食物类异物所占比例较高[20-21]。因此在预防气管支气管异物的发生上,应根据不同年龄、不同状态人群进行有针对性的预防。
在平均住院日方面,这15年来各科平均住院日以耳鼻咽喉头颈外科最短,呼吸科和其他科室最长。经分析,耳鼻咽喉头颈外科收治病例数最多,占全院的78.5%,手术并发症相对较少,且耳鼻咽喉属于外科,在患者处置上,主要以手术为主,术后复查无异物残留且无相关并发症后便可出院。而呼吸内科和其他科室患者,入院时多为其他诊断,比如呼吸内科以肺炎收治,或异物取出前就合并肺炎等其他问题,在内科治疗上所花费的时间相对较长,因而住院日也比较长。随着年份推移,各科住院日逐渐缩短,可见随着病例数的累积,气管支气管异物治疗经验也在逐渐增加,这也从另一方面反映出我院在运用纤维支气管镜行气管支气管异物取出技术上逐渐趋于成熟。
手术相关并发症包括术中窒息缺氧、气胸、死亡、异物未能取出或残留、需术中行气管切开、手术相关肺炎等[20-22]。本研究统计结果显示,后两个5年阶段的手术相关并发症发生率逐渐增高,这或与近年来儿科、呼吸内科逐渐开展纤维支气管镜异物取出技术有关。硬质支气管镜取出异物发生并发症率低于纤维支气管镜,各科室手术相关并发症发生率由高到低排序分别为呼吸科、儿科、其他科室、耳鼻咽喉头颈外科。综合以上结果,考虑并发症的发生或与不同科室、不同取出方式经验有关。有学者报道,在行气管异物取出手术时,手术医生的经验是有无术后异物残留的的一个重要因素,具有5年以上手术经验的医生和5年以下经验的医生术后异物残留率分别为1.92%和4.25%[15]。就目前数据来看,我院耳鼻咽喉头颈外科收治病例数最多,较早就已开展硬质支气管镜异物取出手术,已经积累了一定的手术经验,这与并发症发生率较低有一定关系。纤维支气管镜异物取出术为我院儿科和呼吸内科近10年内逐渐开展的技术,病例数有限,操作技巧还在逐步改进提高过程,这可能是其并发症发生率相对较高的原因之一。
对于气管支气管异物的取出,在实际临床操作中,软硬镜两种取出方式常常相互取长补短,相互转换;同样,在气管支气管异物的诊治过程中,也需要多学科相互配合相互协助。因此,不管是耳鼻咽喉头颈外科、儿科还是呼吸内科,也不管是软镜还是硬镜,都在气管支气管异物的诊治过程起到重要作用。对于以下一些特殊病例,建议行异物取出前先进行多学科会诊,制定更为周全的取出方案:①异物较大、光滑不易越过声门的异物,反复钳取有窒息风险(圆形塑料珠等);②异物较大且形状不规则,或有尖刺异物(骨头、金属假牙等);③异物位于肺内段细小支气管,支气管镜难以到达;④异物在体内存留时间较长,气管周围炎性肉芽包裹,支气管镜取出可能有气管出血或气管撕裂伤等风险者。
综上,对于常规的气管支气管异物,软镜或硬镜两种方式都可以比较有效地取出,纤维支气管镜取出异物无需全麻,可节约治疗费用,从经济角度考虑,可作为逐步推进的异物取出方式。但对于复杂病例,应由多个学科共同讨论制定出最优方案,在操作过程相互协作,以有效降低气管异物取出过程的风险。
