脓毒症合并急性肺损伤患儿Th1/Th2比值及细胞因子临床意义分析*
2022-11-10高刘炯李小磊宁文慧金志鹏
高刘炯,李小磊,宁文慧,苏 军,金志鹏
郑州大学附属儿童医院/河南省儿童医院/郑州儿童医院内科监护室,河南郑州 450018
脓毒症是指感染所致的全身性炎症反应综合征,随着病情的进展可并发多器官损伤及功能障碍,严重危及患者健康及生命[1-2],其中并发急性肺损伤是导致脓毒症患者死亡的重要原因[3]。寻找有效的评估脓毒症合并急性肺损伤病情及预后的指标具有重要的临床价值。既往研究显示,炎性反应平衡失调在脓毒症的发生及发展中起着重要作用[4]。CD4+辅助性T细胞(Th)在抗感染过程中具有重要意义,根据其分泌因子及功能不同可分为Th1细胞和Th2细胞两种,二者的平衡对维持机体正常的免疫应答具有重要作用[5]。有研究证实Th1/Th2比值及细胞因子水平变化与脓毒症患儿免疫功能状态也具有一定的相关性[6],但Th1/Th2比值及细胞因子水平在小儿脓毒症合并急性肺损伤中的研究鲜有报道。因此,本研究通过观察脓毒症合并急性肺损伤患儿血清中Th1/Th2比值及细胞因子水平变化,探索其对病情预测及预后评估的临床价值。
1 资料与方法
1.1一般资料 收集2017年6月至2020年6月河南省儿童医院收治的脓毒症合并急性肺损伤患儿56例(脓毒症急性肺损伤组)作为研究对象。纳入标准:(1)所有患儿均符合儿童脓毒症诊断标准和急性肺损伤诊断标准;(2)年龄2 d至14岁;(3)一般及病例资料完整。排除标准:(1)合并自身免疫系统疾病或严重免疫缺陷者;(2)既往有先天性心脏病或肾脏、肝脏及神经系统慢性疾病者;(3)近期服用免疫抑制剂者。依据中华医学会儿科学分会制定的小儿危重症评分(PCIS)标准将研究对象分为非危重组(n=26)、危重组(n=18)和极危重组(n=12);根据研究对象28 d内结局将脓毒症急性肺损伤组患儿分为存活组(n=45)和死亡组(n=11)。另选择同期未合并器官损伤的普通脓毒症患儿50例(普通脓毒症组)及健康儿童50例(对照组)作为对照。各组性别、年龄比较差异无统计学意义(P>0.05)。
1.2方法 患儿入院时采集其外周静脉血3 mL,分离血清和血细胞,采用酶联免疫吸附试验(ELISA)法测定血清中γ干扰素(IFN-γ)和白细胞介素-4(IL-4)水平,并计算IFN-γ/IL-4比值,使用IFN-γ/IL-4比值表示Th1/Th2细胞因子水平[7]。血细胞制成细胞悬液处理后加入荧光标记的细胞表面抗体CD3-APC、CD4+-FITC与细胞内因子抗体IL-4-FITC,IFN-γ-PE,上机采用流式细胞仪检测CD4+T细胞中IFN-γ+细胞(代表Th1)与IL-4+细胞(代表Th2)比例,计算Th1/Th2比值。
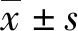
2 结 果
2.1各组患儿外周血Th1/Th2比值及其细胞因子水平比较 与对照组相比,普通脓毒症组及脓毒症急性肺损伤组患儿血清IFN-γ水平、IFN-γ/IL-4比值及Th1/Th2比值明显降低,IL-4水平明显升高,差异有统计学意义(P<0.05);与普通脓毒症组相比,脓毒症急性肺损伤组IFN-γ水平、IFN-γ/IL-4比值及Th1/Th2比值明显降低,IL-4水平明显升高,差异有统计学意义(P<0.05)。见表1。
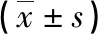
表1 各组患儿外周血Th1/Th2比值及其细胞因子水平比较
2.2不同程度危重组间外周血Th1/Th2比值及其细胞因子水平比较 极危重组IL-4水平、IFN-γ/IL-4比值及Th1/Th2比值明显高于非危重组和危重组,IFN-γ水平明显低于非危重组,差异均有统计学意义(P<0.05);而危重组与非危重组间IFN-γ和IL-4水平及IFN-γ/IL-4比值、Th1/Th2比值比较,差异无统计学意义(P>0.05)。见表2。
2.3不同结局组间外周血Th1/Th2比值及其细胞因子水平比较 死亡组IL-4水平明显高于存活组,IFN-γ/IL-4比值及Th1/Th2比值均低于存活组,差异有统计学意义(P<0.05),两组患儿IFN-γ水平比较差异无统计学意义(P>0.05)。见表3。
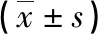
表2 不同危重组间外周血Th1/Th2比值及其细胞因子水平比较
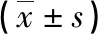
表3 不同预后组间外周血Th1/Th2比值及其细胞因子水平比较
2.4外周血Th1/Th2比值及其细胞因子水平对脓毒症合并急性肺损伤患儿预后的预测价值 采用ROC曲线分析Th1/Th2比值及其细胞因子水平对脓毒症合并急性肺损伤患儿28 d内预后的评估价值,结果显示,IFN-γ和IL-4水平及IFN-γ/IL-4比值、Th1/Th2比值的曲线下面积(AUC)分别为0.619、0.681、0.695、0.767。见图1、表4。
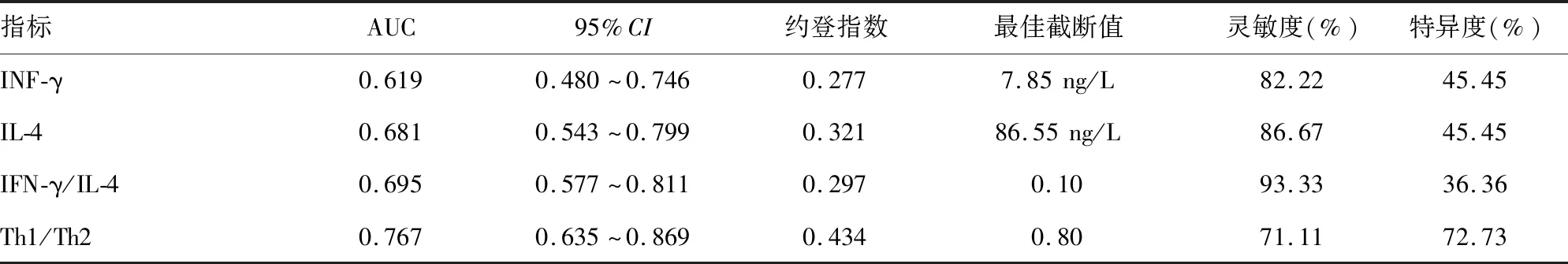
表4 外周血Th1/Th2比值及其细胞因子水平预测脓毒症合并急性肺损伤患儿预后的ROC曲线分析
3 讨 论
脓毒症是因严重创伤、感染、外科手术及烧伤等因素诱发,其合并急性肺损伤已成为危重症患者死亡的主要原因之一[8-9]。因此探索有效的脓毒症合并急性肺损伤严重程度及预后的特异性诊断指标,对降低其死亡风险具有一定临床价值。目前研究显示机体的失调性炎性反应所引起的免疫功能失调是脓毒症发病机制的主要原因[10]。Th1和Th2细胞是Th细胞的主要的两种亚群,在感染、自身免疫性疾病、肿瘤等诸多疾病中发挥着重要的作用[11]。在正常生理条件下 Th1与Th2细胞相互调节及制约以保持动态平衡,维持机体正常的免疫反应,而当机体发生感染、脓毒症等疾病时,Th1/Th2比值及细胞因子的平衡状态被打破[12-13]。本研究结果显示,普通脓毒症组及脓毒症急性肺损伤组患儿血清IFN-γ水平、IFN-γ/IL-4比值及Th1/Th2比值明显低于对照组,IL-4水平明显高于对照组,提示当机体发生脓毒症合并急性肺损伤时Th1/Th2细胞失衡,Th细胞主要向Th2方向漂移。这可能由于在脓毒症中,机体发生抗炎的同时也产生促炎反应,随着病情进一步的发展,炎症因子产生减少,Th1细胞功能受到抑制,细胞因子产生减少,而Th2细胞功能依然存在,抗炎细胞因子分泌增加,导致Th1向Th2细胞偏移,使患儿体内细胞免疫功能减弱,机体抗感染能力下降,对病原体的易感性增加,进而加快脓毒症病情的发展,导致急性肺损伤的发生。此外,有研究显示,Th1/Th2比值对疾病的严重程度具有重要影响[14]。相关研究显示当机发生严重感染及损伤时机体免疫功能发生严重紊乱,使Th1淋巴细胞凋亡增加,Th2淋巴细胞免疫反应增强,则加重疾病的进展[15]。本研究结果显示极危重症组IL-4水平、IFN-γ/IL-4比值及Th1/Th2比值明显低于非危重组和危重组,差异有统计学意义(P<0.05);极危重症组IFN-γ水平明显高于非危重组,提示Th1/Th2比值及其细胞因子水平可反映脓毒症合并急性肺损伤患儿的严重程度。这可能是由于随着病情加重细胞免疫功能严重抑制,机体主要启动Th2细胞抗炎为主的免疫反应,其Th1细胞因子向Th2漂移程度逐渐加大[16]。
此外,目前研究显示Th1/Th2比值及其细胞因子对脓毒症疾病的预后具有一定的影响,Th1/Th2比值升高则表示机体免疫功能较好,患者预后较佳,反之则预示预后较差[17]。相关研究显示通过干预Th2细胞水平,可扭转Th1/Th2比值细胞失衡状态,提高患者免疫功能,可改善脓毒症合并急性肺损伤患者病情的炎症程度及预后情况进而降低患者的死亡风险[18]。本研究结果中发现,死亡组IFN-γ水平、IFN-γ/IL-4比值及Th1/Th2比值均低于存活组,IL-4水平高于存活组,提示Th1/Th2比值及其细胞因子水平可反映脓毒症合并急性肺损伤患儿的预后情况。为了进一步研究Th1/Th2比值及其细胞因子水平对脓毒症合并急性肺损伤对预后的评估价值,本研究运用ROC曲线进行分析,结果显示,IFN-γ/IL-4比值及Th1/Th2比值预测结局的AUC分别为0.695及0.767,提示Th1/Th2比值及其细胞因子IFN-γ/IL-4比值可作为预测脓毒症合并急性肺损伤患儿预后的相关指标,具有一定的临床价值。
综上所述,外周血Th1/Th2比值及其细胞因子均随着脓毒症合并急性肺损伤患儿病情进展程度呈逐渐降低趋势,且均对预后评估有一定价值,可为临床诊疗决策提供参考。
