早期介入栓塞治疗颅内动脉瘤的效果及对患者神经功能和日常生活能力的影响
2022-11-05易田康罗国忠
伍 博,易田康,伍 业,罗国忠
(茂名市中医院神经外科,广东 茂名 525000)
颅内动脉瘤是颅内动脉管壁异常隆起形成的血管性包块,是造成蛛网膜下腔出血的首位病因,在情绪激动、便秘、天气变化等诱因情况下均可以导致血管壁破裂出血。保守治疗、手术治疗均是颅内动脉瘤的治疗方式,前者治疗后动脉瘤可能再次破裂;介入栓塞治疗具有创伤小的特点,同时其是沿着血管内走行,定位比较准确,因而该治疗方法已被广泛应用于临床各系统肿瘤及非肿瘤疾病的治疗[1]。根据手术时间可将栓塞时机划分为早期、晚期等,在介入栓塞手术中不同的手术时机的选择也存在着较大的争议。有研究认为,在介入栓塞术前将患者机体凝血功能调节至最佳的状态十分重要,因此晚期介入栓塞能有充分时间调节患者凝血功能,促进手术的顺利进行[2];也有其他研究认为,颅内动脉瘤患者病情波动较大,对于颅内动脉瘤破裂的时间难以掌握,因此早期介入栓塞治疗能够减少因动脉瘤出现破裂使患者立即处于颅内高压、昏迷等危急状态[3]。鉴于此,本研究旨在探讨早期与晚期介入栓塞治疗颅内动脉瘤患者后,其血清白细胞介素-10(IL-10)、肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)水平变化及神经功能损伤情况,现报道如下。
1 资料与方法
1.1 一般资料根据随机数字表法将茂名市中医院2020年6月至2021年6月收治的68例颅内动脉瘤患者分为两组,各34例。参照组患者中男性19例,女性15例;年龄37~66岁,平均(45.34±5.56)岁;动脉血管瘤发生部位:大脑中动脉瘤5例,前侧通路动脉血管瘤8例,后侧通路动脉血管瘤21例。观察组患者中男性18例,女性16例;年龄36~65岁,平均(45.28±3.21)岁;动脉血管瘤发生部位:大脑中动脉瘤有5例,前侧通路动脉血管瘤有9例,后侧通路动脉血管瘤20例。两组患者一般资料比较,差异无统计学意义(P>0.05),组间可比。纳入标准:经头颅CT及数字减影血管造影确诊,且与《颅内动脉瘤血管内介入治疗中国专家共识(2013)》[4]中的相关诊断标准符合者;具有颅内动脉瘤临床症状,具备手术治疗指征者;伴有动眼神经麻痹、视力减弱等神经压迫表现者等。排除标准:既往伴有脑梗死、心肌梗死等器质性疾病者;凝血功能异常及免疫功能低下者;继发性颅内良性肿瘤或者是恶性肿瘤者等。所有患者家属均知晓本研究内容并签署知情同意书,且院内医学伦理委员会批准此研究项目的实施。
1.2 手术方法患者在入院后要对其血压、颅内压进行监测,并进行降低颅内压、防治脑血管痉挛及防止再出血等常规治疗。参照组(发病72 h后)、观察组(发病72 h内)患者均实施血管内介入栓塞治疗。血管内介入栓塞术具体步骤:所有患者取仰卧位,并进行全身麻醉,在穿刺后的股动脉位置处放置6F动脉鞘,并去掉6F导引管的尾端二通开关,与Y阀、三通连接,在颈椎上段C2水平位置处放置导引导丝,放置后注射肝素,防止导管凝血,影响治疗效果;用数字减影血管造影对患者动脉瘤情况(位置、形态、大小、载瘤动脉、瘤颈宽度及分支血管关系)进行仔细观察。将Echelon-10微导管在微导丝引导下置入动脉瘤中部,使用弹簧圈固定填塞余留的动脉瘤,填塞至致密即可;当遇到宽颈动脉瘤者,先使用颅内专用支架来覆盖瘤颈,并透过支架孔在动脉瘤腔内部放入微导管,处理完之后使用弹簧圈固定填塞;同时保持载瘤动脉通畅,随后通过数字减影血管造影检查确认造影剂是否留滞在动脉瘤内,最后撤出导引导管与微导管,术后6 h进行拔鞘,穿刺点上方1 cm位置处对股动脉压迫15 min,确认停止出血后加压包扎弹簧圈填塞,随后把导管和动脉鞘进行移除,对穿刺点进行加压包扎或缝合血管。术后对于使用支架辅助弹簧圈栓塞的患者给予替罗非班治疗3 d(剂量随凝血功能指标进行调整);停用低分子量替罗非班后予以氯吡格雷75 mg/次和阿司匹林100 mg/次治疗,均为1次/d,持续用药3个月,然后复查未见明显颅内出血表现,没有动脉瘤复发以及血管狭窄等情况,可以停用抗凝药物。两组患者均术后定期随访3个月。
1.3 观察指标①参照《颅内动脉瘤血管内介入治疗中国专家共识(2013)》[4]中的判定标准评估疗效,显效:动脉瘤血管栓塞程度大于94%;有效:动脉瘤血管栓塞程度在80%~94%之间;无效:动脉瘤血管栓塞程度小于80%。总有效率=显效率+有效率。②患者术前、术后2周、1个月、3个月神经功能损伤程度均使用美国国立卫生研究院卒中量表(NIHSS)[5]评分进行评定,总分42分,分值与患者神经功能损伤情况呈正比。③采用Barthel指数(BI)评分[6]对患者术前、术后2周、1个月、3个月日常生活综合能力进行评定,总分100分,分值越高,日常生活综合能力越强。④术前、术后2周在患者空腹状态下,抽取3 mL静脉血,离心(3 000 r/min,离心半径为10 cm,时间为 10 min),取血清,血清IL-10、TNF-α、IL-6水平均使用酶联免疫吸附法进行检测。
1.4 统计学方法采用SPSS 22.0统计学软件分析数据,计数资料以[ 例(%)]表示,采用χ2检验;经K-S检验证实符合正态分布的计量资料以(±s)表示,采用t检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较观察组患者临床总有效率高于参照组,差异有统计学意义(P<0.05),见表1。
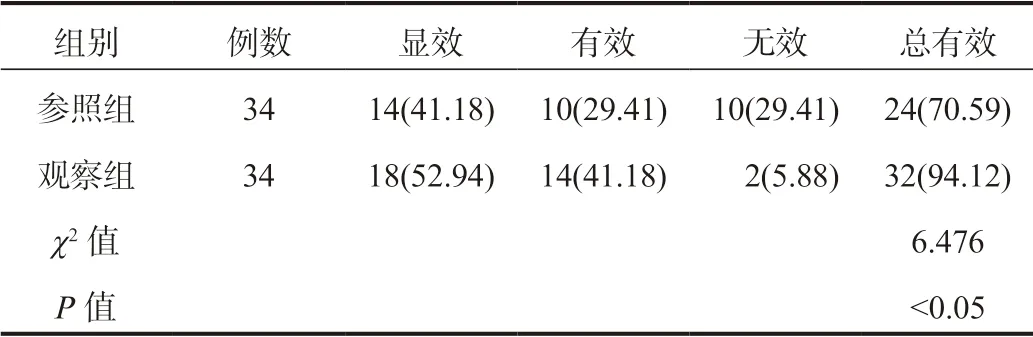
表1 两组患者临床疗效比较[ 例(%)]
2.2 两组患者神经功能损伤程度评分比较与术前比,术后2周、1个月、3个月两组患者神经功能损伤程度NIHSS评分均呈降低趋势,且观察组低于参照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者神经功能损伤程度评分比较(±s , 分)
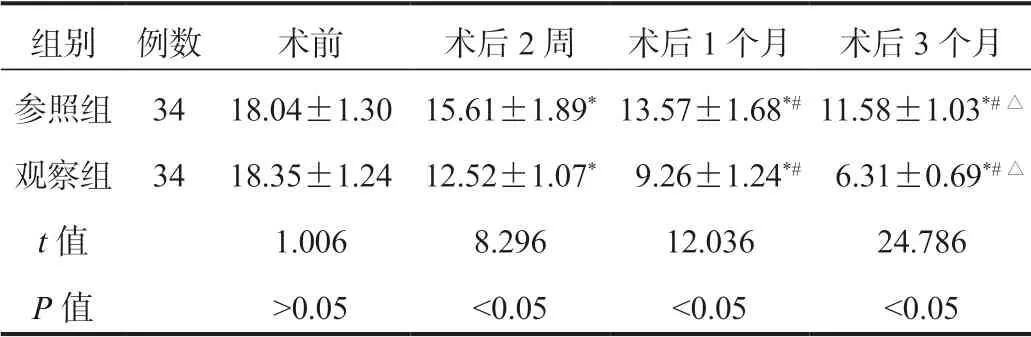
表2 两组患者神经功能损伤程度评分比较(±s , 分)
注:与术前比,*P<0.05;与术后2周比,#P<0.05;与术后1个月比,△P<0.05。
组别 例数 术前 术后2周 术后1个月 术后3个月参照组34 18.04±1.30 15.61±1.89*13.57±1.68*# 11.58±1.03*#△观察组34 18.35±1.24 12.52±1.07* 9.26±1.24*# 6.31±0.69*#△t值 1.006 8.296 12.036 24.786 P值 >0.05 <0.05 <0.05 <0.05
2.3 两组患者日常生活综合能力评分比较与术前比,术后2周、1个月、3个月两组患者日常生活综合能力BI评分均呈升高趋势,观察组高于参照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者日常生活综合能力评分比较(±s , 分)
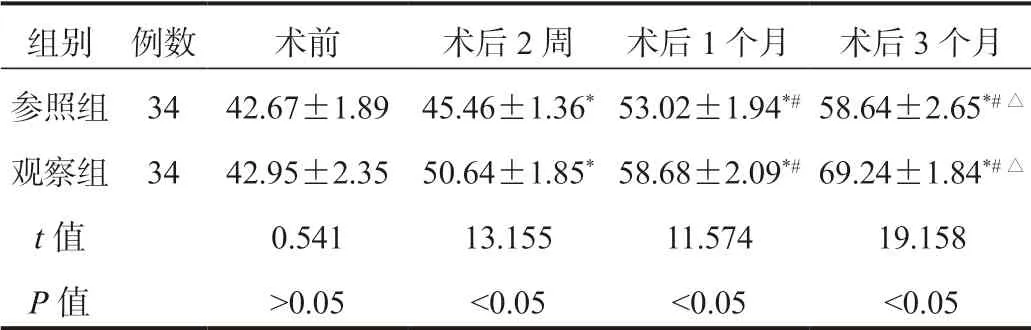
表3 两组患者日常生活综合能力评分比较(±s , 分)
注:与术前比,*P<0.05;与术后2周比,#P<0.05;与术后1个月比,△P<0.05。
组别 例数 术前 术后2周 术后1个月 术后3个月参照组34 42.67±1.89 45.46±1.36*53.02±1.94*# 58.64±2.65*#△观察组34 42.95±2.35 50.64±1.85*58.68±2.09*# 69.24±1.84*#△t值 0.541 13.155 11.574 19.158 P值 >0.05 <0.05 <0.05 <0.05
2.4 两组患者炎症因子水平比较较术前,术后2周两组患者血清TNF-α、IL-6水平均降低,观察组低于参照组,血清IL-10水平升高,观察组高于对照组,差异均有统计学意义(均P<0.05),见表4。
表4 两组患者炎症因子水平比较(±s , pg/mL)
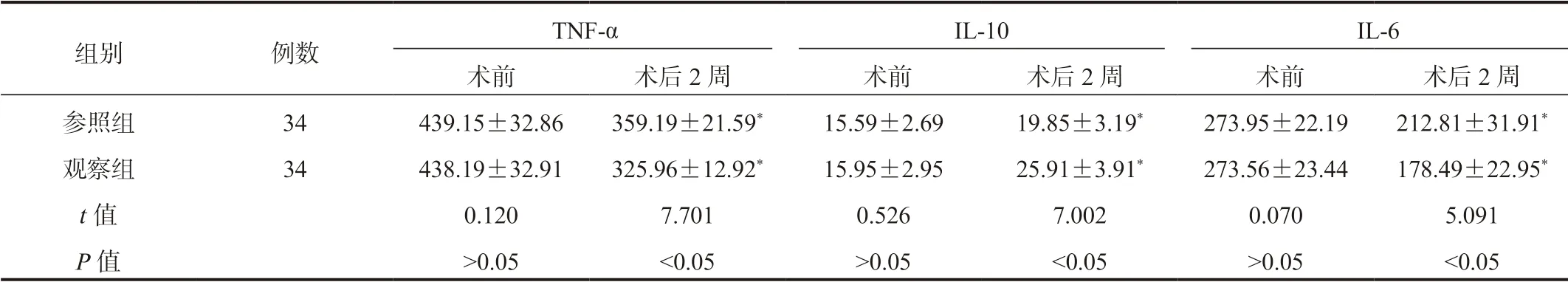
表4 两组患者炎症因子水平比较(±s , pg/mL)
注:与术前比,*P<0.05。TNF-α:肿瘤坏死因子-α;IL-10:白细胞介素-10;IL-6:白细胞介素-6。
组别 例数 TNF-α IL-10 IL-6术前 术后2周 术前 术后2周 术前 术后2周参照组 34 439.15±32.86 359.19±21.59* 15.59±2.69 19.85±3.19* 273.95±22.19 212.81±31.91*观察组 34 438.19±32.91 325.96±12.92* 15.95±2.95 25.91±3.91* 273.56±23.44 178.49±22.95*t值 0.120 7.701 0.526 7.002 0.070 5.091 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 讨论
针对颅内动脉瘤,传统开颅夹闭手术治疗虽然手术视野比较大,能够对患者颅内血肿、蛛网膜下腔积血有效清除,使颅内压水平降低,但手术创伤大且风险高,夹闭不全还可能导致动脉瘤破裂或瘤体残余,导致术中出血,影响术野,不利于手术操作,影响患者预后[7]。介入栓塞治疗主要是将动脉瘤置于血液循环内,手术过程不受脑积水、颅内压的影响,创伤较小,能够有效减轻手术造成的创伤,避免机械性损伤或刺激瘤囊周围组织及血管,提高术后恢复效果[8]。
本研究中,观察组患者日常生活综合能力BI评分、临床总有效率均高于参照组,神经功能损伤程度NIHSS评分低于参照组,提示早期介入栓塞治疗颅内动脉瘤患者疗效显著,可减轻神经功能的受损情况,增强患者日常生活能力。究其原因在于,脑动脉瘤起病急促,同时还是蛛网膜下腔出血的主要影响因素,因此越晚治疗,患者发生脑动脉瘤破裂出血、急性血栓事件等的风险就越高,进而会对患者的预后产生影响;而早期介入栓塞手术通过及早进行治疗,不仅降低了患者发生动脉瘤破裂的风险,同时使患者神经压迫情况尽早解除,利于神经功能的恢复,增强生活自理的能力[9];相关研究发现,在初期阶段,颅内动脉瘤患者脑血管痉挛症状较轻,介入手术中将微导管送至动脉瘤处受到的阻碍也小,对治疗效果影响也较小,故认为,早期介入栓塞治疗对动脉瘤栓塞闭合效果具有显著提升的作用,及早治疗还能减轻对脑组织的损伤[10]。
TNF-α可通过激活血管内巨噬细胞、内皮细胞而发挥作用,巨噬细胞能够对机体内炎症代谢产物的合成与分泌进行诱导,导致血管内炎症状态加剧,从而削弱血管壁结构,诱发颅内动脉瘤;IL-10作为抗炎因子,主要通过对炎症介质和趋化物质、中性粒细胞的生成进行抑制,减轻炎症反应对脑组织的刺激,从而抑制颅内动脉瘤的产生;IL-6是机体重要的炎症介质,可促进机体血管粥样硬化的进展,使血管平滑肌细胞快速凋亡,在介导颅内动脉瘤的形成和破裂中具有重要的作用[11]。本研究中,较参照组,治疗后观察组患者血清TNF-α、IL-6水平均降低,血清IL-10水平升高,提示早期介入栓塞治疗颅内动脉瘤患者,可有效调节患者机体内炎症因子的异常情况,减轻对脑组织的损伤,利于患者恢复。究其原因,晚期介入栓塞治疗时,由于离发病时间较久,机体内炎症反应较强烈,对机体的刺激较大,治疗难度大,治疗效果差;颅内动脉瘤患者越早接受治疗,脑组织损伤程度越轻,机体引起的炎症反应也越小[12];早期进行介入栓塞术治疗可以缩短机体遭受的有害刺激的时间,减少大量的高活性分子的产生,避免因高活性分子产生的严重炎症反应,使血管内皮细胞的稳定性长时间维持,对于抑制炎症因子产生具有重要意义[13]。
综上,早期介入栓塞治疗颅内动脉瘤患者疗效显著,可有效调节机体炎症指标紊乱情况,对患者神经功能损伤程度进行改善,使日常生活能力得以提高,利于病情恢复,值得临床推广应用。
