微创经皮锁定加压钢板内固定治疗四肢骨折患者的疗效观察
2022-11-05茆文龙李业海
茆文龙,李业海
(安徽医科大学附属巢湖医院骨科,安徽 合肥 238000)
四肢骨折是四肢处骨骼,由于跌倒、车祸或者高空坠落,导致骨连接中断的状况,该病以骨骼变形、关节活动受限为主要临床表现,对患者生活质量造成威胁。临床中主要是重建局部解剖,改善四肢关节功能,在实际处理的选择上,以手术治疗为主。传统针对四肢骨折采取的是切开复位经钢板固定手术方式,虽然技术成熟且操作简单,但对于机体创伤较大,可引起多种术后并发症,如切开感染、骨折恢复缓慢等,效果欠佳[1]。随着微创外科理念的推广普及,微创经皮锁定加压钢板内固定术也逐渐被应用于四肢骨折的治疗中,该手术方式的主要特点在于微创性,且术后恢复迅速;此外,该术式能够让骨折端得到弹性固定,一方面保持骨折端的稳定,另一方面刺激骨再生及骨愈合,取得良好效果[2-3]。本研究旨在探讨微创经皮锁定加压钢板内固定对四肢骨折患者术后疗效、疼痛及骨密度(BMD)、碱性磷酸酶(ALP)、总Ⅰ型胶原氨基端延长肽(TP Ⅰ NP)水平的影响,现报道如下。
1 资料与方法
1.1 一般资料按随机数字表法将安徽医科大学附属巢湖医院2019年1月至2022年2月收治的106例四肢骨折患者分为两组,各53例。传统组中男、女患者分别为33、20例;年龄19~65岁,平均(44.96±3.62)岁;致伤原因:交通事故22例,高空坠落21例,运动损伤10例。微创组中男、女患者分别为36、17例;年龄20~65岁,平均(45.18±3.56)岁;致伤原因:交通事故24例,高空坠落20例,运动损伤9例。两组患者一般资料对比,差异无统计学意义(P>0.05),可比。纳入标准:符合《临床诊疗指南:骨科分册》[4]中四肢骨折的相关标准者;经X线、CT检查确诊四肢骨折,有明显的骨折发病因素者;具备手术指征者;凝血功能正常者;具备良好的意识状态,精神正常者等。排除标准:重要器官损伤者;伴有四肢肿瘤疾病者;对手术治疗不耐受者等。研究经院内医学伦理委员会批准,患者均签署知情同意书。
1.2 手术方法传统组患者应用传统切开复位钢板内固定术式:依据骨折类型采取相应的麻醉方案,成功麻醉之后选择在骨折部位进行切开操作,逐层剥离皮肤及肌肉组织,应用C型臂辅助进行骨折的复位操作,钢板置入后拧紧螺钉,闭合切口予以逐层缝合处理,选择外包扎固定的方式,无菌操作。
微创组患者采取微创经皮锁定加压钢板内固定术式。进行手术操作前,应用石膏对骨折端进行外固定处理,或者可以进行常规牵引操作,通过牵引处理维持骨折在稳定状态,需注意预防组织损伤进一步加重。依据患者四肢骨折病情、骨折类型,可选择硬膜外或者全身麻醉方案,同时进行X线片的检查,根据健肢状况对患肢情况评价,观察患肢骨折,针对患肢长及旋转成角畸形进行矫正,矫正后予以骨折复位处理。骨折端在远/近的位置,作一2~3 cm长度切口,借助骨膜剥离子,神经下骨膜外分离软组织,构建隧道同时保留内部骨膜,骨折端闭合处理。经骨表面将钢板置入,在C型臂X线机下,辅助对钢板位置合理的处置,在骨折的远近端,均置入1枚螺钉。X线机下,确定骨折的复位情况,确保锁紧板正确定位,闭合切口,清洁手术切口,包扎固定。手术完成后,两组患者均予以24 h抗生素抗感染治疗,并指导患者进行适度康复训练,通过电话和门诊复查方式进行随访6个月。
1.3 观察指标①术后6个月评估骨折恢复优良率。优:骨折完全愈合,关节部位活动恢复到正常状态,无成角畸形,旋转<5°、短缩<5 mm;良:骨折基本愈合,关节的活动度基本正常但是存在偶尔疼痛,成角畸形<5°,5° ≤旋转≤10°,5 mm ≤短缩≤ 10 mm;差:骨折愈合不佳并且存在关节活动显著疼痛,成角畸形>5°,旋转>10°,短缩>10 mm[4]。优良率=(优+良)例数/总例数×100%。②术后1、3、7 d采取视觉模拟疼痛量表(VAS)[5]评价患者的疼痛程度,分值范围为0~10分,其中0分表示无痛,10分表示剧烈的疼痛。③术前、术后4周BMD及血清PTH、ALP水平,其中BMD应用X线测定,采集患者空腹静脉血5 mL,离心(3 000 r/min,10 min),取血清,用酶联免疫吸附法检测血清ALP、TP Ⅰ NP水平。④术前、术后6个月采用生活质量综合评定问卷(GQOLI-74)评估患者生活质量。GQOLI-74评分[6]包括躯体功能、心理功能、社会功能、物质生活4个维度,每个维度分值范围均为0~100分,分值与生活质量水平呈正相关。⑤比较两组患者术后并发症(切口感染、固定物脱落、骨延迟愈合、螺钉松动)发生情况。
1.4 统计学方法采用SPSS 22.0统计学软件分析,计数资料(骨折恢复优良率与并发症发生情况)以[ 例(%)]表示,采用χ2检验;计量资料(VAS 评分、GQOLI-74 评分、 BMD 及血清 ALP、TPⅠ NP 水平)均经S-W检验,符合正态分布且方差齐,以(±s)表示,相同时间点两组间比较行t检验,组内多时间点比较采用重复测量方差分析,两两比较采用SNK-q检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者骨折恢复优良率比较较传统组,微创组患者总优良率上升,但差异无统计学意义(P>0.05),见表1。
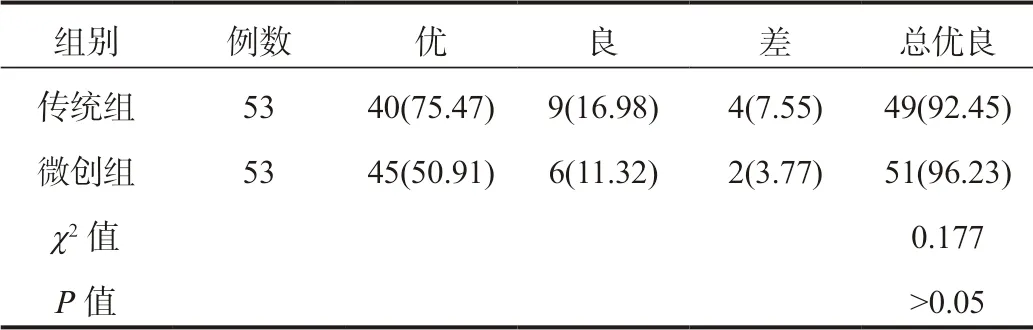
表1 两组患者骨折恢复优良率比较[ 例(%)]
2.2 两组患者VAS评分比较术后1~7 d两组患者VAS评分均呈降低趋势,且术后1~7 d微创组均显著低于传统组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者VAS评分比较(±s , 分)
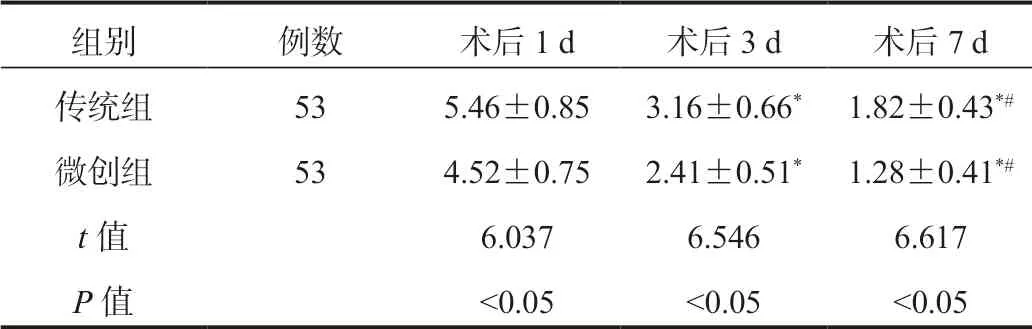
表2 两组患者VAS评分比较(±s , 分)
注:与术后1 d比,*P<0.05;与术后3 d比,#P<0.05。VAS:视觉模拟疼痛量表。
组别 例数 术后1 d 术后3 d 术后7 d传统组 53 5.46±0.85 3.16±0.66*1.82±0.43*#微创组 53 4.52±0.75 2.41±0.51*1.28±0.41*#t值 6.037 6.546 6.617 P值 <0.05 <0.05 <0.05
2.3 两组患者BMD及血清ALP、TP Ⅰ NP水平比较较术前,术后4周两组患者BMD、血清ALP水平均显著升高,微创组显著高于传统组;血清TP Ⅰ NP水平显著降低,微创组显著低于传统组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者BMD及血清ALP、TP Ⅰ NP水平比较(±s)
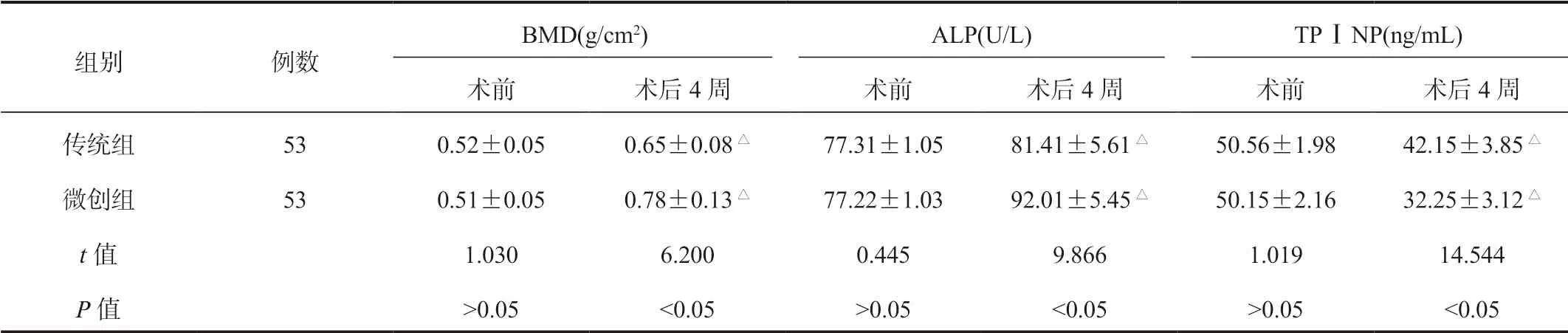
表3 两组患者BMD及血清ALP、TP Ⅰ NP水平比较(±s)
注:与术前比,△P<0.05。BMD:骨密度;ALP:碱性磷酸酶;TP Ⅰ NP:总Ⅰ型胶原氨基端延长肽。
组别 例数BMD(g/cm2) ALP(U/L) TP Ⅰ NP(ng/mL)术前 术后4周 术前 术后4周 术前 术后4周传统组 53 0.52±0.05 0.65±0.08△ 77.31±1.05 81.41±5.61△ 50.56±1.98 42.15±3.85△微创组 53 0.51±0.05 0.78±0.13△ 77.22±1.03 92.01±5.45△ 50.15±2.16 32.25±3.12△t值 1.030 6.200 0.445 9.866 1.019 14.544 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 两组患者GQOLI-74评分比较较术前,术后6个月两组患者GQOLI-74评分均显著升高,微创组显著高于传统组,差异均有统计学意义(均P<0.05),见表4。
表4 两组患者GQOLI-74评分比较(±s , 分)
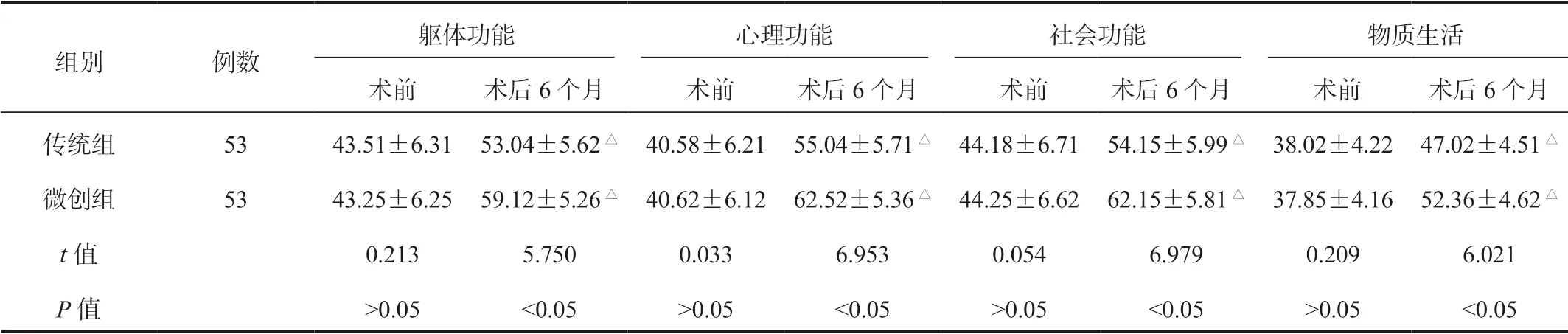
表4 两组患者GQOLI-74评分比较(±s , 分)
注:与术前比,△P<0.05。GQOLI-74:生活质量综合评定问卷。
组别 例数躯体功能 心理功能 社会功能 物质生活术前 术后6个月 术前 术后6个月 术前 术后6个月 术前 术后6个月传统组 53 43.51±6.31 53.04±5.62△40.58±6.21 55.04±5.71△44.18±6.71 54.15±5.99△38.02±4.22 47.02±4.51△微创组 53 43.25±6.25 59.12±5.26△40.62±6.12 62.52±5.36△44.25±6.62 62.15±5.81△37.85±4.16 52.36±4.62△t值 0.213 5.750 0.033 6.953 0.054 6.979 0.209 6.021 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.5 两组患者并发症发生情况比较传统组患者发生3例切口感染、4例固定物脱落、2例骨延迟愈合、1例螺钉松动,总发生率18.87%(10/53);微创组患者发生1例固定物脱落、1例骨延迟愈合,总发生率为3.77%(2/53)。微创组并发症总发生率显著低于传统组,差异有统计学意义(χ2=6.014,P<0.05)。
3 讨论
四肢骨折是因间接暴力或直接暴力作用所致骨折情况,其典型症状是骨骼畸形,部分可见骨折移位情况,需要采取合理的手术方式进行干预。常规的切开复位固定方式具有比较丰富的临床经验,手术治疗有一定的效果,但手术切口比较大,对于周围局部组织可造成一定创伤,延长患者的恢复时间,预后较差[7]。
近年来,临床中针对骨折治疗的研究进一步深入,针对骨折的手术也朝着微创的方向不断进展。微创经皮锁定加压钢板内固定术经软组织操作可降低损伤,能够增强患者骨折部位的稳定性,且不会影响患者骨折端附近正常血运,进而避免损伤患者软组织与局部滑膜,减轻疼痛,对促进骨折愈合具有显著作用[8];而传统切开复位钢板内固定术对患者创伤较大,创伤应激反应较为强烈,患者术后3 d仍多主诉疼痛严重,导致无法开展早期康复锻炼,延长卧床时间,不利于术后康复。本研究中,术后1~7 d两组患者VAS评分均呈降低趋势,且术后1~7 d微创组均显著低于传统组,提示微创经皮锁定加压钢板内固定手术能够减轻四肢骨折患者术后疼痛。
相关研究证实,BMD主要反映骨骼的质量强度,是预测骨折危险性的一个重要指标,其水平降低通常指骨强度降低,骨质钙离子丢失,增加骨折风险;ALP主要分布于细胞膜的结合转运蛋白,促进细胞成熟、钙化,其水平能够反映成骨细胞的分化水平,当ALP活性降低时,骨形成减弱,更易造成骨折;TP Ⅰ NP是骨转化过程中的代谢产物,能够反映四肢骨折患者Ⅰ型胶原合成速率,成骨细胞合成减少时,血清TP Ⅰ NP水平降低[9-10]。上述试验中,较传统组,术后4周微创组患者BMD、血清ALP水平均显著升高;血清TP Ⅰ NP水平显著降低,提示微创经皮锁定加压钢板内固定手术能够改善四肢骨折患者骨密度和骨代谢指标。分析原因是,传统切开复位钢板内固定术对患者创伤较大,手术切口较长,且主要采用机械力学固定,对骨折部位血运破坏较为严重,影响患者术后骨折部位的愈合;而微创经皮锁定加压钢板内固定手术的切口于骨折远端开放,建立软组织隧道于深筋膜层与滑膜中间,减少骨膜被损伤的风险,为骨折愈合提供良好的血供;同时,该术式固定方式符合生物学固定理念,固定更加稳定,可促进骨折恢复,改善相关骨代谢指标[11]。
此外,本研究中,较传统组,术后6个月微创组患者GQOLI-74评分显著升高,术后并发症总发生率显著降低,表明微创经皮锁定加压钢板内固定手术能够提高四肢骨折患者生活质量水平,减少并发症,安全性较高。究其原因,传统切开复位钢板内固定术中放置钢板时医源性损伤可能加剧骨折部位周围软组织的损伤,易导致骨折愈合不良,增加血肿与感染的风险;而微创经皮锁定加压钢板内固定属于比较全面且整体性高的一种手术方式,能够提升固定治疗的稳定性,同时降低骨折移位的风险,减轻术后疼痛,从而提高患者生活质量;此外,该术式能够尽可能避免对骨质血运的压迫和破坏,为骨折愈合创造有利条件,减少术后并发症[12-13]。
综上,采取微创经皮锁定加压钢板内固定治疗四肢骨折效果良好,内固定稳定且血运保留良好,利于术后骨折愈合,同时对减轻患者疼痛,骨密度、骨代谢的改善,以及生活质量的提高有显著作用,且安全性好,值得推广。
