双重任务训练对轻度认知障碍患者平衡功能的效果观察
2022-11-03刘莹卢雅丽陈霞蔡青
刘莹,卢雅丽,陈霞,蔡青
1.上海市第三康复医院护理部,上海 200436;2.上海市第三康复医院康复科,上海 200436;3.复旦大学附属华东医院护理部,上海 200040
轻度认知功能障碍(mild cognitive impairment,MCI)指介于正常衰老与轻度痴呆(AD)的过渡状态,临床表现为记忆力、注意力及其他认知功能进行性减退[1],可累及中枢系统,从而带来多种功能障碍,其中平衡功能障碍是最突出的症状之一[2]。据调查,65岁以上老年人MCI 患病率为10%~20%[3],每年约有60%~80%的老年MCI 患者发生失衡跌倒,发生率是认知功能完好老年人的2 倍以上[4-5]。老年人因平衡障碍失衡跌倒,进而容易导致伤残率增加、自理能力下降及甚至死亡率增高等严重后果,为患者家庭和社会造成沉重负担[6]。传统康复平衡训练仅针对单一任务下的肢体功能进行锻炼,训练效果不明显且患者难以坚持[7],而研究发现[8]双重任务训练对脑卒中、共济失调患者的平衡功能改善具有一定疗效,但由于训练需借助平衡训练仪等设备,不适宜在基层医疗机构及延续护理中推广使用。因此有必要为MCI 患者寻找一项简单易学、富含趣味性且不增加经济负担的平衡功能训练方式。本研究旨在形成适用于基层医疗机构的步行—认知双重任务康复护理训练方案对提升MCI 患者平衡、认知功能及步行能力的效果。现报道如下。
1 资料与方法
1.1 一般资料选取2020年12月—2021年8月在上海市第三康复医院MCI 患者为研究对象。本研究共纳入94 例MCI 患者,采用数字表法随机分为对照组46 例和观察组48 例。对照组平均年龄(68.3 ±6.6) 岁,其中男性34 例(73.91%)、女性12 例(26.09%)。观察组平均年龄(69.0 ±7.6)岁,其中男性35 例(72.92%)、女性13 例(27.08%)。2 组患者一般资料差异无统计学意义(P>0.05),具有可比性。
纳入标准: (1)年龄≥65 岁;(2)蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)评分:18~25 分;(3)Berg 平衡量表评分: 20~40 分;(4)能独立步行10 m;(5)能遵从口头指令;(6)无明显失语和视听障碍;(7)小学以上文化程度;(8)知情同意并自愿参与研究。
排除标准: (1)生命体征不稳定者;(2)合并不稳定的心血管及呼吸系统疾病;(3)有严重合并症(伴有视觉、听觉功能障碍者等);(4)双下肢严重痉挛或关节活动严重疼痛;(5)非本地患者无法随访者。
本研究经过上海市静安区市北医院伦理委员会审批(YL-20200421-03),患者均签署知情同意书。
1.2 方法
1.2.1 组建康复护理训练团队 由5 名国家级的康复专科护士、2 名康复医师、1 名康复治疗师所组成。实施干预前对5 名康复护士进行统一培训,并对干预方法进行考核,确保组间实施干预一致性。团队成员对患者的平衡能力、认知水平、步行能力等进行评估,并根据测评结果对患者实施干预训练,同时在训练过程中给予指导。由护士担任课题联络人,监督指导训练任务的正确实施,保障训练方案有效进行。
1.2.2 对照组 实施常规步行单任务训练指导:(1)热身训练:进行原地踏步60 s;(2)柔韧训练:颈部前俯后仰、左右侧屈各4 次;髋部左右旋转各4 次;双手托天运动4 次;双侧单腿下压伸展各10 s;(3)平衡训练:脚尖—脚跟站立60 s;双侧睁眼单腿站立各60 s;双侧闭眼单腿站立各60 s;脚尖—脚跟步行120 s;(4)肌力训练:坐位—站位—坐位运动各8 次;双侧髋关节外展各8 次;双侧膝关节屈伸各8 次;踮脚站立8 次;(5)整理运动:肢体交替伸展牵拉60 s[9]。步行训练时需由专人指导,配合呼吸调整,按照由易到难、由简至繁、循序渐进的原则进行。以上训练每周5 次,每次30 min,持续6 个月。
1.2.3 观察组 在对照组的基础上,实施步行—认知双重任务训练,即在患者进行步行训练的同时,接受多样的趣味性认知训练。趣味性认知训练如下:(1)注意力及计算力训练:倒数、连续加/减法计算、一位数相乘计算;(2)短时记忆训练:复述句子、背诵唐诗、复述词语(重复2 次,5 min 后回忆);(3)定向力训练:提问患者日期、时间、地点以及描述生活物品摆放的位置等。趣味认知训练项目可根据患者的个人情况及喜好进行选择或组合。以上训练每周5 次,每次30 min,持续6 个月。
1.2.4 干预过程 住院期间2 组患者均由康复专科护士进行一对一训练指导,在训练过程中观察患者的反应及胜任能力,并根据患者的反馈及时做好相应调整。此外增加家属参与性与陪同培训,住院期间掌握训练方法,为出院后的延续康复训练实施做好准备。出院后可参照训练视频,按频次实施训练,并由经过培训的家属主导完成。护士每2 周进行电话、微信、上门随访或指导患者来院康复护理门诊进行复诊,及时解决训练过程中所遇到的问题。
1.3 评价指标对2 组患者干预前后的2 周、1 个月、3 个月、6 个月的平衡功能、认知、步行能力及治疗依从性进行评定。(1)平衡功能:采用Berg 平衡量表(BergBalanceScale,BBS)进行评定[10],该表包含了14个项目,每个项目按分值0、1、2、3、4 予以计分,总分0~56 分,分值越高平衡能力越强。0~20 分表示平衡功能差,需坐轮椅;21~40 分表示有一定平衡能力,可在辅助下步行;41~56 分表示平衡功能良好,可独立步行。小于40 分提示有跌倒风险。(2)认知功能:采用蒙特利尔认知评估量表(Montreal Cognitive Assessment,MoCA)进行评估[11],该表包含了8 个大项,如果受教育年限≤12年则加1 分,最高分为30分。≥26 分属于正常;18~25 分轻度认知障碍;10~17 分中度认知障碍;<10 分重度认知障碍。(3)步行能力:采用计时—起立行走测试(timedupandgo,TUG)进行测评[12],患者坐在有扶手的靠背椅上,身体靠在椅背上,双手放在扶手上。如果使用助行用具,则将助行具握在手中。在离座椅3 m远的地面上贴一条黄色胶带。当评估人员发出“开始”指令,患者从靠背椅上站起。站稳后,按照平时走路的步态,向前走3 m,过黄色胶带后转身,然后走回到椅子前,再转身坐下,靠到椅背上。记录患者从开始到坐下所需的时间,共测试3 次,取平均值,单位为s。评分标准:<10 s,表示可自由活动;10~19 s 表示大部分可独立活动;20~29 s表示活动不稳定;>30 s,表示存在活动障碍。(4)治疗依从性:采用上海市第三康复医院自制随访表进行调查评定,包括按时服药、良好的生活方式、坚持康复训练、安全防范意识、定期复诊、良好的心理状态等6 个方面进行评定,能执行4项及以上即完全依从治疗,执行2~3 项即为一般依从,执行0~1 项即不依从。
1.4 统计学分析采取SPSS 22.0 软件对数据进行统计分析。符合正态分布的计量资料以均数± 标准差(±s)描述,采用独立样本t 检验比较组间差异;不符合正态分布的计量资料采用秩和检验。无序计数资料以例和百分率描述,组间比较采用χ2检验或Fisher 确切概率法检验;有序计数资料以例和百分率描述,组间比较采用秩和检验。检验标准为α=0.05,以P<0.05 为差异有统计学意义。
2 结果
2.1 2 组患者认知水平得分比较干预前,观察组与对照组认知水平MoCA 量表得分差异无统计学意义(P>0.05);干预后,对照组组内比较认知水平MoCA量表得分差异无统计学意义(P>0.05),观察组认知水平MoCA 量表得分均高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 2 组患者认知水平MoCA 量表得分比较(±s,分)

表1 2 组患者认知水平MoCA 量表得分比较(±s,分)
_组别_____________________________________________________________________________________________________________________________________________________干预前_干预1_月后_干预3_月后_干预6_月后_F_P对照组(n=46) 19.90 ±2.17 21.24 ±2.72 21.57 ±2.56 21.72 ±2.96 1.823 0.059观察组(n=48) 19.86 ±1.90 23.54 ±2.05 24.57 ±1.79 24.51 ±1.25 11.031 0.000 F 0.006 14.881 31.431 25.641 P 0.939 0.001 0.001 0.001
2.2 2 组患者平衡能力得分比较干预前,观察组与对照组平衡能力BBS 量表得分差异无统计学意义(P>0.05);干预后,对照组组内比较平衡能力BBS量表得分,差异无统计学意义(P>0.05),观察组平衡能力BBS 量表得分均高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 2 组患者平衡能力BBS 量表得分比较(±s,分)

表2 2 组患者平衡能力BBS 量表得分比较(±s,分)
_组别__________________________________________________________________________________________________________________________________________________干预前_干预1_个月后_干预3_个月后_干预6_个月后_F_P对照组(n=46) 31.38 ±6.94 32.65 ±6.82 34.97 ±8.79 34.72 ±8.54 1.260 0.207观察组(n=48) 31.06 ±7.03 36.48 ±6.43 38.86 ±6.15 42.57 ±5.77 4.951 0.000 F 1.313 5.325 4.317 19.063 P 0.256 0.024 0.042 0.001
2.3 2 组患者步行能力计时比较干预前,观察组与对照组步行能力TUG 测试计时差异无统计学意义(P>0.05);干预后,对照组步行能力TUG 测试计时时长逐渐降低,差异无统计学意义(P>0.05),观察组前后步行能力TUG 测试计时时长均显著低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 2 组患者步行能力TUG 测试计时比较(±s,s)
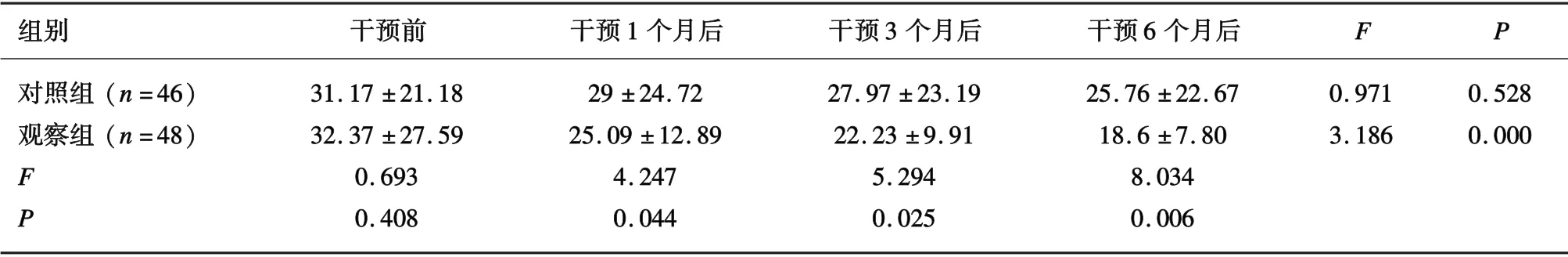
表3 2 组患者步行能力TUG 测试计时比较(±s,s)
_组别 干预前 干预1 个月后 干预3 个月后 干预6 个月后 F P对照组(n=46) 31.17 ±21.18 29 ±24.72 27.97 ±23.19 25.76 ±22.67 0.971 0.528观察组(n=48) 32.37 ±27.59 25.09 ±12.89 22.23 ±9.91 18.6 ±7.80 3.186 0.000 F 0.693 4.247 5.294 8.034 P 0.408 0.044 0.025 0.006
2.4 2 组患者治疗依从性比较观察组干预后治疗依从率为92.71%,其中完全依从41 例(85.42%)、一般依从7 例(14.48%)、不依从0 例(0.00%);对照组干预后治疗依从率为73.91%,其中完全依从24 例(52.17%)、一般依从20 例(43.48%)、不依从2 例(4.35%)。组间比较采用秩和检验,差异有统计学意义(P=0.000<0.001)。
3 讨论
日常生活中人们往往面对的都是双重或多重事件,而当两个任务同时进行时更容易引发跌倒[13],例如站在即将到站的公交汽车上接听电话;与同伴散步聊天等。双重任务训练指同时执行两项任务,通常是由一项运动或平衡任务和另一项运动或认知任务所组成[14],相较于单任务,更贴近生活状态。本研究显示,干预6个月后观察组患者在注意力、延时记忆方面优于对照组,对患者的执行功能有着积极的影响,这与朱玲玲[15]等的研究结果相一致。研究过程中,相较于计算及定向力的训练患者对短时记忆的训练方式更感兴趣,有较高的配合度,特别是完成后的成就感激发了患者主动参与的兴致,进一步提高患者的学习动力,从被动配合转换为主动训练,从而提升患者认知能力。
维持人体平衡需要身体感觉的正确输入、感觉信息在中枢神经系统下整合加工后下达准确的运动指令以及运动系统快速精准的做出反应,这3 个必要条件,任一环节出现异常均可导致患者身体失衡[16]。轻度认知障碍患者由于认知注意力功能进行性衰退,不能迅速感知身体信息的变化[17],更易引发失衡跌倒。本研究为减轻患者害怕跌倒的顾虑,设计以平衡训练为主的步行运动项目,在同时进行的认知训练时,嘱患者在“优先保持平衡”的前提下完成认知任务,使患者能够合理分配注意力资源,提高患者姿势控制的能力。本研究结果显示,观察组患者训练后的无支撑站立、转移、步速、及步行稳定性方面均优于对照组,说明双重任务训练可提升MCI 患者的平衡能力,降低跌倒发生的风险。
本研究在常规出院随访的基础上,对2 组患者均实施延续护理干预,即住院期间一对一指导,出院后定期随访,满足患者康复护理指导需求。同时设立微信群,鼓励患者及家属在群中分享训练成果,增加护患、患患之间的互动性,加强社会关系的认同感。研究结果显示,观察组的治疗依从性占比高于对照组,说明由于实施训练趣味性的增加,步行—认知双重训练较单任务训练更易坚持,能有效提高患者的配合度,强化护患密切交流,有利于提升患者治疗的依从性。
步行—认知双重任务训练能提升轻度认知障碍患者的注意力分配,提高姿势控制能力,改善患者的平衡功能,进一步加强治疗的依从性,为轻度认知障碍患者平衡能力的康复护理提供一种便捷、科学、适用于基层医疗机构的新方法,值得推广。由于研究的条件限制,趣味性认知训练选择的多样性仍不足,在今后的研究中可应用手机、平板电脑等电子设备,采用简易游戏如连连看、猜谜、简易拼图等,增加认知任务的多样性,加强训练难度,进一步观察双重任务训练对平衡功能的影响。
