经环甲间隙裸化甲状腺上极血管入路应用于甲状腺切除手术疗效研究
2022-11-01赵佳佳赵守然
赵佳佳,赵守然
(河南科技大学附属安阳市肿瘤医院外二科,河南 安阳 455000)
甲状腺结节属于甲状腺外科临床中发病率极高的疾病之一,临床相关统计表明,甲状腺结节临床发病率在7%左右,而疾病恶性占比在10%左右[1]。目前,临床主张为恶性甲状腺结节患者开展手术治疗,但由于病灶位置的特殊性及手术操作的侵入性,术后喉返神经受损、喉上神经受损及甲状旁腺功能减退等并发症极为常见,其中以喉返神经损伤最为常见,且术中喉返神经识别难度较小,通常具备丰富经验的甲状腺外科医生在实施手术过程中可熟练找出喉返神经,并且可避免手术操作损伤喉返神经,但甲状腺旁损伤及喉上神经损伤仍未获得足够的重视。有研究表明,甲状腺手术所致喉上神经受损发生率在50%左右,甲状旁腺受损发生率在3%左右[2]。因此,如何减少甚至规避甲状腺手术操作所致喉上神经受损、甲状旁腺功能受损情况,成为甲状腺外科临床医务人员的重点关注问题。临床有研究指出,不同甲状腺手术入路方式的喉上神经显露情况各不相同,根据患者的情况合理选用手术入路方式,可减小手术操作对喉上神经产生的影响及损伤,在保证手术效果和安全性方面具有重要意义[3]。本研究主要就经环甲间隙裸化甲状腺上极血管入路在甲状腺切除患者中的应用效果进行分析,现报道如下。
1 资料与方法
1.1资料
1.1.1一般资料 选取2020年2月至2021年7月在本院接受治疗的甲状腺切除患者80例作为研究对象,根据手术入路方式不同分为对照组和观察组,每组40例。对照组患者中男7例,女33例;年龄25~68岁,平均(44.89±3.12)岁;疾病分类:甲状腺腺癌13例,甲状腺腺瘤20例,结节性甲状腺肿7例;手术类型:全甲状腺切除11例,甲状腺腺叶切除和峡部切除29例。观察组患者中男5例,女35例;年龄31~70岁,平均(44.96±3.19)岁;疾病分类:甲状腺腺癌11例,甲状腺腺瘤18例,结节性甲状腺肿11例;手术类型:全甲状腺切除14例,甲状腺腺叶切除和峡部切除26例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.1.2纳入标准 (1)手术前影像学检查、实验室检验结果均明确指出存在甲状腺疾病者;(2)同手术指征相符者;(3)无甲状腺手术史者。患者及家属均签署知情同意书。本研究经医院医学伦理委员会批准。
1.1.3排除标准 (1)严重心血管疾病、脑血管疾病、凝血功能异常者;(2)近期接受过颈部放化疗治疗者;(3)甲状旁腺功能亢进者;(4)术前已经存在音调下降、声嘶等喉上神经功能障碍和喉返神经功能障碍表现者;(5)术前电子喉镜检查结果提示有声带麻痹或松弛等情况者。
1.2方法
1.2.1手术入路方法 对照组:经胸骨舌骨肌-胸骨甲状肌间隙入路为患者开展手术治疗。实施全身麻醉处理后,调整患者体位为仰卧颈部过伸位,实施消毒铺巾处理。患者左右双侧带状肌经颈白线处实施分开处理,将峡部充分显露,沿着甲状腺前外侧被膜实施游离处理,将带状肌向外牵拉,尽可能将环甲肌间隙显露。随后对胸骨舌骨肌、胸骨甲状肌间隙实施分离措施,将对应腺体肌肉分开,对胸骨舌骨肌实施向外牵拉处理,胸骨甲状肌则开展向内牵拉操作,对甲状腺上极同环甲肌之间存在的间隙实施分离处理,将甲状腺上动脉前支找出,并且于甲状腺上动脉前支周围寻找并且确定喉上神经外支。观察组:经环甲间隙裸化甲状腺上极血管入路实施手术操作。调整患者体位为仰卧颈过伸位,为满足患者对美观度的追求,选用低衣领式手术切口,于颈阔肌下实施皮瓣掀开处理,直至甲状软骨上缘位置,往下延伸至胸骨上切迹位置,沿着颈白线打开,对双侧舌下肌群实施分离处理,直至甲状腺外科被膜表面位置。将甲状腺充分暴露,对甲状腺中的静脉实施结扎处理,于甲状腺外侧缘实施游离处理,直至甲状腺上极外侧部位。对于甲状腺上极血管实施裸化处理,除了上极血管处理时需要携带甲状腺被膜外组织外,其余的处理均不携带。完成分离处理以后,于甲状腺上极粘贴小双极电凝,取4号丝线结扎于近心端位置,随后对经过血管离断处理的甲状腺上极开展镶嵌牵拉、向外牵拉和向内牵拉处理,紧贴被膜实施分离操作,直至喉上神经外侧为止,从喉返神经表面实施解剖处理,直至甲状腺上缘内侧位置,随后完成常规甲状腺手术操作。
1.2.2观察指标 观察并统计两组患者的术中喉上神经显露情况。(1)记录两组患者术中喉上神经寻找所用时间。(2)分析两组患者美容效果满意度情况,患者康复出院前,向其发放手术美容满意度调查问卷,由患者根据自身主观感受填写,满分100分,非常满意为85分及以上,满意为60~<85分,不满意为低于60分,美容效果满意度=非常满意率+满意率。(3)统计两组患者喉上神经功能及甲状腺旁腺相关并发症发生情况,包括呛咳、发音改变及手足麻木等。若患者术后出现饮水呛咳和发音改变的情况,但症状于术后3个月内完全消失,且电子喉镜检查结果提示声带可开展正常运动为损伤;术后3个月患者仍然存在饮水呛咳、发音改变等表现,且电子喉镜检查结果提示声带处于异常运动状态即可定性为永久性损伤。(4)患者出院后,为其进行为期1年的随访,统计其术后1年的疾病复发情况。(5)记录两组患者术后疼痛程度,于术后24 h应用数字模拟评分表评估,用0分表示无痛,用10分表示存在剧烈疼痛症状,且严重影响睡眠和情绪,由患者根据自身感受打分。
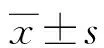
2 结 果
2.1两组术中喉上神经显露情况比较 观察组患者术中喉上神经显露率为87.50%,低于对照组的92.50%,但差异无统计学意义(P>0.05)。见表1。

表1 两组患者术中喉上神经显露情况比较
2.2两组患者术中喉上神经寻找所用时间及术后疼痛程度比较 观察组患者术中喉上神经寻找所用时间明显短于对照组,差异有统计学意义(P<0.05);两组患者术后疼痛评分比较,差异无统计学意义(P>0.05)。见表2。
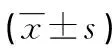
表2 两组患者术中喉上神经寻找所用时间、疼痛评分情况比较
2.3两组患者并发症发生情况比较 两组患者喉上神经功能及甲状腺旁腺相关并发症发生率比较,差异无统计学意义(P>0.05)。见表3。

表3 两组患者并发症发生情况比较
2.4两组患者美容效果满意度比较 观察组患者美容效果满意度明显高于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组患者美容效果满意度比较
2.5两组患者术后1年复发情况比较 经随访发现,观察组患者术后1年出现疾病复发4例,复发率为10.00%;对照组患者术后1年出现疾病复发10例,复发率为25.00%。观察组患者术后1年复发率明显低于对照组,差异有统计学意义(P<0.05)。
3 讨 论
甲状腺单侧完整切除或甲状腺双侧腺叶切除均为目前甲状腺外科临床中的常用术式,为保留甲状腺旁功能和血供,避免手术操作损伤喉上神经和喉返神经,手术医生不仅需要熟练掌握甲状腺解剖结构,还需结合患者的病情选择合适的手术入路方案[4]。
喉上神经损伤为甲状腺切除手术患者中极为常见的一种并发症,术中可通过区域保护法、肉眼识别法及神经监测法规避损伤[5]。区域保护即为结扎甲状腺上极血管时需紧贴被膜,避免喉上神经外支损伤[6-7];肉眼识别即为实施甲状腺上极血管结扎工作前,经肉眼对喉上神经外支进行识别,操作过程中注意加强保护措施[8];神经监测指的是术中借助神经监测仪器,对喉上神经外支进行定位、识别及保护[9-10]。本研究中,手术医生在进行甲状腺切除时应用区域保护法规避喉上神经受损情况。
经环甲间隙裸化甲状腺上极血管入路方法是发展于甲状腺精细化被膜解剖基础之上的一种入路方法,通过利用精细被膜解剖技术,对甲状腺上极实施处理操作时,同被膜解剖环甲间隙紧贴,经环甲间隙内,同被膜紧贴实施分离穿通处理,并且沿着该间隙对裸化甲状腺上动脉实施游离处理,在甲状腺上动静脉进入至甲状腺上极部位,实施甲状腺上动静脉切断结扎处理,将甲状腺上极向外牵拉并且翻转,使甲状腺上极背面充分暴露[11-12]。由于该入路方法仅对甲状腺被膜和上极血管实施相关手术处理,将环甲肌筋膜和环甲间隙疏松结缔组织保留,对喉上神经有良好的保护作用[13-14]。
本研究结果显示,观察组患者术中喉上神经寻找所用时间明显短于对照组,美容效果满意度明显高于对照组,术后1年复发率明显低于对照组,但组间并发症发生率相比无明显差异。说明甲状腺切除手术入路方式选用经环甲间隙裸化甲状腺上极血管入路,可帮助手术医生快速找出喉上神经,节省手术时间,美容效果理想。究其原因,应用低衣领式切口可提高切口的隐匿性,可满足患者对于自身形象美观度的需求;同时,环甲间隙解剖、翻转操作在精细化被膜解剖基础上进行,可避免术中出现误切甲状旁腺的情况,对上甲状腺实施原位保护处理,将甲状腺上极血管裸化处理,并且于血管进入甲状腺位置进行结扎,对甲状腺上动脉中分出的直至上甲状旁腺动脉进行极大限度地保留,避免上甲状腺旁血供受影响,保护旁腺功能,降低相关并发症发生风险,同时促进术后机体康复[15]。
总之,经环甲间隙裸化甲状腺上极血管入路在甲状腺切除患者中的应用效果显著,值得进一步推广应用。
