急诊重度患者住院转归的影响因素分析
2022-10-30齐蕊
齐蕊
(南阳市第一人民医院急诊重症监护室,河南 南阳 473000)
急症重度患者机体多数处于应激反应状态,通常病情危重、病情变化快、且需要依赖生命支持手段,否则可能因器官功能不全综合征随时具有生命危险[1]。相关调查显示,临床急诊重症患者在抢救过程中死亡率可达40%[2],而临床判别急诊危重病人主要由医师根据患者生命体征与发病症状确定,若患者就诊时临床症表现不重,但病情发生急速恶化,这种潜在重度患者易被临床忽视。近年,随着我国医疗技术水平的提高,部分急诊重症患者经抢救和良好护理后恢复良好,一定程度降低了急诊重症科住院患者死亡率,但总体死亡率仍处于较高水平,有效预测和评估患者病情转归,对改善患者预后具重要意义。
既往临床报道显示,急诊重症患者机体生化指标与其预后具有显著相关性[3],相关症状评分系统也可作为评估患者预后的重要工具。本研究将纳入在本院就诊的89 例急诊重度患者对其基线资料进行收集调查,分析影响急诊重度患者住院转归的独立危险因素,旨在为临床急诊重症评估提供一定依据。
1 资料与方法
1.1 一般资料
选取2019 年1 月至2021 年2 月本院接收的急诊重度患者89 例作为研究对象。纳入标准:有循环功能失代偿或心率大于150 次•min-1;存在呼吸窘迫,需呼吸机救治;格拉斯哥昏迷评分(Glasgow coma scale,GCS)小于7 分,24 h 内有新意识障碍出现;休克或收缩压小于90 mmHg;机体内环境紊乱;心肺复苏后继续治疗者;其他需紧急救治者。排除标准:患者入院前心跳停止;完成化验检查前死亡;临床资料不全者。
其中男女比例为46:43,年龄18~89 岁,平均年龄48.69±18.65 岁,病因:重症肺炎29 例、慢性阻塞性肺病19 例、心衰16 例、肺栓塞10例、哮喘10例、急性冠状动脉综合征5例。依据患者入院30 d 后结局分为死亡组(n=30)与生存组(n=59)。
1.2 方法
1.2.1 基线资料收集
记录收集患者的基线资料,包括年龄(岁)、性别(男/女)、BMI(kg•m-2)、机械通气时间(h),血液指标血糖(mmol•L-1)、C 反应蛋白(C-reactive protein,CRP)(mg•L-1)、乳 酸(Lactic acid,Lac)(mmol•L-1)、病情转归急性生理与慢性健康评分Ⅱ(Acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)(分)、GCS 评分(分)、以及生命指标评价简化急性生理学评分Ⅱ(Simplified acute physiology score-Ⅱ,SAPS Ⅱ)(分)、序贯器官衰竭评分(Sepsisrelated organ failure assessment,SOFA)(分)、急诊脓毒症死亡风险评分(Mortality in emergency department sepsis,MEDS)(分)。
1.2.2 血液相关指标检测
入院对患者行生命体征监测,并收集患者血液标本5 mL,以转速3000 r·min-1离心10 min(半径10 cm),取上层清液进行检测,用速率散射比浊法检测患者机体CRP水平,用血气分析仪(Avlomnitm,美国)检测其机体Lac 水平。
1.2.3 病情转归评价
应用APACHE Ⅱ与GCS 评分评估患者入院24h 病情转归。APACHE Ⅱ包括急性生理学、年龄、慢性健康状况3 部分,急性生理学部分共12项参数,每项评分0~4 分,年龄部分0~6 分,慢性健康状况部分0~5 分,总分0~71 分,评分高低与患者生理建康状况呈负相关性;GCS 有语言(0~4 分)、肢体(0~5 分)、睁眼(0~6 分)3 部分,轻、中、重度意识障碍评分分别13~15 分、9~12 分、3~8 分。
1.2.4 生命指标评价
采用SAPS Ⅱ、MEDS 及SOFA 评估患者入院24 h 生命指标。SAPS Ⅱ共包含17 项变量,总分0~163 分,分值高低与病情严重程度或预后呈正相关性;SOFA 包含循环、呼吸、肾脏、肝脏、凝血、神经6 项目,每个项目评分均为0~4 分,分值高低与器官衰竭情况呈正相关性;MEDS 包含9 个独立危险因素,死亡风险评分范围极低危、低危、中危、高危、极高危分别0~4 分、4~7 分、8~12 分、13~15 分、>15 分。
1.3 观察指标
1.3.1 基线资料比较
分析比较生存与死亡组临床基线资料。
1.3.2 病人转归相关危险因素分析
采用Logistic 回归分析病人转归相关危险因素。
1.3.3 相关因素预测病人转归能力分析
受试者特征曲线(Receiver operating characteristic curve,ROC)分析危险因素预测急诊重度患者死亡能力。
1.4 统计学方法
本研究采用统计学软件SPSS25.0 完成数据统计处理。计量资料呈正态分布、用均数±标准差()表示,组间比较采用t检验分析;计数资料用例数或百分比(n(%))表示,组间比较采用χ2检验分析;将P<0.05 作为显著性界限资料,提示有统计学意义
2 结果
2.1 临床一般资料比较
两组患者机械通气时间、血糖、CRP、Lac、APACHE Ⅱ评分、SAPS Ⅱ评分、SOFA 评分、MEDS 评分及GCS 评分比较具有显著差异(P<0.05),两组其他因子比较无明显差异(P>0.05),见表1。

表1 两组患者临床基线资料比较
2.2 Logistic 回归分析转归相关危险因素
将2.1 中有明显差异的9 个变量机械通气时间、血糖、CRP、Lac、APACHE Ⅱ评分、SAPSⅡ评分、SOFA 评分、MEDS 评分及GCS 评分纳入二元Logistic 回归分析,筛选标准α=0.05,以是否发生死亡为自变量。分析结果显示,Lac、GCS 评分、SAPS Ⅱ评分、APACHE Ⅱ评分、MEDS 评分为导致急诊重度患者死亡的影响因素(P<0.05),见表2。

表2 Logistic 回归分析转归相关危险因素
2.3 预测急诊重度患者死亡能力的ROC 曲线
将2.1 中差异有统计学意义的变量纳入ROC分析,结果显示,Lac、GCS 评分、SAPS Ⅱ评分、APACHE Ⅱ评分、MEDS 评分预测患者死亡的AUC 分 别 为 0.720(95%CI:0.594~0.847)、0.784(95%CI:0.677~0.890)、0.665(95%CI:0.506~0.824)、0.739(95%CI:0.632~0.846)、0.753(95%CI:0.637~0.868)(P<0.05),见图1和表3。

表3 各因素预测患者转归的ROC 特征比较
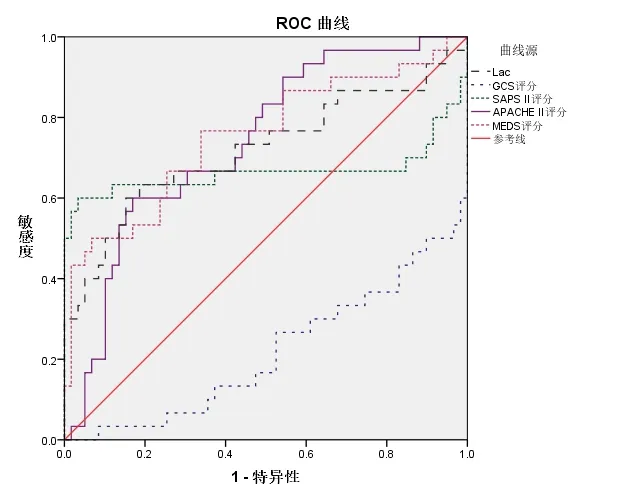
图1 各影响因素预测患者转归的ROC 曲线
3 讨论
急诊重症患者病情进展快,常出现预后不良情况,严重者可致死亡。因此,有效预测和评估患者病情转归,对改善患者预后具重要意义。本研究结果显示,生存组与死亡子两组机械通气时间、血糖、CRP、Lac、APACHE Ⅱ评分、SAPSⅡ评分、SOFA 评分、MEDS 评分及GCS 评分比较具显著差异,提示以上指标与急诊重症住院患者转归具一定联系。
研究认为机械通气情况是造成急诊重症患者死亡的重要因素,机械通气时间长者易引发呼吸机相关肺炎,会加重患者病情。但本研究多因素Logistic 回归分析结果中并未反映机械通气情况为导致急诊重症住院患者死亡的独立危险因素。本研究结果显示,生存组与死亡组的生物学相关指标存在显著差异,且Lac 预测患者病情转归的AUC 为0.720,具良好预测价值。
既往研究表明[4],急诊重症患者机体CRP 水平变化可反映组织损伤与感染情况,若患者处急性感染状态,CRP 将成倍增加,提高患者死亡风险。Lac 为反映组织供氧平衡的重要指标,为机体能量代谢的重要中间产物,在正常人群机体处于相对稳定状态。当患者机体组织出现缺氧和灌注不足时,会加强机体无氧糖酵解反应,导致Lac 水平明显提高,引发多脏器功能衰竭[5]。
相关研究表明[6],APACHE Ⅱ多应用于ICU住院患预后评估,可综合反映重症患者综合状况与病情严重程度。李慧珍[7]等研究报道,APACHE Ⅱ评分系统评估功能良好,当APACHEⅡ评分在20 分以上时,急诊重症患者死亡率明显增加。
同时其ROC曲线结果显示,APACHE Ⅱ评分预测重症监护室患者预后的特异度和敏感度分别达96.80%、84.20%。SAPS Ⅱ评分为APACHE Ⅱ评分的精简版,主要应用于内科急诊重症患者病情评估及死亡率预测,在临床急重症评估中与APACHE Ⅱ评分功能相似。MEDS 评分系统主要应用于急诊脓毒症患者死亡风险评估[8]。GCS 评分与APACHE Ⅱ评分呈负相关,GCS 评分越低提示患者病情越严重[9],以此说明各评分系统对患者预后具良好预测价值。
本研究Logistic 回归分析显示,GCS 评分、SAPS Ⅱ评分、APACHE Ⅱ评分、MEDS 评分为急诊重度患者预后不良的影响因素。ROC 曲线分析表明GCS 评分、SAPS Ⅱ评分、APACHE Ⅱ评分、MEDS 评分系统具良好预测价值,提示各评分系统可良好评估患者病情严重程度,为预测急诊重症患者转归的有效指标。
综上所述,Lac、GCS 评分、SAPS Ⅱ评分、APACHE Ⅱ评分及MEDS 评分为预测急诊重症患者转归的独立危险因素,可根据上述指标评估急诊重症患者病情进展及预后。
