个体化护理应用于上消化道出血患儿的效果及对护理质量的影响
2022-10-28王艳辉吴云张绍彩
王艳辉, 吴云, 张绍彩
(徐州市儿童医院 消化内科,江苏 徐州,221000)
上消化道出血是临床常见的急重症,是指屈氏韧带以上食管、胃以及十二指肠等病变引起的出血情况[1]。上消化道出血患儿主要表现为呕血和便血等症状,一旦发生,若未能及时进行有效治疗,则极易诱发失血性贫血和休克等并发症,严重时甚至可导致死亡[2]。目前,对于小儿上消化道出血的治疗原则为迅速稳定患儿生命体征、确定出血病灶及原因后进行对症治疗,早期积极规范治疗通常可取得良好效果[3]。但有研究[4]发现,小儿上消化道出血的治疗效果与护理干预、患儿心理等因素存在密切关联,因此,在上消化道出血患儿治疗期间实施科学护理的意义重大。个体化护理是一种创造性和个性化的护理模式,实施期间强调患儿的中心地位,可改善护理结局[5]。本研究对应用个体化护理的消化道出血患儿中进行效果评价,现将相关结果报告如下。
1 资料与方法
1.1 一般资料
经徐州市儿童医院医学伦理委员会审核批准,回顾性分析本院于2020年1月至2021年12月收治的80例上消化道出血患儿的临床资料。纳入标准:① 符合《现代消化道出血诊治指南》[6]中对上消化道出血的诊断标准;② 年龄<12岁;③ 临床病例资料完整、真实。排除标准:① 入院时已发生休克、窒息等并发症;② 合并恶性肿瘤、神经系统、血液系统或心血管系统等其他严重疾病;③ 存在器官功能障碍、凝血功能障碍等;④ 胃癌、门静脉高压等原因所致上消化道出血;⑤ 合并下消化道出血。将纳入对象按护理方法的不同分入对照组(41例)和观察组(39例),比较2组性别、年龄、出血到治疗时间、体重以及出血病因,差异均无统计学意义(P均>0.05),表明2组具有可比性,见表1。

表1 2组临床情况比较
1.2 方法
1.2.1 常规护理 对照组予以常规护理至患儿出院,随访1个月。当患儿到达医院时,及时给予心电监护、吸氧等措施,同时告知家属出血和治疗等相关知识。治疗期间,紧密配合医师展开各项操作,注意监测患儿的体征、面色以及肢体温度等变化,一旦发现异常,则须在第一时间向医师反馈并协助进行处理。待患儿病情恢复稳定,予以饮食、生活等方面的基础指导。当患儿能够出院时,结合其康复情况,详细向家属交代院外护理注意事项,重要事宜采用书面形式叮嘱,如用药情况和复诊时间等。
1.2.2 个体化护理 观察组运用个体化护理至患儿出院,随访1个月。① 急诊护理:上消化道出血患儿多为急诊入院,当患儿到达医院时,立即开通绿色通道,简化挂号和接诊等流程,使患儿尽快进入急诊室,协助其完成各项检查并尽快取得检查结果。迅速建立2条及以上静脉通路,为患儿补液、输血等提供良好保障,同时依据其躁动情况遵医嘱合理使用镇静剂,以防出血量增加。协助患儿取平卧位,将头偏向一侧,及时清除呼吸道的血液和分泌物,确保呼吸道时刻处于通畅状态。② 健康宣教:在急诊治疗期间,护理人员以温和的语气、通俗易懂的语言向家属普及上消化道出血的相关知识,使其充分了解上消化道出血的病因、症状表现以及治疗过程等,进而配合医护人员共同做好患儿的治疗和护理。③ 心理护理:若患儿具备交流沟通能力,护理人员以热情的态度主动与其交流沟通,疏导其不良心理状态;反之则通过抚触、播放动画片、玩游戏以及讲故事等方式对患儿进行安抚,分散其注意力,缓解其不良情绪。④ 症状护理:在患儿呕血后,护理人员及时协助其进行口腔清洁,以防发生感染,若血迹污染其衣物或床单等,则应尽快进行更换。同时详细记录液体出入量,密切观察患儿的血压、神志等情况,警惕发生休克。必要时进行中心静脉压测定,若低于正常范围则考虑血容量不足,积极补充血容量;若高于正常范围,则考虑液体量过多和心力衰竭,酌情减少补液量。⑤ 饮食护理:禁食时间到出血停止后24 h,在此期间,选择热量高、维生素含量丰富的营养液通过静脉输液方式补充营养,并注意维持患儿水电解质平衡状态。充分止血后,待患儿血压稳定、心率平稳、无恶心和呕吐等情况,先指导其进食高热量、高维生素的流质食物,如米汤、鸡蛋羹等,逐步向正常饮食过渡。⑥ 随访管理:当患儿出院时,及时写好护理小结,详细交代院外注意事项。每日通过公众号或微信等推送上消化道出血的相关知识,帮助家属掌握预防措施和护理技巧。每周进行1次电话随访,详细了解患儿的恢复情况,纠正其不良行为,帮助解决存在的问题。
1.3 观察指标
① 临床效果:显效为出血于24 h内停止,粪便隐血检查呈阴性;有效为出血于24~72 h停止,粪便隐血检查呈阴性;无效为不符合上述判定标准。总有效率=(显效+有效)例数/总例数×100%。② 病症改善情况:统计并记录止血时间、粪便隐血检查转阴时间、血红蛋白(Hb)恢复>110 g/L时间以及住院时间。③ 炎症因子水平:于入院时、出院时、出院后1个月,采集静脉血3 mL,采用酶联免疫吸附法测定白介素-6(IL-6)、白介素-8(IL-8)、肿瘤坏死因子-α(TNF-α)水平。④ 家属对护理质量的评价:于出院当日,采用自制的护理质量调查问卷进行评价,调查主体为家属,问卷内容包括护理态度、操作情况、护理技巧和疾病掌握情况,各项按 0~10分赋分,评分高表示护理质量高。
1.4 统计学方法
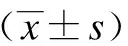
2 结果
2.1 临床效果比较
观察组的临床总有效率为94.87%,高于对照组的78.05%(P<0.05),见表2。

表2 2组临床效果比较 [例(%)]
2.2 病症改善情况
观察组的止血时间、粪便隐血检查转阴时间和Hb恢复>110 g/L时间均早于对照组,住院时间短于对照组(P均<0.05),见表3。

表3 2组病症改善情况比较
2.3 炎症因子水平比较
出院时和出院1个月后,2组的IL-6、IL-8和TNF-α水平均低于入院时(P均<0.05),且观察组均比同期对照组更低(P均<0.05),见表4。

表4 2组炎症因子水平比较
2.4 家属对护理质量的评价比较
观察组家属对护理态度、操作情况、护理技巧和疾病掌握情况的评分均高于对照组(P均<0.05),见表5。
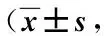
表5 2组家属对护理质量评价比较分)
3 讨论
上消化道出血具有发病突然、进展迅速以及病死率较高等特点,占全部消化道出血的60%~70%,近年来,其发生率呈现持续上升趋势。然而长期临床实践[7]表明,大部分上消化道出血患儿经积极、有效的治疗后,症状可获得缓解,不再出血。但是,因上消化道出血患儿出血的危险性比成人大,加之上消化道出血在发作时患儿会承受较大痛苦,极易产生恐惧和焦虑等负性情绪,出现抵触行为,不仅会影响治疗顺利实施,也会给康复带来阻碍[8]。
常规护理在临床护理中已应用多年,对护理工作起到了重要指导作用,但伴随医学模式的改革,该护理模式的缺陷、不足以及局限性愈加明显,已无法满足上消化道出血患儿的护理需求[9]。王英姿[10]的研究结果显示,在上消化出血急救中实施个体化系统护理,可有效提高临床有效率和护理满意率,缩短止血时间。本研究显示,观察组的临床总有效率比对照组更高,且止血时间、粪便隐血检查转阴时间、Hb恢复>110 g/L时间均早于对照组,住院时间短于对照组(P均<0.05)。该结果证实个体化护理用于上消化道出血患儿,可提升临床效果,加快恢复进程。上消化道出血患儿的情绪多不稳定,治疗配合度不佳,这在一定程度上可直接影响治疗的实施过程和效果。个体化护理强调患儿中心地位,通过为其提供系统、优质且具有个体化的护理服务,可有效减轻外界诸多因素对止血效果的不良影响,进而提高临床效果,为术后尽快恢复提供支持[11]。本研究显示,出院时、出院后1个月,观察组的IL-6、IL-8和 TNF-α 水平均比同期对照组更低(P均<0.05)。该结果表明个体化护理应用于上消化道出血患儿,能够更好地减轻机体炎症反应。炎症是上消化道出血的重要发病机制,其进展、改善等均与治疗是否及时和有效存在密切关联,予以上消化道出血患儿个体化护理,能够确保患儿获得全面且连续的护理服务,更好地辅助治疗,从而有效减轻患儿的炎症反应[12]。本研究还显示,观察组家属对护理态度、操作情况、护理技巧和疾病掌握情况的评分均高于对照组(P均<0.05)。该结果提示个体化护理用于上消化道出血患儿,有助于提高护理质量。主要得益于个体化护理是一种以人为本的护理干预模式,体现尊重人、理解人的护理理念,护理人员的主动性和积极性较高,实施护理期间能够真正满足患儿多元化的需求,有助于取得良好的护理效果[13]。
综上,在上消化道出血患儿中施以个体化护理,可显著提升临床效果,明显缩短病症改善时间,同时还能促进机体炎症反应消退,提高家属对护理质量的评价。因此,个体化护理可作为推荐干预模式在上消化道出血患儿中推广、施行。
