微创全瓷贴面在前牙缺损修复中的应用效果及美学效果观察
2022-10-21王丽琴黄玉婷
王丽琴,王 超,黄玉婷
(中国人民解放军联勤保障部队第九八八医院 口腔科,河南 郑州,450000)
前牙牙体缺损在口腔科较为常见,主要表现为牙体的正常生理解剖外形破坏及质地损伤,易出现牙周组织炎症,另由于前牙牙体缺损可致牙体咬合及邻牙关系发生变化,影响患者咀嚼及美观、发音等。随着人们生活水平逐步提高,除了对前牙功能性的需求外,对牙齿外形的要求也越来越多,故美学修复已成为口腔科治疗领域重点关注之一。近年来随着瓷材料及加工工艺水平的不断提高,全瓷贴面修复术因可最大程度保护牙体组织,减少牙体磨损且具有修复硬度高、不易破裂、术后并发症少等优势在临床广泛应用[1]。但相关研究表明[2],传统全瓷贴面修复术在牙基准备工作中,仍需磨除较多的牙体组织,存在釉质层损害风险,而釉质层的损耗直接关联修复体的使用时效,预后欠佳。而微创全瓷贴面主要采用最新粘合技术进行修复,将修复主体的厚度降低至3~5mm,在传统瓷贴面的基础上,进一步减低牙体的磨除量,相对传统全瓷贴面,微创全瓷贴面具有材料强调高,颜色光泽逼真,脱落少,牙龈适配度高等特点。研究报道[3-4],微创全瓷贴面修复技术在不磨除或更少磨除基牙的情况下,即不制备基牙而直接制作贴面,可保存更多的牙体组织,发挥临床美学诸多优势。鉴于此,为探讨微创全瓷贴面在前牙缺损修复中的应用效果及美学效果,本研究将传统全瓷贴面与微创全瓷贴面进行比较,观察其临床效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2020年1月至2021年6月我院收治的前牙缺损修复患者80例,根据随机数字表法分为两组,微创组和传统组,各40例。其中,微创组男18例,女22例;年龄18~52岁,平均(33.58±5.76)岁;上牙28颗,下牙22颗;修复原因:牙间隙过大11例,畸形过小牙8例,牙釉质发育不良9例,前牙切角缺损12例。传统组男17例,女23例;年龄18~50岁,平均(33.69±5.82)岁;上牙26颗,下牙22颗;修复原因:牙间隙过大13例,畸形过小牙7例,牙釉质发育不良6例,前牙切角缺损14例。两组上述一般资料比较,差异无统计学差异(P>0.05),具有可比性。另外本研究符合《赫尔辛基宣言原则》及伦理要求下进行。
1.2 纳入及排除标准
纳入标准:①符合《口腔科学》[5]中关于前牙缺损的诊断标准,且覆牙合 覆盖正常,牙齿咬合无紊乱,牙齿无松动者;②年龄≥18岁,牙周健康者;③前牙缺损范围不大,且未累及牙髓,牙髓的活性无异常;④牙片显示无根尖阴影及牙槽骨吸收。
排除标准:①牙冠形态不良或有大面积树脂填充;②牙体的龋牙受损至牙髓、牙周出血、牙体颜色重度变色;③有重度夜间磨牙、咬合关系异常;④合并心、肾等重要脏器功能不全、全身免疫性疾病;⑤不能配合随者。
1.3 方 法
1.3.1 传统全瓷修复术 治疗前X 线辅助检查,了解患者基牙牙髓活动情况。①牙基准备工作。彻低清理牙体表面牙垢,制作修复体间隙,并对需修复的牙体表面进行打磨,打磨厚度要求:患牙舌面、牙齿唇面均磨除1.5mm,牙齿断端为2.5mm,舌侧和唇面制备颈缘肩台宽1mm,呈直角肩台至患牙牙龈下0.5mm,之后使用金刚砂精修。②印模。硅橡胶进行二次印模,完成印模后取模,静置24h。③制作模型,取模后制备模型,完成后让患者试戴,并根据患者牙齿实际情况进行调整,包括对其颜色、大小进行更正。④修复体粘接,固定使用树脂粘合剂,注意边缘密合度是否良好。
1.3.2 微创全瓷贴面术 术前辅助检查了解患者基牙牙髓活动状况。①牙体准备,磨除厚度要求:患牙唇面0.5mm,颈部牙体0.3mm,唇面颈缘至牙龈0.5mm 处,牙切端0.5mm,肩台宽0.5mm 呈直角,将釉质的凹凸处均匀磨除,边缘抛光,与邻牙接触较紧处行金刚砂精修分离。观察牙面、牙颈颜色,根据患者牙齿实际情况进行调整。②修复体制备,使用烧结法根据患者状况及前牙形态制作瓷贴片。③试戴,注意修复体的贴面形态、大小应与患牙匹配。④粘接,试戴合适后,氢氟酸(5%)酸蚀贴面组织面25s,洗后吹干,将全能处理剂放置在修复体内1min,在吹干后涂Helibngd使树脂均匀扩散。正磷酸(37%)酸蚀牙釉质60s,使用树脂粘合剂粘接修复体,注意粘合剂颜色的匹配度,去除多余粘固剂,取压线分离邻牙面,边缘抛光处理,期间根据患牙状况调整。
1.4 观察指标
①修复成功率。两组于修复半年后及修复1年后进行复查或采用微信视频等形式进行随访,由同一组医师评定,观察两组修复牙齿外观无残缺,无裂缝,牙齿吻合度高,无炎症、严重萎缩,咀嚼功能无异常,无断裂、松动,即为修复成功。
②美学修复效果。6个月后参照采用改良的美国公共卫生服务评价体系相关内容进行评测两组美学效果[6],包括外形美观、颜色匹配、牙面质地、边缘适应性能力,4项观察内容均分为A~C级,具体标准为:A级:外形美观方面完全达到美学修复效果,即外形美观,突出度轻微过突,接触点紧;颜色匹配上合适,无明显颜色改变;牙面质地,表面光滑;边缘适应性能力,针探未查出间隙。B级:外形美观方面,外形突出度不足、外形略差,接触点松;颜色匹配上透明度轻度降低;牙面质地表面粗糙,存在弹坑样缺损;边缘适应性能力,针探检测有间隙,牙本质及基质材料未见暴露。C级:外形美观方面,牙本质暴露,无邻接触点,存在缺陷;颜色匹配上显示明显变暗;牙面质地显示表面不光滑;边缘适应性能力,针探或肉眼可见间隙,已暴露牙本质或基质材料,但无活动。
③新骨轮廓、骨密度(BMD)、牙槽骨垂直吸收量比较。修复6个月后,复查锥形束CT,其中新骨轮廓评分:缺牙区、缺牙邻牙、缺牙对侧同名牙之间比较,轮廓协调较好记2分,轮廓略低平,凹陷不明显且无需骨组织增量记1分,轮廓明显凹陷记0分。BMD:依据Zarb分类评价法[7],骨密度I~Ⅱ级2分,骨密度 Ⅲ级1分,骨密度Ⅳ级0分。牙槽骨垂直吸收量:治疗前与治疗半年后,利用Planmeca Dimaxis Pro测量软件,通过平行投照根尖片和曲面断层片,测量牙槽嵴高度,记录治疗前与治疗半年后患牙区牙槽嵴顶与近远中邻牙牙尖连线的测量值,治疗后半年与治疗前的差值即牙槽嵴垂直向骨吸收量。
④并发症。6个月期间对两组修复体损伤、脱落、颜色异常、牙龈肿胀、继发龋齿、色素沉着等进行统计,对比并发症发生率。
⑤满意度,随访1年,在复查时采用视觉模拟评分法(VAS)调查患者满意度[8],包括牙体外形着色、牙体缺陷畸形、牙间隙、咀嚼功能4项内容,每项评分0~10分,计算平均值,平均值在0~3分为不满意,4~6分基本满意,7~10分满意。总满意率=基本满意率满意率。
1.5 统计学处理
应用软件SPSS22.0,计量资料以“均数±标准差”(±s)表示,组间比较中符合正态分布且方差齐,行t检验,若方差不齐则行校正t检验。组内则行配对t检验,若不符合正态性分布则行秩和检验。计数资料以“率”(%)表示,行χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组修复成功率比较
修复6个月后,两组修复成功率比较,微创组修复成功率为98.00%明显高于传统组83.33%,差异有统计学意义(P<0.05);修复12个月后,微创组修复成功率为92.0%明显高于传统组72.92%,两组差异有统计学意义(P<0.05)。见表1。
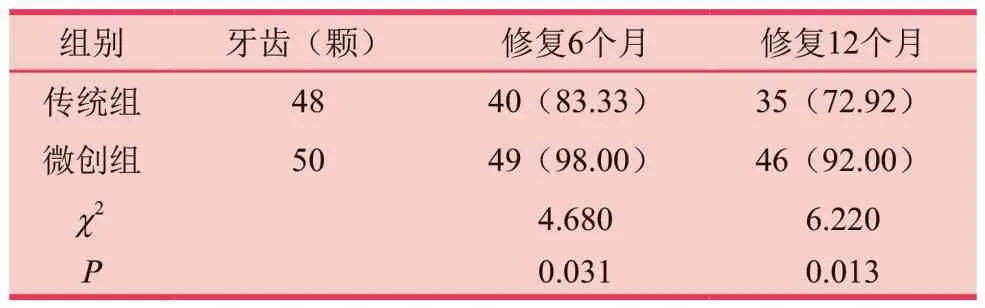
表1 两组修复成功率 [n(%)]
2.2 两组美学修复效果比较
修复6个月后,微创组外形美观、颜色匹配、牙面质地、边缘适应性能力的美学效果A级率高于传统组,B~C级率低于传统组,差异具有统计学意义(P<0.05)。见表2。
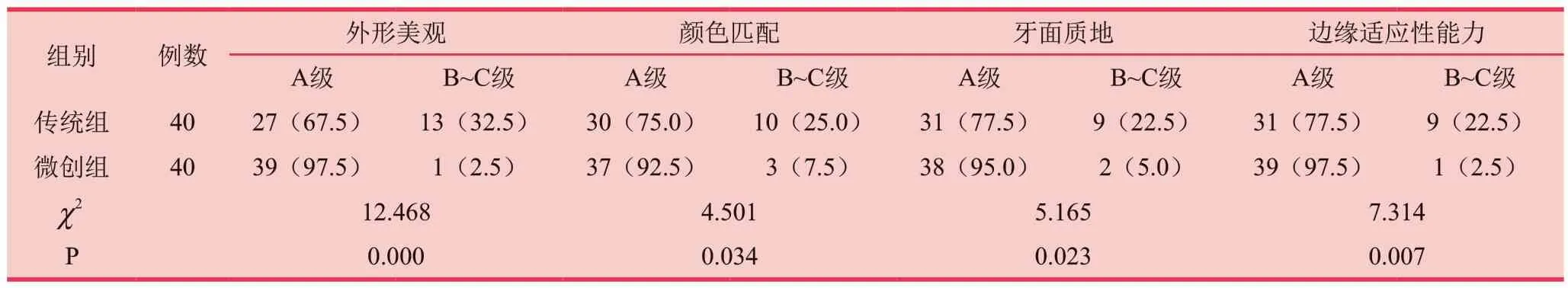
表2 两组美学修复效果对比 [n(%)]
2.3 两组新骨轮廓、BMD、牙槽骨垂直吸收量
修复6个月后,微创组新骨轮廓及BMD评分高于传统组,差异具有统计学意义(P<0.05)。微创组牙槽骨垂直吸收量低于传统组,差异具有显著性(P<0.05)。见表3。
表3 两组新骨轮廓、骨密度(BMD)、牙槽骨垂直吸收量对比 [±s ]
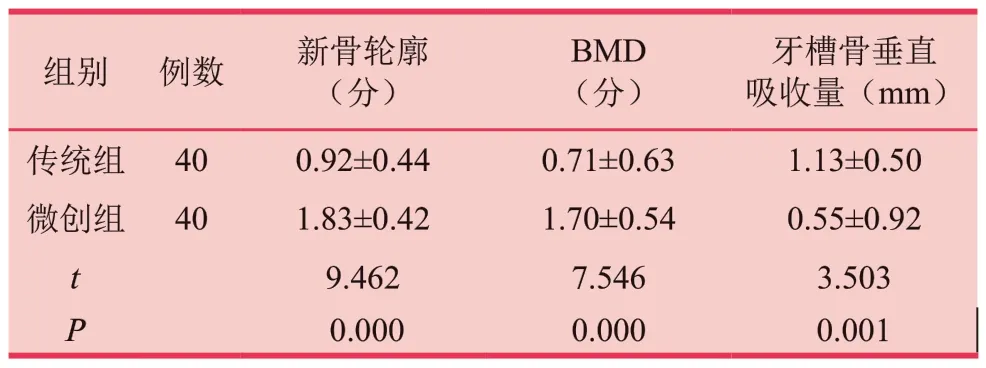
表3 两组新骨轮廓、骨密度(BMD)、牙槽骨垂直吸收量对比 [±s ]
2.4 满意度
修复6个月后,微创组总满意率高于传统组,差异有统计学意义(P<0.05)。见表4。

表4 两组VAS 评分满意度对比[n(%)]
2.5 并发症
微创组总并发症发生率2.5%明显低于传统组20.0%,两组并发症发生率差异具有统计学意义(P<0.05)。见表5。
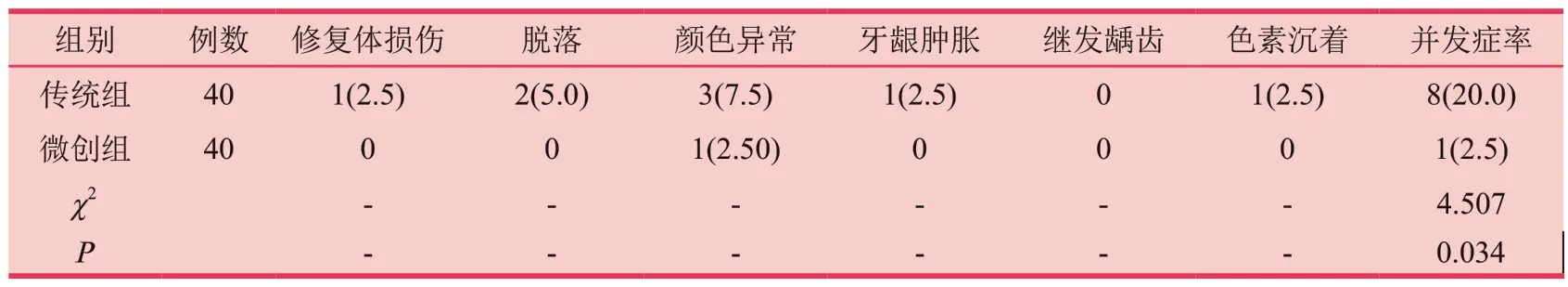
表5 两组患者并发症发生率比较[n(%)]
2.6 典型病例
某女,25岁,前牙缺损就诊,经微创全瓷贴面修复,效果见图1。
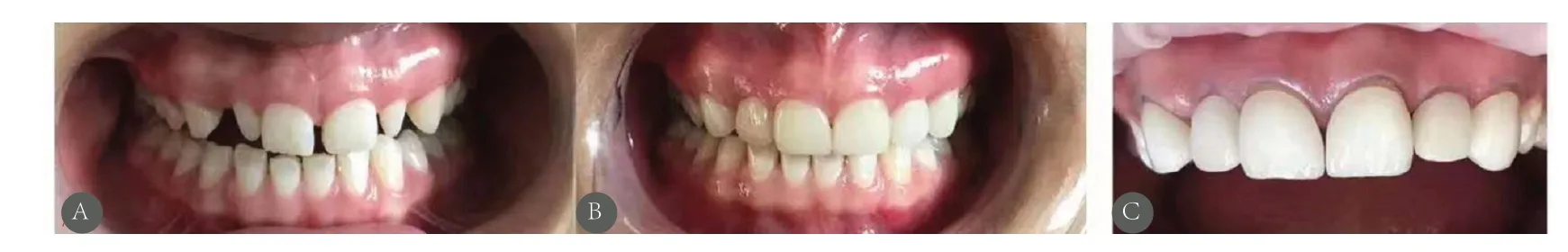
图1 前牙缺损患者经微创全瓷贴面修复治疗前后
3 讨论
前牙由于位置的特殊性,除发育畸形外,还常因外伤、磨损等原因出现切断缺损情况,使牙体硬组织结构及外形出现异常和破损。目前,在修复牙体缺损方面主要以人工制作修复体,帮助恢复缺损牙齿功能及外形为主,常用前牙修复方式包括树脂修复、冠修复、贴面修复等。相关研究表明[9-10],不同修复方式效果不一,如树脂修复可用于龋齿,或其他因素引起的牙体组织损坏,虽然逼真,但使用年限短,不适合长效使用,且可引起继发龋齿;冠修复虽然修复能力强、修复硬度大,但对牙神经可造成损坏;贴面修复属于前牙美学区的修饰性修复体,是近年来主要牙美学修复方式,且随着患者对前牙修复的要求逐渐提高,微创全瓷修复逐渐应用在临床。但又研究表明[11],不同全瓷贴面修复技术修复效果不一。因此,探寻更为有效的修复方案对临床治疗及患者受益具有重要意义。
传统的瓷贴面牙冠修复体,在唇面仍需5~8mm厚度的磨除,使基牙唇面釉质层破坏,影响修复效果,而全瓷贴面技术修复体体积(约0.6cm3)较全冠修复体体积小,不仅减少牙体磨除损耗,且颜色自然。另外,微创全瓷贴面操作简单、损伤相对小,是一种新型牙齿美学修复技术,安全无痛,持久舒适,主要采用最新粘合技术进行修复,将修复主体的厚度降低至3~5mm,在传统瓷贴面的基础上,进一步减低牙体的磨除量,保留更多的牙体组织,使修复体粘接性更强,从而有效维持患者齿、龈、唇关系,改善前牙咬合功能[12]。本研究结果显示,修复6、12个月后微创组修复成功率均高于传统组(P<0.05),同时修复6个月后,微创组外形美观、颜色匹配、牙面质地、边缘适应性能力的美学效果A级率高于传统组,B~C级率低于传统组,差异具有统计学意义(P<0.05),说明微创全瓷贴面在前牙缺损修复中具有较好的修复效果,且微创贴面修复美学修复效果更佳。分析为[13]:影响贴面修复固位与抗力的因素中,牙釉质保留量的多少至关重要,微创贴面修复在保护牙釉质量方面相对具有优势,因此修复其可使修复成功率更高,时效越久;颜色匹配、牙面质地易受基牙和粘接因素的影响,微创贴面修复体厚度较薄,材料折射性强,可更好的投射,吸收光线。
牙槽骨是没有骨髓的突出部位,主要依赖牙龈组织供养,当牙龈萎缩后,即出现牙槽骨吸收现象,本研究中微创组牙釉质保留更多,边缘适应性能力强,避免了牙龈萎缩,更符合生物学修复原则。且微创贴面修复的牙体组织保留量大于传统贴面修复,降低骨缺损,促进新骨的形成,减少牙槽骨垂直吸收量,进而存留牙槽骨骨量。本研究结果显示,修复6个月后,微创组新骨轮廓及BMD评分高于传统组(P<0.05),微创组牙槽骨垂直吸收量低于传统组(P<0.05),说明微创组有效改善患者骨密度、新骨轮廓、牙槽骨垂直吸收量。另外研究报道显示[14],微创全瓷修复对上前牙缺陷患者可有效改善骨密度、新骨轮廓、牙槽骨垂直吸收量,并可提升修复效果,证实其有效性。进一步分析可能与牙体组织保留量大,符合生物学修复原则有关,同时我们认为修复体在应力作用下,对新骨生成产生积极作用,因此改善了患者骨密度。另外,修复体使牙龈恢复原有支撑,保持形态稳定,进而促进牙龈血液循环,最终影响美学效果。
在修复过程中,牙本质粘接界面结构复杂,富含有机物,操作技术敏感性高于牙釉质粘接。贴面修复体粘接固定力主要源自粘接力,而粘接基质与粘接面积是关键点,而微创贴面修复体最大程度保留牙釉质,经磷酸酸蚀后的牙釉质,可形成微孔层,粘接剂渗入后可形成树脂突,产生微机械固位,提高粘接耐久性[15]。同时可减少牙龈刺激,对邻牙无刺激作用,具有较高生物学相容性。本研究结果显示,微创组总并发症发生率明显低于传统组(P<0.05),微创组总满意率高于传统组(P<0.05),说明该治疗方案可降低并发症发生率,患者认可度高。值得注意的是本研究中,微创组并发症观察中出现1例颜色异常,我们分析为是患者原基牙颜色本就明显异常,微创贴面修复体相对更薄、透光性高所致,故在临床治疗中应密切观察患者基本牙体情况,了解微创贴面的局限性及适应范围,避免微创修复的优势变为劣势[16]。
综上所述,微创全瓷贴面在前牙缺损修复中可提高修复成功率及美学效果,改善新骨轮廓、骨密度及牙槽骨垂直吸收量,降低并发症发生率,且可提升患者满意度。但本研究研究样本有限,同时随访1年数据仅统计了成功率,其他指标受现有计术或其他因素影响统计不全,故以后应进一步探究。
