腰麻后发生低血压的影响因素及下腔静脉内径变异度对其预测价值
2022-10-20马俭发
马俭发
腰麻具有操作简便、起效快、效果确切、肌松完善等优点,常用于临床腹部或下肢手术[1-2]。腰麻常伴有麻醉后低血压,有报道腰麻后非产科患者低血压发生率为33%,而产科患者发生率高达80%以上[3-4]。目前预防腰麻后低血压通常在腰麻实施前实施容量预填充或预注血管活性药物,但没有明确的指针及有效的监测。超声探测下腔静脉内径变异度(inner diameter inferior vena cava variation,ΔIVC,又称塌陷指数)可了解下腔静脉充盈情况,预测全麻诱导后低血压的发生[5-6]。但能否预防腰麻后低血压,尚未有报道。本研究通过分析腰麻后发生低血压的影响因素,探讨超声监测ΔIVC对其预测价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年1-12月广州新海医院收治的拟行腰麻择期骨科手术的患者200例。纳入标准:(1)年龄18~65岁,性别不限;(2)美国麻醉医师学会(American Society of Anesthesiology,ASA) 分 级Ⅰ~Ⅱ级。排除标准:(1)麻醉前低血压(收缩压<90 mmHg 或脉压 <60 mmHg);(2)合并腰麻禁忌证,腰麻失败;(3)需要有创动脉监测。按电脑生成的随机数字表分为ΔIVC指导输液组(ΔIVC组)和常规输液组(常规组)各100例。两组均成功实施腰麻,两组年龄、性别、体重指数、ASA分级及平均动脉压水平等基线资料比较差异均无统计学意义(P>0.05),见表1。本试验通过本院伦理委员会批准。患者或家属签署知情同意书。
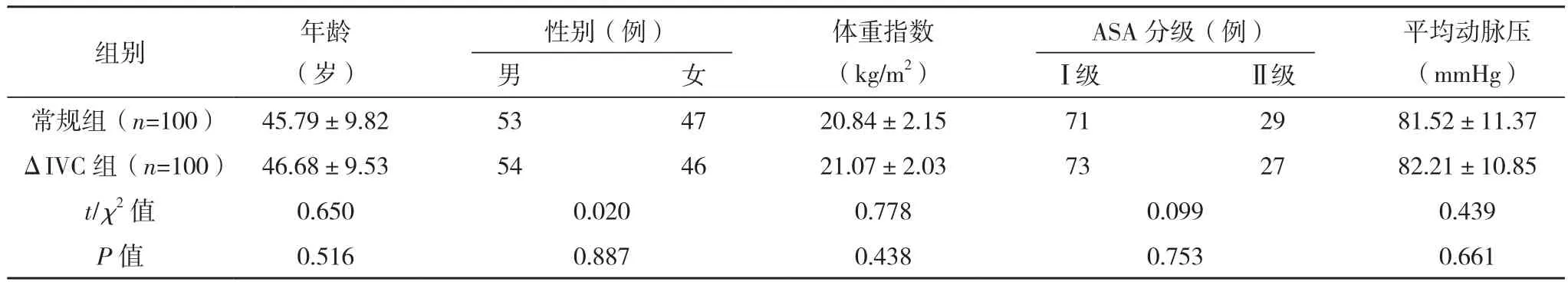
表1 两组基线资料比较
1.2 方法
患者均术前禁食6 h,禁饮2 h。侧卧位实施腰麻,L3~4穿刺,根据患者和手术的不同,注入0.5%罗哌卡因 12~18 mg。注射后立即平卧,30 min 后开始手术。ΔIVC组在腰麻前用SonoSite M-Turbo超声仪(美国)探头置于剑突下,频率为2 MHz,观察IVC长轴下腔静脉、左肝静脉、下腔静脉的右心房入口及右心房切面,见图1。选取距离右心室2 cm位置启动M超模式,分别测量IVC直径最大值(IVCmax)和最小值(IVCmin),下腔静脉直径在呼吸周期中的变异度,即ΔIVC=(IVCmax-IVCmin)/IVCmax×100%。以ΔIVC≥36%为液体反应阳性,则进行液体输注治疗:15 min内输注500 ml林格氏液,然后评估ΔIVC,直至液体反应不再表现为阳性开始腰麻。常规组以8~10 ml/(kg·h)输入液体,建立静脉通路后即开始麻醉。腰麻后低血压判定标准:腰麻成功后 30 min内出现收缩压(systolic blood pressure,SBP)下降超过50 mmHg或超过25%基础值,SBP小于90 mmHg,脉压小于60 mmHg或脉压下降超过30%基础值,持续时间超过30 s。低血压的治疗策略为:输注500 ml晶体液,低血压持续5 min可以使用血管活性药物[甲氧明2 mg,麻黄碱6 mg,每2.5分钟可重复使用一次,心率(heart rate,HR)下降者使用阿托品0.5 mg]。每分钟测量一次血压,直至患者血流动力学平稳再开始手术。蛛网膜下腔麻醉的操作和超声测量由两名技术熟练的医师执行,选取5个呼吸周期ΔIVC值取其平均数,监护仪、超声诊断仪及麻醉穿刺包使用同一型号,以尽量减小误差。
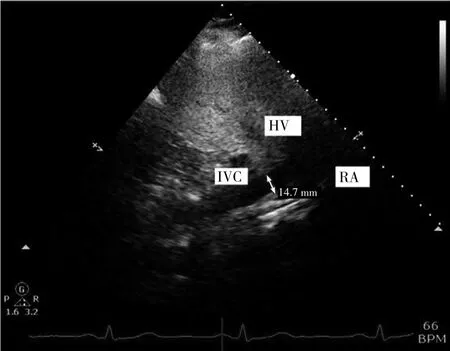
图1 下腔静脉超声
1.3 观察指标及评价标准
比较两组腰麻后低血压发生率、血管活性药物使用情况、补液总量及腰麻前ΔIVC、腰麻前最低血压时HR、每搏量变异度(stroke volume variation,SVV)、心输出量(cardiac output,CO)。腰麻后低血压判定标准:腰麻成功后30 min内出现收缩压(systolic blood pressure,SBP)下降超过 50 mmHg 或超过25%基础值,SBP小于90 mmHg,脉压小于60 mmHg或脉压下降超过30%基础值,持续时间超过 30 s。
1.4 统计学处理
采用SPSS 25.0进行统计学分析,计数资料以率(%)表示,两组间比较行χ2检验;计量资料以(±s)表示,两两比较采用t检验。采用Logistic回归分析影响腰麻后低血压发生的危险因素。绘制受试者工作特征曲线(ROC)分析ΔIVC对腰麻后低血压发生的预测价值。P<0.05为差异有统计学意义。
2 结果
2.1 两组腰麻后低血压发生率及血管活性药物使用率比较
与常规组比较,ΔIVC组腰麻后低血压发生率及血管活性药物使用率显著较低,补液总量显著更高(P<0.05),见表 2。

表2 两组腰麻后低血压发生率及血管活性药物使用率比较
2.2 ΔIVC组低血压与非低血压患者ΔIVC及血流动力学指标水平比较
与非低血压组比较,低血压组ΔIVC、HR、SVV水平显著较高(P<0.05),CO水平显著较低(P<0.05),见表 3。
表3 ΔIVC组低血压与非低血压患者ΔIVC及血流动力学指标水平比较(±s)

表3 ΔIVC组低血压与非低血压患者ΔIVC及血流动力学指标水平比较(±s)
组别 ΔIVC(%) HR(次/min) SVV(%) CO(L/min)非低血压组(n=65) 33.67±7.39 71.35±8.41 12.16±2.32 6.52±1.23低血压组(n=35) 57.48±10.06 74.27±7.58 15.37±3.02 5.47±1.11 t值 19.075 2.579 8.429 6.338 P值 0.000 0.011 0.000 0.000
2.3 影响腰麻后低血压的因素分析
以腰麻后是否发生低血压为应变量,以ΔIVC、HR、SVV、CO水平为自变量进行Logistic回归分析结果显示,ΔIVC高、HR高、CO低是影响腰麻后发生低血压的独立危险因素(P<0.05),见表4、表5。

表4 赋值情况

表5 影响腰麻后低血压发生的因素Logistic回归分析
2.4 ΔIVC对腰麻后低血压发生的预测价值分析
ROC结果显示,ΔIVC预测腰麻后低血压发生的曲线下面积为 0.938(95%CI:0.891,0.985),截断值为40.083%,敏感度和特异度分别为85.70%、93.80%,见图2。
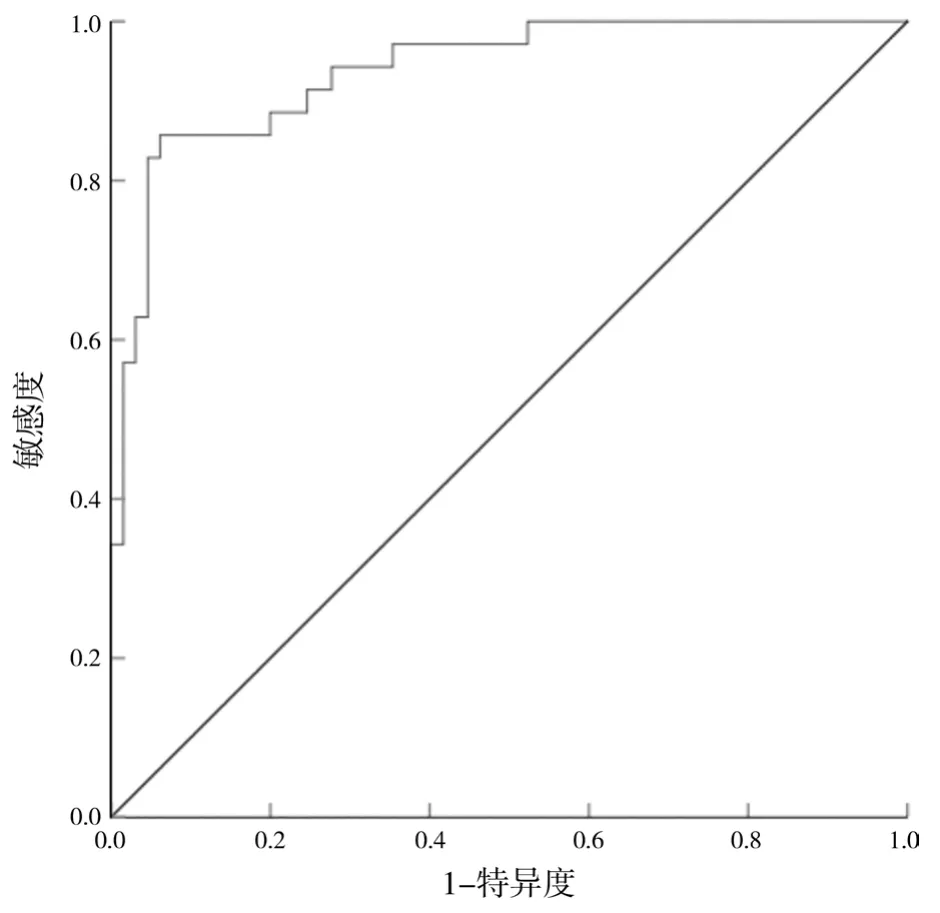
图2 ΔIVC预测腰麻后低血压发生的ROC曲线
3 讨论
超声测量ΔIVC可以显示自主呼吸重症监护患者液体的容量状况,很少有数据显示用于非危重患者[7-8]。临床麻醉中腰麻后低血压通常是采用液体输入和应用血管活性药物的措施给予治疗,患者术前禁食水造成相对容量不足导致心输出量减少和外周血管阻力降低是腰麻后低血压发生的重要因素[9],中心静脉压作为评估容量的重要指标逐渐被证实不能有效、全面、真实地反映机体容量负荷,而ΔIVC则越来越得到认可和肯定,且超声监测简便易行且无创[10]。本研究探究腰麻前通过超声监测ΔIVC指导液体填充对预防腰麻后低血压及血管活性药物使用量的监测价值,并进一步探讨腰麻后低血压的危险因素,可能对临床腰麻后低血压预防提供新的思路。
斯妍娜等[11]研究报道,超声监测ΔIVC阈值为50%和40%指导液体补充均可显著降低腰麻后低血压发生率,且ΔIVC阈值为40%时效果更佳。Ceruti等[12]研究报道,且与对照组比较,ΔIVC监测患者脊髓麻醉后低血压发生率降低35%。正压通气患者吸气时胸腔呈正压状态,下腔静脉阻力增加,血液回流,可导致IVC扩张,这与自主呼吸正好相反[13]。不同研究对正压通气患者ΔIVC阈值报道不一,大致位于12%~40%[14]。本研究将ΔIVC阈值设置为36%,结果发现,与常规组比较,ΔIVC组腰麻后低血压发生率显著降低,且ΔIVC组患者腰麻后低血压ΔIVC水平显著高于非低血压患者,提示腰麻后低血压可能与ΔIVC有关。
腰麻后低血压发生还可由交感神经局部传输受阻导致的血管收缩功能下降、外周阻力回流、回心血流减少、容量相对不足引发,容量反应性可体现心脏将增加的前负荷转化为心输出量的潜能,通过液体负荷过被抬腿等增加心脏前负荷后,SVV>10%~15%时可提示容量状态不足[15]。本研究结果发现,与常规组比较,ΔIVC组患者血管活性药物使用率及补液总量显著降低,提示依据超声监测ΔIVC指导输液可有效指导腰麻前扩容,预防腰麻后低血压。CO是动态监测容量状态的评估指标,取决于心脏容量状态、心肌收缩力及HR,且低CO可导致腰麻后发生低血压[16]。本研究还发现,与非低血压组患者比较,腰麻后低血压组患者ΔIVC、HR、SVV水平显著较高,CO水平显著较低,提示腰麻后低血压可能与ΔIVC、HR、SVV、CO水平有关。进一步进行Logistic回归分析,结果显示,ΔIVC高、HR高、CO低是影响腰麻后发生低血压的独立危险因素,提示超声监测ΔIVC同时联合保证HR、SVV、CO水平正常,可能更有效减少腰麻后低血压发生。另ROC结果显示,ΔIVC预测腰麻后低血压发生的曲线下面积为0.938,截断值为40.083%,敏感度和特异度分别为85.70%和93.80%,提示ΔIVC对腰麻后低血压发生有较好的预测价值。
综上所述,超声监测ΔIVC指导输液可有效预防腰麻后低血压,ΔIVC高、HR高、CO低是影响腰麻后低血压发生的独立危险因素,ΔIVC有潜力成为有效评估容量状态和容量反应及预测腰麻后低血压的潜在指标。但本研究仍存在不足之处,一是样本量少,非多中心试验,可能结果具有一定局限性;二是Logistic回归模型纳入指标可能偏少,后期有待加大样本量,以ΔIVC联合其他指标进一步深入分析。
