超声介导药物递送研究进展
2022-10-19吴睿麒梁晓龙
吴睿麒, 梁晓龙
(北京大学第三医院 超声科, 北京 100191)
药物如何靶向、高效、可控递送到病变器官组织中以提高药效、减少毒副作用,一直是基础和临床研究的热点和难点问题。各类药物载体的开发有效地改善了药物的递送效率,其中刺激响应型药物递送系统引起广泛关注,因为该类系统在体内循环时具有较好的稳定性,可以有效减少药物泄漏;当到达病变区域后,可在各种内源性或者外源性刺激作用下发生药物的定点可控释放。与其他外源刺激方法如光、热、磁场等相比,超声是一种非射线性的机械波,具有良好的组织穿透性、聚焦性和能量渗透性,同时具有安全无创、操作简单、价格低廉等优点,已被广泛应用于临床诊断及治疗[1-2]。随着超声造影剂的发展,研究人员开发了多种超声响应的载体用于药物的靶向递送及定点控释,在肿瘤、心血管疾病、肌骨疾病等领域展现出良好的应用前景。本文从超声增强药物递送机制、超声响应载体类型、超声增强药物递送效果及临床应用前景等方面对超声在药物递送中的应用情况进行介绍。
1 超声增强药物递送的机制
超声增强药物递送的机制主要基于其声学效应,可以分为机械效应和热效应。机械效应包括声辐射力、空化效应、声致相变等。声辐射力是声源引起周围介质振动产生的合力,其通过对微泡、周围环境及血管内皮细胞的作用来影响超声的递送效率。首先,声辐射力可以将超声微泡推向血管壁,促进其靶向、粘附和聚集能力,进而提高局部药物浓度。其次,声辐射力可以破坏微泡并促进药物释放,使微泡克服流体剪切力,提高被动靶向效果。空化效应是指超声造影剂的气核或空腔在超声作用下瞬时收缩和膨胀。空化一般分为2种,即稳定空化和惯性空化。前者是气泡重复振荡而不发生破裂,它发生在相对较低的声强下。在更高的强度下气泡会充分振荡,由于惯性导致气泡剧烈坍塌,产生冲击波、高温和自由基,这种空化称为惯性空化或坍塌空化[2]。惯性空化通常触发载体破裂及药物释放。超声作用于靶组织时,微泡收缩膨胀进而破裂,药物从中释放,同时这些振荡冲击会使细胞膜局部凹陷形成小孔,提高细胞膜及血管的通透性[3]。超声本身还可以使细胞内活性氧增加,提高磷脂的流动性,进而促进细胞对药物的摄取。大部分载体都是利用超声的机械效应,如低频超声诱导空化作用实现药物的控释,利用该效应还可激活载体中携载的声敏剂产生活性氧,从而促进对活性氧敏感的载体实现药物控释。声致相变是含惰性气体的载体可以实现气-液态的相互转变。微泡或纳米相变液滴到达靶向区域,在超声辐照下发生液-气相变,爆破后释放药物。
超声的另一种能量转化方式是热效应。超声在介质传播时可引发质子震动,摩擦产生的部分能量转化为热能,导致介质温度上升。超声可以引起病变区域局部温度升高,导致血管通透性明显增加,进而促进病变部位对药物的吸收。超声与温敏性的载体联合应用,通过产生热能破坏载体的结构促进药物释放[4-5]。当温度到达载体的相变温度时,载体结构发生变化释放药物。通常利用高强度聚焦超声(HIFU)作为外源刺激触发热敏材料的药物释放(图1[3])。
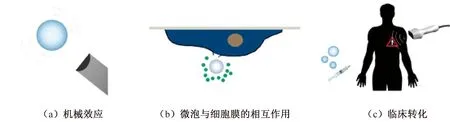
图1 超声微泡作用机制[3]Fig.1 Mechanism of ultrasonic microbubbles[3]
2 超声响应的药物递送载体
全身给药可能引起毒副作用,给正常器官组织造成负担,因此近年的研究主要集中在药物的局部递送。近年来,超声辅助药物递送并增强疗效已经得到广泛研究。研究者们开发不同的药物递送载体,并通过超声触发药物的释放。本章主要从超声递送的载体——超声微泡、脂质体、胶束及纳米液滴等介绍超声对药物递送的促进作用。
2.1 超声微泡
超声微泡是最常见的药物载体,它不仅可以作为临床使用的造影剂,还可用于辅助药物递送。超声微泡的直径通常在1~5 μm,外壳通常由脂质、白蛋白等生物相容性良好的材料制成,可以维持载体的稳定。气体核心由水溶性低的惰性气体构成,如全氟化碳等。超声微泡常与超声靶向微泡破坏(UTMD)技术相结合,其优势包括超声造影剂安全性高,对人体无毒副作用;可以在靶向部位释放药物;微泡破裂产生的空化效应可以增加细胞膜和血管壁的通透性,促进药物深层递送。此外,还可以通过调节超声参数,如频率、占空比、辐照时间等进行药物的时空控释。因此超声微泡作为药物载体具有安全、高效、可控等优势。药物主要通过3种方式载入微泡:1)药物载入微泡壳层中;2)药物与微泡通过静电吸附或共价结合的方式载入微泡表面;3)药物分子直接作为微泡壳层材料。Nakaya等[4]将药物载入超声微泡内部,评估了超声微泡对兔关节炎模型的治疗效果,结果表明超声能增强滑膜细胞对药物的吸收,进而增强抗炎疗效。Zhao等[5]将基因疗法与UTMD技术联合应用,通过静电作用将siRNA吸附在卟啉微泡表面,卟啉微泡联合UTMD显著增加了siRNA的局部积累,对于三阴性乳腺癌具有显著疗效。由于微泡直径较大,不易通过一些致密的组织间隙,如血脑屏障、实体瘤组织。基于这类问题,研究人员也开发了微泡向纳米泡转化的体系。Chen等[6]提出一种基于卟啉/喜树碱-氟尿苷三联体微泡(PCF-MBs)的高效联合治疗策略,该微泡具有高载药量、高稳定性的特点,不仅可以作为造影剂,还能实现化学光动力的联合治疗。PCF-MBs在超声作用下转化为纳米颗粒,使化疗药物在肿瘤内部大量积累,避免了全身毒副作用。PCF-MBs在克服结直肠癌和其他癌症耐药性方面具有良好的应用前景。
以上相关研究表明,超声微泡是一种安全有效的药物递送载体,既具有造影成像功能,又可以递送药物,具有重要的临床应用价值。主要优点包括:微泡能在超声引导下递送药物,靶向至特定组织从而减少毒副作用;保护药物如蛋白质、核酸的变性或降解;通过超声的空化作用增强细胞对药物的摄取。但超声微泡仍存在一些局限性:由于超声微泡具有较大的尺寸,因此不容易渗出血管。微泡会被体内单核巨噬细胞吞噬溶解,导致微泡在肝、脾、肺等重要器官的积累增加。此外,超声微泡稳定性不足,可能在体外破裂而影响疗效。针对这些问题,未来研究应进一步优化配方,通过提高稳定性、调节尺寸、电荷反转、靶向技术等降低微泡在体内网状内皮系统的捕获和清除率,并开发其他超声响应载体,以进一步弥补超声微泡的不足。
2.2 脂质体
脂质体具有良好的生物相容性,是最常见的药物递送载体之一,至今已有60多年的发展历史。脂质体粒径通常在100~200 nm以内,由磷脂双分子层构成,亲水端位于脂质体的内外表面,因此脂质体内部可包裹亲水性药物;而疏水端位于脂质体双层膜之间,可包裹亲脂性药物。目前Doxil、Caelyx等多种脂质体制剂已被批准应用于临床,是安全有效的药物递送载体。
超声响应的脂质体是近几年的研究热点。研究表明超声可以触发脂质体释放药物,通过改变超声参数及脂质体的组成成分可调控药物的释放效率。部分研究者将声敏剂与脂质体结合,实现了超声响应性药物释放。Rwei[7]等研发了一种可按需缓解局部疼痛的麻醉剂递送载体,以安全的方式控制患者神经阻滞的时间、强度和持续时间。他们将麻醉剂河豚毒素(TTX)载入脂质体亲水区,原卟啉IX (PPIX)作为声敏剂载入疏水区,在超声作用下刺激PPIX产生活性氧(ROS),与脂质体膜发生反应促进麻醉剂的释放(图2)。其优势包括可以重复超声触发药物释放、按需给药,并且没有全身毒性和不良反应,可为患者提供个性化的治疗方案,最大限度地减少药物用量。Qu等[8]制备了一种超声响应的脂质体,可突破血脑屏障(BBB)治疗神经胶质瘤,极大促进了脑内给药。他们将声敏剂二氢卟酚(Ce6) 结合到脂质体上,羟氯喹(HCQ)载入脂质体亲水区,利用UTMD可逆地破坏血脑屏障,使药物在最佳时间窗口积累在脑肿瘤中,实现超声诊断治疗一体化。
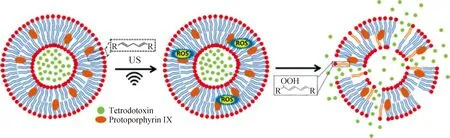
图2 复合脂质体示意[7]Fig.2 Schematic illustration of the composite liposomes[7]
回声脂质体是另一类超声响应性载体,脂质体内部含有气体(图3),其相比于微泡脂质体的粒径较小,更容易进入组织间隙。此外,其还可以通过空化作用提高组织和细胞的渗透性,增强细胞对纳米粒子的摄取。回声脂质体主要有2种结构:一种是在亲水区含有2个腔室,分别包载药物和气体(图3(a));另一种是在亲水区含有单层脂质包裹的气体(图3(b))[9]。Huang等[10]将药物和气体同时包封在脂质体内,脂质体内气体主要由空气、全氟化碳或氩气构成。该脂质体对超声敏感,可在短时间内释放药物,在诊断及治疗上都具有较好的应用前景。研究人员[11-12]还开发了新型聚乙二醇 (PEG) 改性的气泡脂质体,以提高基因递送转染效率,脂质体内部含有全氟丙烷气体,可进行超声成像。超声诱导气泡脂质体的空化作用,大大提高质粒 DNA的转染效率,是一种安全高效的药物递送方式。
综上,脂质体是药物递送的有效载体,超声响应的脂质体能提高药物递送效率,在疾病的诊断及治疗中有一定的前景。脂质体的优势包括:载体具有磷脂双分子层结构,具有良好的生物相容性和低毒副作用;可以同时包载亲水和疏水性药物;脂质体粒径更小,更容易穿过血管抵达病变区域。尽管脂质体载体表现出诸多优势,但多数脂质体仍然处在临床试验阶段,脂质体载体也存在一定局限性。首先,脂质体结构不够稳定,容易引发药物泄漏;其次,脂质体载药量较低,研究人员通过主动载药(如pH梯度法、硫酸铵梯度法等)提高载药效率,但此方法可能改变药物结构进而影响药物释放。为了更好实现药物递送,未来研究应提高脂质体稳定性、优化载体结构,例如改良配方制备更高稳定性的脂质体;提高脂质体载药量,如调整药脂比、对药物进行修饰、冻干脂质体等,以提高脂质体的药物递送效率,更好地发挥药物的临床治疗效果。
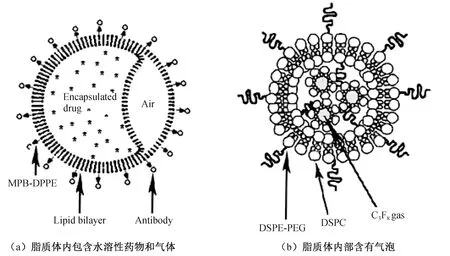
图3 回声脂质体结构示意[9]Fig.3 Schematic illustration of the echo liposomes structure[9]
2.3 胶束及纳米液滴
聚合物胶束是常用的药物载体,胶束通常由两亲性嵌段聚合物分子构成,聚合物分子可以在水溶液中自组装成药物载体(图4[13])。胶束中的药物包封可有效降低游离药物的全身浓度,并通过增强渗透和保留 (EPR) 效应向肿瘤靶向给药,从而减少对正常组织的毒副作用。

图4 胶束及纳米相变液滴结构示意[13]Fig.4 Schematic illustration of the micelles and nano-phase change droplets structure[13]
目前胶束主要用于肿瘤药物的递送,超声可作为外源性刺激触发胶束释放药物。首先,超声的机械作用可以引起聚合物化学键断裂或结构变化,药物进而从胶束中释放。超声的热作用也可增加胶束内药物外渗到肿瘤组织中[14]。Gao等[15]使用聚合物胶束包裹阿霉素,靶向治疗小鼠卵巢癌肿瘤,与对照组相比,局部超声照射导致肿瘤细胞中的药物积累增加,超声增强了细胞内的药物摄取和细胞杀伤效果,胶束结合肿瘤局部超声照射导致肿瘤生长速率显著降低。Gupta 等[16]研究了超声联合聚合物胶束对肿瘤复发和耐药性的影响。他们研究了载有紫杉醇 (PTX)的胶束对小鼠胰腺癌的药物递送效果,结果表明胶束的性能与胶束核的弹性物理状态有关。具有弹性核的胶束有更好的治疗效果,因为超声能促进药物扩散及共聚物的生物降解,实现药物充分释放。
作为药物载体,胶束具有明显的优点:可以作为难溶药物的载体;亲水外壳可以避免被巨噬细胞迅速清除,延长了在体内的循环时间;通过EPR效应增强药物在肿瘤的被动聚集;聚合物胶束的多种表面修饰为克服生物屏障提供了优势。然而,目前大部分聚合物胶束仍处于基础研究阶段,距临床应用还有一定距离。原因包括聚合物胶束的设计较复杂,难以工业化生产;材料的生物相容性和降解能力存在不足;药物载体不能完全满足临床需求等。当然,聚合物胶束有很大的发展空间,通过材料优化、配方筛选、生产工艺改进等有望进一步推动该药物递送系统向临床转化。
纳米液滴是一类具有相变功能的乳剂,表面可由磷脂、蛋白质等包覆,内部通常含有液态全氟化碳(图4)。在超声刺激下稳定的液态核会相变为气态并发生体积膨胀,从而实现超声造影功能,同时在相变过程中释放携带的药物。纳米液滴广泛用于超声介导下的药物递送、诊断成像、增强热消融等。通过改变超声功率、作用时间、成分比例等可调整纳米液滴的大小和外渗效率,从而提高药物递送效率[17]。Rapoport 等[18]报道了负载紫杉醇的全氟化碳纳米液滴,在静脉注射2 h后,约有 50% 的注射剂量保留在体内。使用1 MHz的治疗性超声辐照可触发纳米液滴向气泡转变,纳米液滴汽化形成微泡后可以在体内循环和长期滞留,并在肿瘤组织中被动积累;在乳腺癌和胰腺癌动物模型中,载有紫杉醇的纳米液滴联合超声显著抑制肿瘤的生长和转移。Liu等[19]制备了一种壳聚糖/全氟己烷纳米液滴用于Dickkopf-2(DKK-2)基因的控释。纳米液滴表面带正电,可以吸引表面带负电的基因形成纳米复合物。纳米液滴与超声结合后释放基因,通过细胞膜上的纳米级孔进入前列腺癌细胞,进一步抑制了癌细胞的增殖。纳米液滴的生物安全性良好,可以实现超声响应的纳米向微米级的转变,载药效率高,但过高的相变声压可能引发组织出血等并发症,较大气泡也有栓塞血管的风险。此外,纳米液滴也存在稳定性不足的问题,难以长期保存。因此,后续研究需要进一步优化纳米液滴的作用条件,为其临床转化提供实验依据。
2.4 无机纳米粒子
超声响应的无机载体主要有介孔硅纳米粒子、纳米金颗粒、量子点等。相比于有机纳米粒子,无机纳米粒子具有合成方法简单、粒径均一等优点。金纳米粒子具有多种生物医学应用,包括用于成像、热消融和放射治疗增敏以及药物递送[20]等。但金属载体降解及代谢困难,因而在药物递送领域的应用受限。介孔硅是研究最为广泛的无机纳米载体(图5[21]),它是由二氧化硅构成的孔隙载体,平均粒径约200 nm,孔隙直径约2~6 nm。介孔硅具有稳定性高、比表面积大、药物吸附量高等优势,是药物递送的理想载体。Kang 等[22]开发了一种超声触发的介孔硅药物递送系统,可以改变肿瘤细胞内的药物分布,显著提高细胞核的药物积累。体内外结果发现,超声结合介孔硅载体可以延长药物在肿瘤内的滞留时间,显著提高荷瘤小鼠的治疗效果,为肿瘤药物递送及克服癌症的耐药性提供新思路。超声引发的空化效应可以增强药物释放,研究人员制备了有疏水孔道的介孔硅载体,疏水孔道中可装载疏水药物紫杉醇和气体。作为超声空化核,该递送体系联合超声可以显著抑制 4T1肿瘤的生长达3倍以上[23]。Qi 等[24]开发了一种具有超声活化的麻醉药物递送系统,他们将药物封装在介孔硅内,通过超声实现麻醉剂按需释放,达到持续镇痛的效果。结果表明超声触发2 h后可释放约50%的药物,12 h内释放达90%以上,这种超声响应的介孔硅载体有望应用于临床局部麻醉。
超声结合无机纳米粒子递送药物具有EPR效应好、成本低、易改性和修饰等优点,但进入临床试验的无机纳米粒子较少,无机材料难降解、体内毒副作用较大、靶向性不足是主要的限制因素,此外,无机纳米粒子的应用仍局限于肿瘤治疗领域。未来需要进一步提高无机纳米粒子的安全性和降解能力,并与主动靶向配体结合,同时将载体的超声响应与pH、活性氧等微环境相结合,减少药物不良反应,促进药物递送系统的发展。
综上所述,超声响应的微纳米载体可以显著提高药物递送效率,但相关微纳米材料的临床转化仍然面临挑战,诸如商业化生产困难、材料重复性差、体内安全性需要进一步考察等。未来的研究应进一步优化载体的配方和制备方法,提高载体的超声响应性能和体内可降解性,为实现临床成果转化打好基础。尽管当前超声触发的药物递送体系仍存在一些不足,但随着研究的深入,其必将拥有广阔的应用前景。
图5 介孔硅结构示意[21]Fig.5 Schematic illustration of mesoporous silicon structure[21]
3 超声增强药物递送效果
超声由于具有机械作用、热效应等基本特性,再联合各类超声响应的药物载体,在药物递送中展现出独特的优势。超声可以提高药物的递送靶向性,通过在病变组织给予特定强度的超声照射,载体中携带的相关药物即可以定点、定时释放,提高局部药物浓度以达到靶向治疗、减少毒副作用的目的。Shakeri-Zadeh 等[25]将载有5-氟尿嘧啶 (5-Fu)的纳米胶囊通过磁性靶向至小鼠结肠肿瘤中,在静脉注射纳米胶囊后,超声辐照可以进一步增加纳米粒子在肿瘤组织的积累,从而增加药物的靶向效率,表明通过超声的空化作用诱导细胞膜开放对于药物靶向递送具有很好的应用价值。Cui等[26]利用UTMD辅助间充质干细胞(MSCs)向血脑屏障(BBB)迁移,对脑缺血小鼠进行低强度超声经颅照射,同时注入脂质微泡和MSCs,结果证实对缺血区超声照射可以实现MSCs从脑血管向实质的迁移,脑半球内MSCs数量也显著高于未超声组,表明超声可以成功递送MSCs至脑缺血靶区,并改善神经功能。Yang等[27]通过聚焦超声将自然杀伤(NK)细胞靶向递送至实体瘤内。NK细胞是人体抵御肿瘤的第一道防线,在肿瘤细胞免疫治疗中发挥着关键作用,但它们难以从血液循环中进入肿瘤,治疗效率受阻。因此,研究人员使用基因改造的NK-92MI细胞,通过聚焦超声及微泡促进细胞向卵巢肿瘤浸润,实现靶向递送及治疗。
超声可以促进药物在靶组织的均匀分布,增强药物的渗透性。Snipstad等[28]研究超声介导的药物递送机制,肿瘤组织具有多种生物屏障,且肿瘤核心区和边缘区血管形态不同,纳米粒子的递送通常是异质且不均匀。他们将载药微泡静脉注射到小鼠体内,用不同声压和脉冲的超声照射肿瘤,并对肿瘤组织内的纳米载体的分布进行成像。结果表明高强度声压可以使微泡完全破裂,肿瘤对药物的摄取提高了3倍,并且对正常组织没有损伤。超声还可以显著促进纳米粒子在肿瘤内的灌注,实现均匀渗透。Ho等[29]通过UTMD联合抗血管治疗改善药物在肿瘤的渗透。利用聚焦超声及脂质微泡递送阿霉素。他们发现多次超声刺激可以破坏特定大小的肿瘤血管,导致均匀的抗血管作用,进而促进药物在肿瘤的均匀渗透,显著提高联合治疗的疗效。Wang等[30]利用超声促进溶栓药物对血栓的渗透。常规溶栓药物如组织纤溶酶原激活剂(tPA)可用于治疗血管阻塞,但面临生物利用度低、脱靶副作用、血栓渗透有限等挑战,他们开发了一种递送tPA的多孔磁性微泡体系,药物被磁性引导至血栓,然后通过超声触发药物释放。与传统的 tPA 注射治疗相比,在静脉血栓形成的小鼠模型中该体系使残余的血栓减少了 67.5%,超声作用下tPA对血栓的穿透深度可达数百微米。
超声触发的药物递送系统可以将诊断与治疗相结合,其特有的作用机制增强了药物递送效果。未来可通过调节超声频率、占空比、超声时间、脉冲长度等参数,优化治疗条件,达到体内药物定点、定量、靶向释放的效果。
4 超声药物递送临床应用前景
4.1 肿瘤治疗
恶性肿瘤至今仍严重威胁人类的健康,其临床治疗仍面临很多挑战。恶性肿瘤的常用治疗手段包括手术切除、化疗、放疗、免疫治疗等。但药物到达肿瘤需要经过3层屏障:血液屏障、组织屏障及细胞屏障,如何突破肿瘤屏障,实现药物的深层递送一直是研究的难点。

图6 喜树碱-氟尿苷微泡联合超声诱导的微纳米转换用于肿瘤原位治疗示意[31]Fig.6 Schematic illustration of micro-to-nano conversion of Janus camptothecin-floxuridine MBs combined with ultrasound for in situ tumor therapy[31]
近年来超声辅助肿瘤诊断和治疗为肿瘤的药物深层递送提供了新的方向。Liang等[31]合成了一种两亲性的喜树碱-氟尿苷(CF)偶联物微泡用于肿瘤的药物递送(图6)。CF微泡(CF-MBs)作为超声(US)造影剂可以靶向定位肿瘤,并监测药物的分布和释放情况。同时CF-MBs在超声作用下转化为CF 纳米粒子(CF-NPs),细胞膜和血管的渗透性增强,肿瘤部位积聚的CF-NPs数量显著增加。超声处理的CF-MBs在肿瘤处的药物积累量是单纯CF-MBs或CF-NPs的数倍,肿瘤生长抑制率显著提高。Lee等[32]利用HIFU增强肺癌的药物递送效率。A549 肺肿瘤富含胶原蛋白和透明质酸,通过HIFU对肿瘤细胞外基质(ECM)进行重塑,细胞周围血流量增强。结果表明HIFU能促进阿霉素的递送,肿瘤细胞摄取药物量明显增加。此外,超声还可以协同气体治疗改善肿瘤的药物递送,Zhang等[33]将NO供体L-精氨酸(L-arginine,LA)与化疗结合治疗胰腺癌,HIFU作为外源性刺激可控制NO的释放,显著抑制Panc-1肿瘤的生长。肿瘤免疫是近年来研究的热点,超声还可以与免疫相结合促进疾病治疗,特别是增强肿瘤疫苗的递送效果。肿瘤疫苗以多肽、肿瘤组织、重组DNA等为治疗性免疫原,激活免疫细胞的特异性反应从而杀死肿瘤细胞。Oda等[34]利用超声微泡将肿瘤相关抗原多肽导入树突状细胞(dendritic cell, DC)中,由于超声可以促进细胞转染,有利于将肿瘤抗原导入DC细胞中,显著抑制了黑色素瘤的转移。综上所述,超声辅助肿瘤的药物递送是一种很有前景的策略,可以增强实体肿瘤药物递送的深度。目前,超声辅助药物递送的基础研究涉及乳腺癌、肺癌、肝癌、结肠癌等疾病,在肿瘤药物递送方面取得了一定的研究成果。超声辅助肿瘤治疗的局限性主要集中于超声触发肿瘤内部产生ROS,可能加剧肿瘤内部的缺氧,导致肿瘤细胞增殖及耐药性增强。未来需要优化及开发声敏剂材料,同时解决肿瘤乏氧问题,超声联合多种疗法有望进一步改善肿瘤的疗效。
4.2 心血管疾病治疗
心血管疾病是全球性难治型重大疾病。UTMD作为一种安全无创的药物递送技术,可以通过向心肌组织递送药物或转染基因治疗心血管疾病、保护心脏功能,为心血管疾病的治疗带来新的曙光。
Kopechek等[35]构建阳离子脂质微泡靶向递送MicroRNAs,同时将分子治疗剂靶向递送至小鼠心脏,抑制高血压引起的心脏肥大,保护心脏的收缩功能,为病理性心脏肥大引起的高血压提供新的治疗思路。Huang等[36]通过超声微泡转染基因治疗大鼠的自发型高血压,G 蛋白偶联受体激酶4型 (GRK4)在长期控制血压和钠排泄方面发挥着重要作用,利用UTMD 靶向递送GRK4 siRNA至肾脏,UTMD介导的基因递送有效降低了自发性高血压大鼠的GRK4表达并降低了血压。
血管血栓是冠状动脉疾病的主要原因,研究表明,超声溶栓技术与纤维蛋白溶解剂联合应用是有效的治疗方法。静脉注射超声微泡可以增强溶栓作用,同时递送纤溶药物促进血管再通[37-39]。Li等[40]构建了血栓诱导的冠状动脉无复流动物模型,利用超声微泡递送纤溶酶激活剂,结果表明,富含血小板和红细胞的微血栓可以通过超声与微泡的联合治疗来解决,该疗法可以有效改善冠状动脉无复流的预后。Guan等[41]构建一种可靶向血栓的微泡,有望实现诊断治疗一体化。他们构建了兔血栓模型,探索RGDS靶向四肽修饰的微泡联合尿激酶的治疗效果。结果表明,治疗后血栓的纤维网状结构被破坏,血栓完全溶解,该靶向微泡是一种安全有效的溶栓制剂。此外,血栓栓塞后还会引发缺血及再灌注损伤,为解决这一问题,Zhong等[42]利用超声触发气体治疗,将载有硫化氢的微泡局部递送至血栓,结果表明通过超声控制硫化氢局部释放,大血栓的血栓面积、凝块质量都显著降低,血栓的再通率、血流速度和后肢灌注等相应增加,微泡治疗后活性氧和细胞凋亡也明显降低。这种超声触发的硫化氢递送系统可以有效溶解白色及红色血栓,同时对骨骼肌缺血再灌注损伤也有较好的缓解作用。
超声载药系统还可以实现心肌梗死的精准治疗。缺血性心肌的干细胞治疗是一种有效疗法,但移植的干细胞在严重缺血条件下的存活率较低,治疗存在较大挑战。Sun等[43]将骨髓干细胞(BMSCs)精确递送至缺血心肌并提高其活性,通过UTMD对脯氨酰羟化酶结构域蛋白2 (PHD2)shRNA 修饰的 BMSCs 进行心肌靶向移植,结果表明超声靶向移植的干细胞存活增加、心肌细胞凋亡减少、梗死面积减小、血管密度增加且心脏功能得到明显改善。这种超声辅助递送基因的方法显著促进移植细胞的归巢和活性,并增加了梗塞心肌血管的生成,从而改善了心脏功能,为提高急性心肌梗死后干细胞治疗提供一种有前景的策略。超声微泡还可以促进干细胞向缺血心肌的归巢,通过促进新生血管形成、心肌细胞增殖来改善心功能[44]。Hinkel等[45]利用超声微泡将antimiR分子有效递送至大动物心肌细胞内,以实现有效抗心肌纤维化(图7)。他们对猪进行短暂的左冠状动脉经皮闭塞,构建猪心力衰竭模型,超声控制局部递送antimiR-21之后评估心肌功能,结果显示治疗后心脏纤维化和肥大减少,心脏功能显著改善。
超声辅助心脏药物递送具有靶向、可控、兼具成像及治疗等优势,但国内外的相关研究仍处于细胞和动物实验阶段,距离临床应用仍有一定的距离。超声结合心血管疾病的大部分研究涉及微泡UTMD技术,UTMD的治疗参数需要进一步明确。超声应用的局限性还包括辐照过强对心肌细胞的损伤、抑制细胞增殖、组织出血溶血等。随着精准医学的发展和超声辅助药物递送领域的研究不断深入,超声辅助心血管药物递送的相关研究逐步优化,研究成果必将更好地服务于临床[2]。
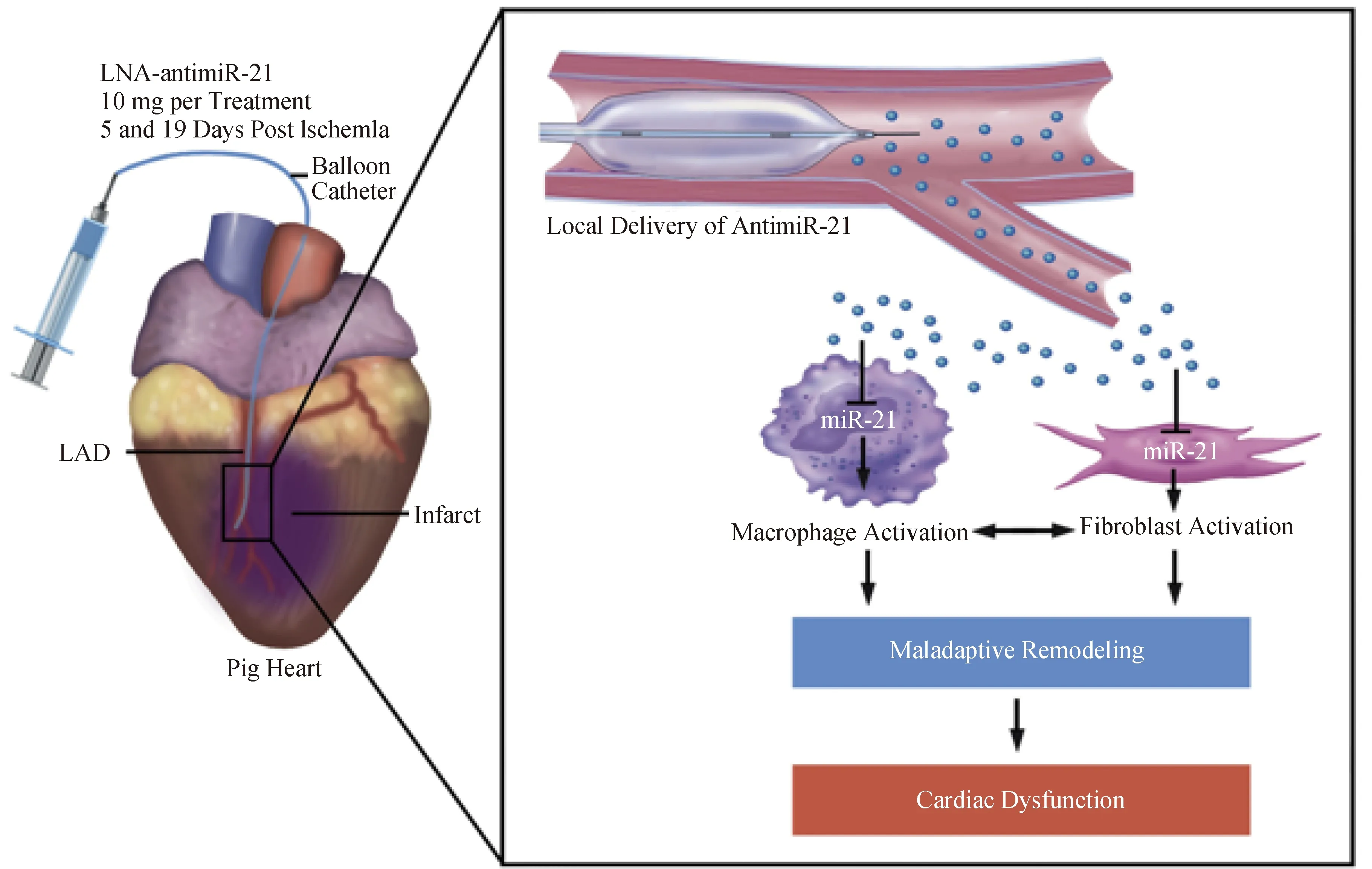
图7 超声微泡局部递送antimiR-21有效抑制心肌纤维化[45]Fig.7 Local delivery of antimiR-21 by ultrasound microbubbles effectively inhibits myocardial fibrosis[45]
4.3 突破血脑屏障
血脑屏障(BBB)是药物向脑内递送的主要屏障,它是一种特殊的毛细血管内皮细胞系统,可以阻止血流中的有害物质进入大脑,同时为大脑提供所需的营养物质[46]。正是因为BBB的存在,药物难以渗透到大脑中。研究表明,超声可以无创、有效地打开血脑屏障,将药物局部递送至特定区域,在治疗脑卒中、阿尔茨海默症、脑肿瘤等脑疾病中具有重要的临床应用前景[47-48]。超声处理后药物通过多种途径进入毛细血管,主要包括胞吞作用、内皮细胞胞质开口、打开部分紧密连接、自由通过受伤的内皮细胞(使用更高功率的超声)等[49]。
恶性胶质瘤是一种中枢神经的侵袭性肿瘤,5年生存率较低。由于血脑屏障和肿瘤屏障,肿瘤部位的药物积累水平低,药物渗透不均匀。Liu等[50]开发一种S1PR靶向脂质体递送系统(S1P/JS-K/Lipo),该系统用于递送一氧化氮 (NO) 前药 JS-K,并使用1-磷酸鞘氨醇(S1P)信号分子作为活性靶向脂质配体,在超声作用下JS-K形成NO气泡,显著促进胶质瘤细胞死亡,成功实现血脑肿瘤屏障穿透和多组分药物的肿瘤靶向递送。Zhao等[51]将UTMD与西兰肽(CGT)纳米粒子联合用于治疗恶性胶质瘤。结果表明,结合UTMD后化疗药物穿透血脑屏障的效率明显提升,CGT在肿瘤内的含量增加3倍以上,肾脏清除率显著降低,说明UTMD显著增强药物向胶质瘤组织的递送效率。


需要指出的是,超声虽然能可逆性地打开血脑屏障,使药物递送到脑内,但同时它也是一把双刃剑,超声的空化作用及声孔效应可能损伤毛细血管内皮细胞,造成一定程度的脑损伤,因此超声突破血脑屏障的安全性需要深入研究。今后研究应明确超声治疗参数、药物载体、使用剂量等因素对血脑屏障开放程度的影响,合理应用超声辅助递送技术,进而提高药物在脑部病变组织的靶向递送效果[57]。

图8 超声介导的微阳离子微泡促进小鼠脑部基因转染[54]Fig.8 Ultrasound-mediated slightly cationic microbubbles facilitate gene transfection in the murine brain[54]
4.4 骨骼肌肉疾病治疗
骨骼肌肉疾病涉及骨软骨、关节、肌肉等部位的急慢性损伤,常导致疼痛和功能障碍,影响患者的生活质量。近年来随着超声在肌骨疾病诊疗的广泛应用,超声辅助肌骨药物递送也逐渐发展起来,实现了疾病诊断、药物靶向输送的一体化治疗。
Wang等[58]利用超声微泡递送辛伐他汀,延缓了家兔骨关节炎(OA)的进展,表明UTMD结合药物治疗显著促进了软骨细胞外基质合成,提高蛋白聚糖、Ⅱ型胶原的表达。Xiang等[59]利用超声微泡递送基质细胞衍生因子-1α (SDF-1α),SDF-1α可以促进干细胞归巢,超声微泡联合生长因子可促进更多的干细胞迁移至软骨,细胞活力良好,为OA 提供一种有前景的治疗方法。研究人员还利用UTMD技术治疗类风湿性关节炎(RA),RA会导致关节畸形,糖皮质激素作为一种常用药物需要大剂量长期使用,且疗效不明显,临床应用受限。Wang等[60]制备了负载地塞米松磷酸钠的脂质体,利用UTMD触发纳米粒子释放药物,有效缓解大鼠关节肿胀、骨侵蚀和炎症(图9)。因此,超声靶向药物递送是治疗RA的一种较有前景的策略。
超声可协同骨软骨损伤治疗。骨软骨的再生修复是临床上面临的挑战之一,特别是大面积骨软骨缺损,自体取骨存在出血感染、供体受损等缺陷。近几年组织工程技术发展迅速,研究表明组织工程技术可以联合超声促进药物释放,提高基因转染效率,促进骨软骨修复。Li等[61]将骨形态发生蛋白7(BMP7)包裹在微泡内,骨形态发生蛋白2(BMP2)附着在微泡表面,修复大鼠股骨缺损,结果证实超声能触发BMP2和BMP7释放,促进骨缺损愈合。Gong等[62]制备具有血管化能力和骨诱导生物活性的生物材料,并开发载有血管内皮生长因子(VEGF)的聚乳酸微泡,与UTMD相结合用于骨修复的血管生成和成骨诱导。该递送系统显著促进大鼠颅骨缺损的骨再生和血管化,具有一定的临床转化潜能。
超声还可以辅助肌肉组织的药物递送。Tang等[63]利用超声微泡递送cDNA,将胰岛素样生长因子-1(IGF-1)基因转染至大鼠损伤跟腱部位。治疗后的大鼠跟腱最大负荷、强度及极限应力均有显著提高,为超声增强的肌腱损伤基因治疗提供了依据。
综上所述,超声穿透性高、操作便捷、诊疗一体化的优势,使其在骨骼肌肉疾病的递送领域大有可为,但目前超声在骨骼肌肉系统的药物递送领域研究较少,未来可以将超声载体与组织工程支架结合,为骨关节炎、骨软骨缺损等疾病的治疗带来新的见解和思路。
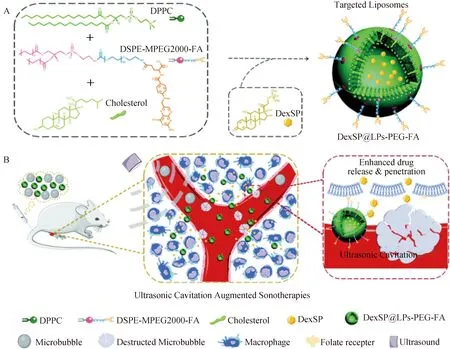
图9 靶向脂质体联合超声治疗大鼠类风湿性关节炎[60]Fig.9 Targeted liposomes combined with ultrasound in the treatment of rheumatoid arthritis in rats[60]
5 结语与展望
超声介导的药物递送体系在各类疾病的诊断和治疗中具有广阔的应用前景,与其他刺激响应性方法相比,超声的组织穿透力深、可控性高,并且能实现诊断治疗一体化,但它在临床转化上仍面临诸多挑战。药物递送的关键包括载药效率高、防止药物泄漏、避免药物失活、保证药物到达特定部位释放等。因此,理想的超声介导药物递送体系需具备以下特点:1)载体性能稳定,能避免药物在体内失活或提前泄漏;2)载药量高,能在靶组织积聚,具有合适的循环半衰期;3)良好的生物相容性,无毒副作用;4)对超声响应具有可重复性和预测性。除载体外,药物递送还受到超声参数、靶细胞类型、细胞微环境等因素的影响,因此要确立超声参数对不同靶组织的应用标准,避免超声机械效应和热效应等对正常组织造成损伤,从而进一步提高超声介导的药物递送的靶向性和安全性。
