不同浓度舒芬太尼配伍罗哌卡因应用于无痛分娩的效果分析
2022-10-18董文明吕东森
董文明,时 佳,康 力,吕东森,刘 华
(深圳市宝安区中医院麻醉科,广东深圳 518133)
无痛分娩即医学上所称的分娩镇痛。在生产过程中强烈的分娩疼痛会导致产妇产生紧张、恐惧等负面情绪,严重影响产程,危及产妇及婴儿的生命安全[1]。减轻产妇的分娩疼痛程度、探索安全有效的分娩镇痛方式则成为临床产科及麻醉医生关注的重点问题[2]。舒芬太尼复合罗哌卡因是临床上常用的镇痛药物,罗哌卡因心脏毒性小,低浓度罗哌卡因可有效阻滞神经信号转导,是可行走式分娩镇痛的首选药物[3]。舒芬太尼镇痛作用强且起效迅速,镇痛效果持续时间长[4],但是舒芬太尼的使用会增加孕妇恶心呕吐、尿潴留、皮肤瘙痒的风险,还可能导致新生儿评分量表(Apgar)评分降低[5]。为了降低运动阻滞程度和减轻产妇麻醉后的不良反应,提高分娩镇痛的安全性,本研究分别将不同浓度舒芬太尼配伍罗哌卡因应用于镇痛分娩,探讨合适的舒芬太尼浓度,为临床选择提供依据,现报道如下。
1 资料与方法
1.1 一般资料 选取2021年3月至12月深圳市宝安区中医院收治的105例足月妊娠产妇为研究对象,按照随机数字表法分为A组(35例,予0.1%罗哌卡因复合舒芬太尼0.5 μg/mL)、B组(35例,予0.1%罗哌卡因复合舒芬太尼 0.4 μg/mL) 和 C组(35例, 予 0.1% 罗 哌卡因复合舒芬太尼0.3 μg/mL)。A组产妇年龄 24~32岁, 平 均 年 龄(28.76±3.19) 岁;体 质 量 指 数(BMI)23~28 kg/m², 平 均 BMI(26.27±1.01)kg/m²;孕周37~41周,平均孕周(39.01±1.76)周。B组产妇年龄25~34岁,平均年龄(29.45±4.16)岁;BMI 22~28 kg/m²,平 均 BMI(25.35±1.16)kg/m²; 孕 周 37~40周,平均孕周(38.12±1.04)周。C组产妇年龄24~33岁,平均年龄(28.16±3.57)岁;BMI 23~29 kg/m²,平均 BMI(26.45±1.27)kg/m²;孕周36~40周,平均孕周(39.02±0.95)周。3组产妇一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经深圳市宝安区中医院医学伦理委员会批准,产妇以及家属对研究知情并签署知情同意书。纳入标准:①符合《剖宫产术后再次妊娠阴道分娩管理的专家共识(2016)》[6]中经阴道分娩的诊断标准,且经产科医师检查可经阴道分娩;②足月妊娠者;③单胎头位者;④无椎管内麻醉禁忌者;⑤经检查,胎儿及胎盘正常者;⑥美国麻醉医师学会(ASA)分级为Ⅰ~Ⅱ级。排除标准:①存在严重的心、脑、肺、肾等合并症者;②存在原发性高血压或妊娠高血压者;③BMI>30 kg/m2者;④术中产生仰卧位低血压综合征者;⑤术中应用影响血流动力学的血管活性药物者;⑥合并存在如巨大儿、胎盘早剥、前置胎盘、胎儿宫内窘迫等产科复杂情况者。
1.2 麻醉方法 产妇入产房后,镇痛前开放上肢静脉通道,连接英国牛津胎儿监护仪(迈瑞BeneViewT5,型号:FM820Encore)监测产妇生命体征和胎心,宫口开至1~3 cm时,从腰椎L3~L4间隙间行硬膜外穿刺并置入导管,深度约为3 cm,平卧后给予注射1.5%利多卡因注射液(上海朝晖药业有限公司,国药准字H31021072,规格:5 mL/支)3 mL,5 min 后观察产妇蛛网膜下腔和血管处,确认导管位置无误后连接硬膜外镇痛泵。在此基础上,A组产妇给予0.1%罗哌卡因注射液(阿斯利康制药有限公司,批准文号H20060137,规格:10 mL)联合0.5 μg/mL舒芬太尼注射液(宜昌人福药业,国药准字H20054171,规格:1 mL∶50 μg)混合液5 mL/h;B组产妇予以0.1%罗哌卡因注射液联合0.4 μg/mL舒芬太尼注射液混合液5 mL/h;C组产妇予以0.1%罗哌卡因注射液联合0.3 μg/mL舒芬太尼注射液混合液5 mL/h。镇痛采用产妇自控硬膜外镇痛(PCEA)模式,剂量8 mL /h,单次给药剂量为5 mL,间隔30 min。镇痛持续至分娩结束。产后2 h停药。
1.3 观察指标 ①比较3组产妇镇痛效果。包括镇痛起效时间、显效时间及镇痛总时间。②比较3组产妇产程时间。包括第一、二、三产程时间。③比较3组产妇不同时间疼痛视觉模拟评分法(VAS)评分。10分为剧烈疼痛,7~9分为重度疼痛,4~6分为中度疼痛,1~3分为轻度疼痛,0分为无痛[7]。④比较3组产妇运动阻滞评估(Bromage )评分以及各组新生儿出生后1、5 min的Apgar评分。0级:1~2分,无运动阻滞;1级:3~4分,髋关节不能屈曲,无法完成直腿抬高动作,但膝、踝关节均可充分屈曲;2级:5~6分,不能屈曲膝关节,仅能屈曲踝关节;3级:7~10分,不能屈曲踝关节或下肢不能运动[8];观察各组新生儿出生后1、5 min的Apgar评分:总分10分,≥8分正常,4~7分轻度窒息,<4分重度窒息[9]。⑤比较3组产妇不良反应发生率。不良反应包括恶心、呕吐、皮肤瘙痒、尿潴留。
1.4 统计学分析 采用SPSS 22.0统计学软件进行数据分析。计量资料以()表示,多组间比较采用单因素方差分析,多时间点比较采用重复测量方差分析,两两比较采用 LSDt- 检验;计数资料以[例(%)]表示,组间比较行χ2检验,等级资料比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 3组产妇镇痛效果比较 A组和B组产妇镇痛起效时间以及显效时间短于C组,差异有统计学意义(P<0.05);A组和B组镇痛总时间长于C组,差异有统计学意义(P<0.05);A组和B组产妇镇痛起效时间、显效时间以及镇痛总时间比较,差异无统计学意义(P>0.05),见表1。
表1 3组产妇镇痛效果比较(min,)

表1 3组产妇镇痛效果比较(min,)
组别 例数 起效时间 显效时间 镇痛总时间A 组 35 2.57±0.37 4.15±0.51 141.43±13.57 B 组 35 2.73±0.45 4.21±0.47 138.61±12.27 C 组 35 3.21±0.59 4.97±0.93 119.88±11.15 F值 16.943 16.300 31.383 P值 <0.05 <0.05 <0.05
2.2 3组产妇产程时间比较 3组产妇产程时间比较,差异无统计学意义(P>0.05),见表2。
表2 3组产妇产程时间比较(min,)

表2 3组产妇产程时间比较(min,)
组别 例数 第一产程 第二产程 第三产程A 组 35 408.32±92.6553.41±31.17 8.15±3.26 B 组 35 407.56±78.2957.26±25.91 8.37±2.98 C 组 35 409.45±81.1755.68±27.59 8.93±2.15 F值 0.004 0.164 0.704 P值 0.996 0.849 0.497
2.3 3组产妇不同时间VAS评分比较 镇痛前3组产妇VAS评分比较,差异无统计学意义(P>0.05),镇痛后,3组产妇VAS评分低于镇痛前,差异有统计学意义(P<0.05),镇痛10、30 min后,A组产妇VAS评分低于B组、C组,B组低于C组,差异有统计学意义(P<0.05),镇痛后60 min、宫口全开时3组产妇VAS评分比较,差异无统计学意义(P>0.05),见表3。
表3 3组产妇不同时间VAS评分比较(分,)
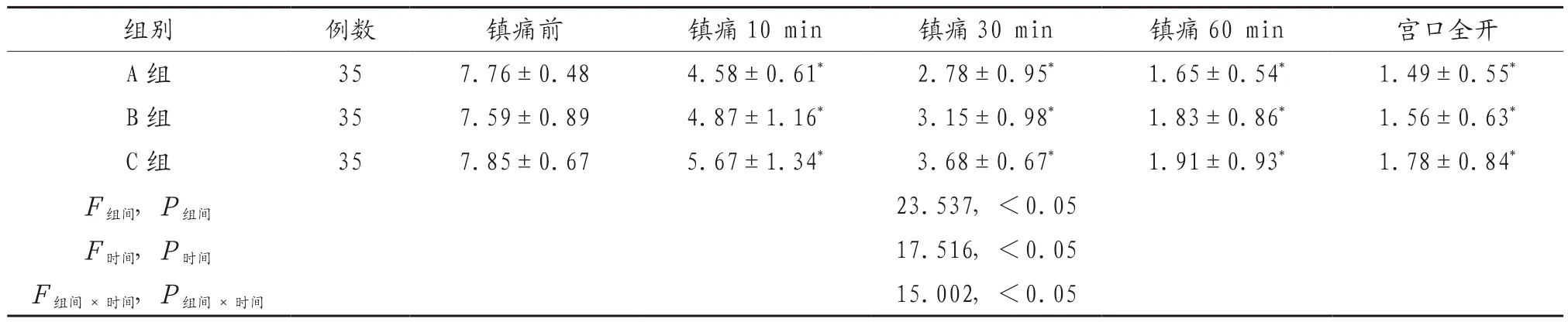
表3 3组产妇不同时间VAS评分比较(分,)
注:与同组镇痛前比较,*P<0.05。VAS:疼痛视觉模拟评分法。
组别 例数 镇痛前 镇痛10 min 镇痛30 min 镇痛60 min 宫口全开A 组 35 7.76±0.48 4.58±0.61* 2.78±0.95* 1.65±0.54* 1.49±0.55*B 组 35 7.59±0.89 4.87±1.16* 3.15±0.98* 1.83±0.86* 1.56±0.63*C 组 35 7.85±0.67 5.67±1.34* 3.68±0.67* 1.91±0.93* 1.78±0.84*F组间,P组间 23.537,<0.05 F时间,P时间 17.516,<0.05 F组间×时间,P组间×时间 15.002,<0.05
2.4 3组产妇Bromage评分及新生儿出生后1、5 min的Apgar评分比较 3组产妇Bromage评分比较,差异无统计学意义(P>0.05),3组新生儿出生后1、5 min的Apgar评分比较,差异无统计学意义(P>0.05),见表4。

表4 3组产妇Bromage 评分及新生儿出生后1、5 min的Apgar评分比较
2.5 3组产妇不良反应发生率比较 A组产妇不良反应显著高于B组、C组,差异有统计学意义(P<0.05),B组和C组产妇不良反应发生率比较,差异无统计学意义(P>0.05),见表5。

表5 3组产妇不良反应发生率比较 [例(%)]
3 讨论
分娩疼痛是由子宫收缩引起的生理性疼痛,其疼痛剧烈程度仅次于灼烧痛,而这种疼痛感会导致产妇体内产生的大量儿茶酚胺,造成心肌兴奋性增加、血压上升等不良影响[10]。为了避免分娩疼痛一部分产妇会选择剖宫产,但剖宫产术后恢复缓慢且产后并发症、子宫瘢痕等弊端需要产妇谨慎思考[11]。目前临床上广泛应用硬膜外镇痛分娩,这种方法安全、有效、便于实施。局部麻醉药物和阿片类药物是分娩镇痛的首选药物[12]。罗哌卡因是低浓度局部麻醉代表性药物之一,其脂溶性低,对中枢神经系统的毒性小,镇痛时间长,半衰期短,血浆清除率高,可有效作用于分娩镇痛[13]。
本研究结果显示,A组和B组产妇镇痛起效时间以及显效时间短于C组,镇痛总时间长于C组,提示舒芬太尼复合罗哌卡因可以有效缩短麻醉起效时间和显效时间,同时延长麻醉时间,麻醉作用明显,说明舒芬太尼浓度越高,镇痛效果越好,持续镇痛时间越长,但不良反应发生率与舒芬太尼浓度有关。3组产妇产程时间比较,差异无统计学意义,提示不同浓度舒芬太尼复合罗哌卡因并不会对产妇产程时间造成影响。舒芬太尼作为芬太尼的衍生物,是一种新合成的强效镇痛药,在国内外已广泛应用于各类外科手术,主要用于麻醉镇痛、诱导麻醉维持用药及术后镇痛,舒芬太尼是一种高选择性的受体激动剂,具有镇痛效应强作用时间长的优点[14]。本研究结果显示,镇痛10、30 min后,A组产妇VAS评分低于B组、C组,B组低于C组,但在镇痛后60 min、宫口全开时3组产妇VAS评分比较,差异无统计学意义,提示使用舒芬太尼复合罗哌卡因镇痛时前期舒芬太尼浓度越高镇痛效果更显著,后期镇痛效果不被所使用药物浓度影响。另外,本研究发现,3组产妇Bromage 评分以及新生儿Apgar评分比较,差异无统计学意义,提示不同浓度舒芬太尼复合罗哌卡因镇痛不会对产妇及其婴儿产生影响。汪胜友等[15]认为舒芬太尼复合罗哌卡因分娩镇痛安全有效,与本研究结果一致。舒芬太尼是芬太尼的衍生物,镇痛作用强,用药后起效迅速,持续镇痛时间长,麻醉效果显著。在分娩镇痛中应用舒芬太尼配伍罗哌卡因可以降低产妇运动阻滞的影响,消除软产道阻力,帮助产妇顺利分娩[16]。本研究结果还显示,A组产妇不良反应显著高于B组、C组,但B组和C组产妇比较,差异无统计学意义,提示舒芬太尼使用浓度过高更易引发不良反应发生,与代虹等[17]研究结果相似。使用高浓度的舒芬太尼后,产妇易出现咳嗽反射、嗜睡、呼吸抑制等不良反应,严重者会导致呼吸暂停、肌肉痉挛,加大产妇分娩难度,增加胎儿窒息风险,使用时应结合产妇身体情况和临床判断,选择合适用量[18-19]。
综上所述,0.40 μg/mL的舒芬太尼对分娩产妇硬膜外镇痛效果好,起效时间快,且不良发应发生率低,安全性高。因此,推荐该浓度配伍用于分娩镇痛。
