术前三维CT 血管成像评估肠系膜下动脉解剖特征
2022-10-16张鹏陈鑫张兰林曜吕剑波曾新宇王征李欣金曜陶凯雄
张鹏,陈鑫,张兰,林曜,吕剑波,曾新宇,王征,李欣,金曜,陶凯雄*
1.华中科技大学同济医学院附属协和医院胃肠外科,武汉 430022;2.华中科技大学同济医学院附属协和医院放射科,武汉 430022;3.华中科技大学附属医院外科,武汉430074
肠系膜下动脉(inferior mesenteric artery,IMA)处理是直肠癌手术中的重要步骤之一,术前了解动脉分支或变异,有助于外科医生制定手术策略,安全、快速地进行血管结扎和淋巴结清扫。IMA 解剖变异复杂多样,既往研究者通过尸体解剖、血管造影等方法从不同角度提出了多种IMA 形态学分型方法[1]。三维CT 血管成像(computed tomographic angiography,CTA)可清晰地展示IMA 的立体解剖形态及走行毗邻,提供术前参考依据[2]。本研究通过三维CTA 对肠系膜下血管的分支形态、走行毗邻进行统计分析为临床及外科手术提供参考。
1 资料与方法
1.1 一般资料
回顾分析华中科技大学同济医学院附属协和医院2018年1月至2019年12月接受IMA CTA 检查 的直肠癌患者临床及影像学资料。纳入标准:(1)经病理学检查确诊为直肠癌;(2)术前接受IMA CTA 检查且临床资料完整;(3)患者及家属签署知情同意书。排除标准:(1)临床资料不完整;(2)CTA 图像无法测量或难以识别;(3)患者拒绝签署知情同意书。本研究符合《赫尔辛基宣言》要求。患者及家属均签署知情同意书。
1.2 CTA 检查及图像分析方法
检查均使用Siemens Somatom Definition AS+64排CT(德国西门子)。扫描参数:管电压80~120 kV,智能毫安秒,层厚0.75~1.00 mm,层间距0.40~0.75 mm,FOV 512×512。检查前禁食8h。患者仰卧位,扫描范围自膈顶至坐骨结节水平。经肘静脉以4.0~4.5 ml/s 注射碘克沙醇(浓度320 mgI/m) 60~80 ml。采用团注追踪技术(阈值为100 HU)自动触发完成扫描。数据传输至专业后处理工作站syngo.via(德国西门子),在工作站上完成去除骨后,重组出肠系膜下动脉的容积再现技术(volume rendering technique,VRT)及多平面重组(multiple planar reconstruction,MPR)图像(MPR 图像包括矢状位、轴位、冠状位,重建层厚2.0 mm)。由两名有经验的放射科医生完成以下指标的测量及统计:肠系膜下动脉及其分支形态、IMA 根部至分支点距离(LIMA)、IMA 根部至腹主动脉分叉距离(DIMA)、IMA 根部横截面左结肠动脉(left colic artery,LCA)与IMA 及肠系膜下静脉(inferior mesenteric vein,IMV)的位置距离关系、LCA 走行、乙状结肠动脉(sigmoid artery,SA)数量及走行等。定量指标取均值,定性指标存在不一致时协商讨论后得出最终结果。血管分型方法参照Yada 分型[3]和Zebrowski 分型[4](图1)进行。
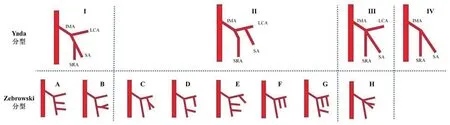
图1 IMA 分型方法间对应关系Fig.1 Correspondence between different IMA branch types classification
1.3 统计学方法
采用SPSS 25.0 统计软件进行统计学分析。计数资料采用例(%)描述,正态分布的计量资料采用()描述。计量资料采用t检验,计数资料组间比较采用卡方检验或费舍尔精确概率法。多组内两两比较采用Bonferroni 方法校正一类错误水准。计量资料的相关性分析采用线性回归,呈正态分布的参数用Pearson 相关性分析,呈非正态的参数用Spearman 相关性分析。P<0.05 为差异有统计学意义。
2 结果
2.1 IMA 分支类型
共纳入266例研究对象,其中男性187例,女性79例。年龄为(59.3±11.2)岁,身高为(166.6±7.1)cm,体质量为(63.2±10.6)kg,体质量指数(body mass index,BMI)为(22.7±2.8)kg/m2。将所有研究对象肠系膜下血管分别按Yada 分型和Zebrowski 分型方法进行分型,各分型对应关系及占比见图1,表1。各分型血管三维重建如图2 所示。全组LIMA为(39.1±10.1)mm、DIMA为(44.1±7.4)mm。LIMA与DIMA存在正相关关系(r=0.134,P<0.01)。不同分型对应的LIMA及DIMA如表2,3 所示。
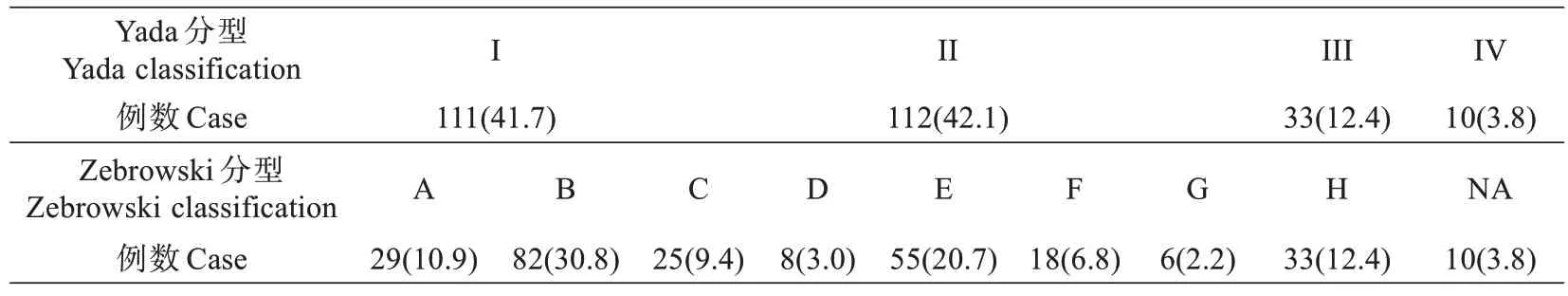
表1 各IMA 分型方法对应例数n(%)Tab.1 Data of different IMA Branch types classification n (%)
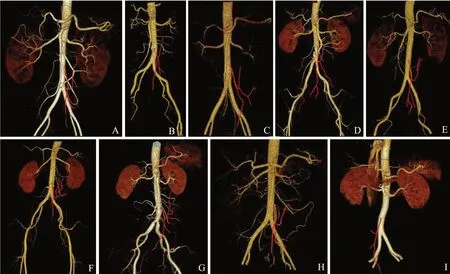
图2 Zebrowski 分型对应三维血管重建图形2A 示Zebrowski A 型、2B 示Zebrowski B 型,2A 及2B 示左结肠动脉为肠系膜下动脉独立分支,符合Yada I 型;2C 示Zebrowski C 型、2D 示Zebrowski D 型、2E 示Zebrowski E 型、2F 示Zebrowski F 型、2G 示Zebrowski G 型,2C-2G 示左结肠动脉与 乙状结肠动脉共 干,符 合Yada II 型;2H 示Zebrowski H 型,三分支均起自同一起点,符合Yada III 型;2I 示LCA 缺如型,符合Yada IV 型。Fig.2 Three-dimensional vascular reconstruction graphics of Zebrowski classification2A showed Zebrowski type A,2B showed Zebrowski type B,2A and 2B showed the LCA arose independently from the SA,conforming to Yada type I.2C showed Zebrowski type C,2D showed Zebrowski D,2E showed Zebrowski E,2F showed Zebrowski type F,2G showed Zebrowski G type.2C-2G showed the LCA and SA had a common trunk,conforming to Yada type II;2H showed Zebrowski H type,the LCA,SA and SRA arose from the same point,conforming to Yada type III;2I showed LCA absent type,conforming to Yada type IV.
2.2 IMA 与IMV 距离 关系
在IMA 起点横截面,IMA 起点与IMV 水平距离最小值为5.0mm,最大值为60.1mm,均值为(24.6±8.9)mm。在IMA 分支点横截面,IMA 分支点与IMV水平距离均值为(13.0±5.3)mm,最小值和最大值分别为2.3mm、41.5 mm。IMA 起点与IMV 水平距离与IMA 分支点与IMV 水平距离存在正相关关系(r=0.308,P<0.01)。不同分型对应的IMA 起点与IMV 的距离及IMA 分支点与IMV 的距离如表2 所示。
表2 IMA Yada 分型对应的解剖参数(,mm)Tab.2 Anatomical parameters of IMA branch types of Yada classification(Mean±SD,mm)
表2 IMA Yada 分型对应的解剖参数(,mm)Tab.2 Anatomical parameters of IMA branch types of Yada classification(Mean±SD,mm)
2.3 LCA 走行类型
表3 IMA Zebrowski 分型对应的解剖参数(,mm)Tab.3 Anatomical parameters of IMA branch types of Zebrowski classification(Mean±SD,mm)
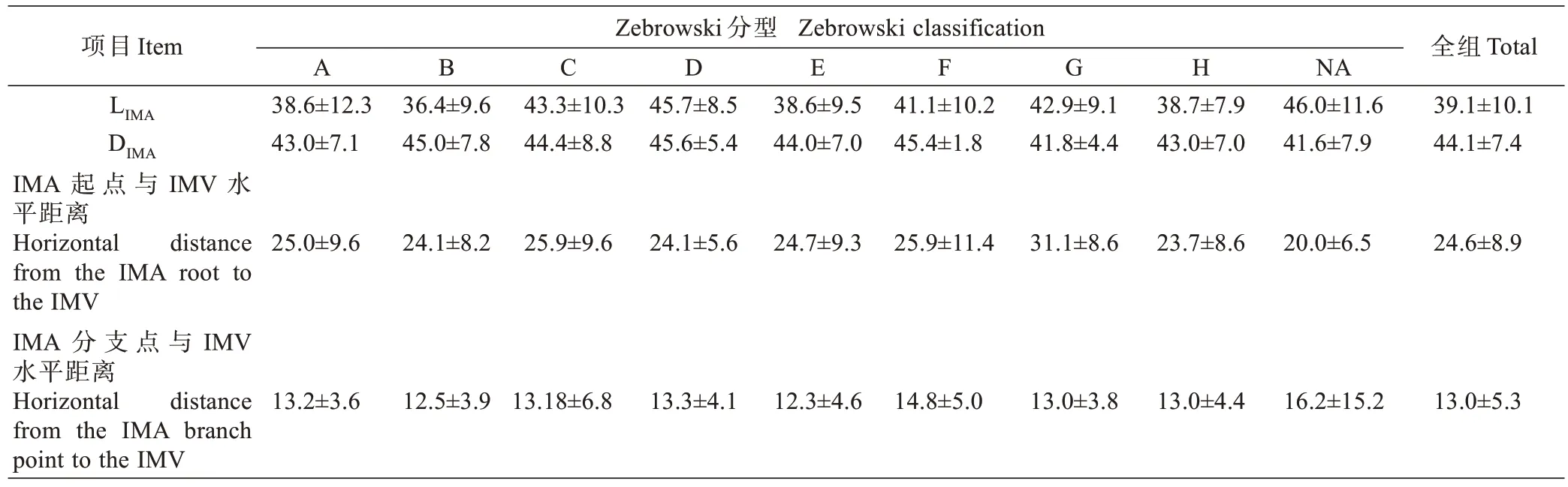
表3 IMA Zebrowski 分型对应的解剖参数(,mm)Tab.3 Anatomical parameters of IMA branch types of Zebrowski classification(Mean±SD,mm)
根据LCA 走行及与左肾间的关系可分为3 类,如图3。122例(47.6%)为高位型,LCA 走行于左肾内侧,供应结肠脾曲;88例(34.4%)为中位型,LCA 走行于左肾表面斜行供应降结肠近端;46例(18.0%)为低位型,LCA 走行于左肾下极以下,供应降乙交界结肠。3 种LCA 走行类型对应的LIMA分别为(35.5±8.9)mm、(40.6±10.2)mm 和(44.7±9.0)mm,差异有统计学意义(P<0.01)。两两比较显示高位型与中位型、高位型与低位型的LIMA具有显著差异(均P<0.01);对应的IMA 起点至LCA 的距离分别为(26.0±8.6)mm、(34.0±13.2)mm 和(57.5±23.5)mm,差异有统计学意义(P<0.01)。两两比较显示高位型与中位型、高位型与低位型的LIMA具有显著差异(均P<0.01)。在IMA 根部水平LCA 与IMV 的位置关系可归纳为3 类(图4):LCA 紧贴IMV 内侧,65例(25.4%);LCA 紧贴IMV 外侧,136例(53.1%);LCA 外侧远离IMV(距离>15 mm),55例(21.5%)。
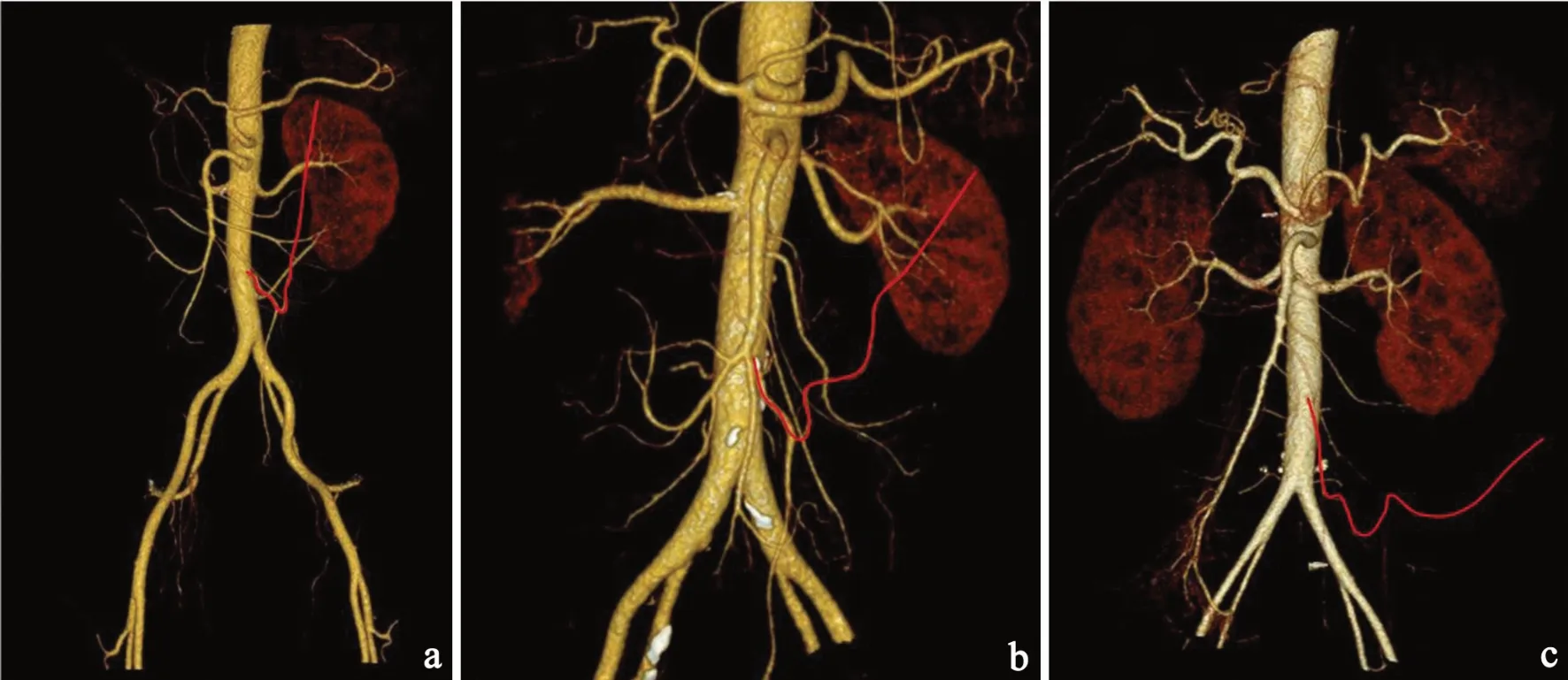
图3 LCA 走行及与左肾毗邻关系分类a型. 高位型,LCA 发出后与肠系膜下静脉紧密伴行并于左肾内侧上行b 型.中位型,LCA 向左上方斜行跨越左肾表面c 型.低位型,LCA 始终在左肾下极水平以下向左走行。Fig.3 Classification of the relationship between LCA with left kidneyType a, LCA went straight upward and medial to the inner border of left kidney,and closely accompanied the IMV; type b, LCA traveled upper left and diagonally,above the middle part of left kidney; type c, LCA traveled infer-olaterally,below the lower border of left kidney
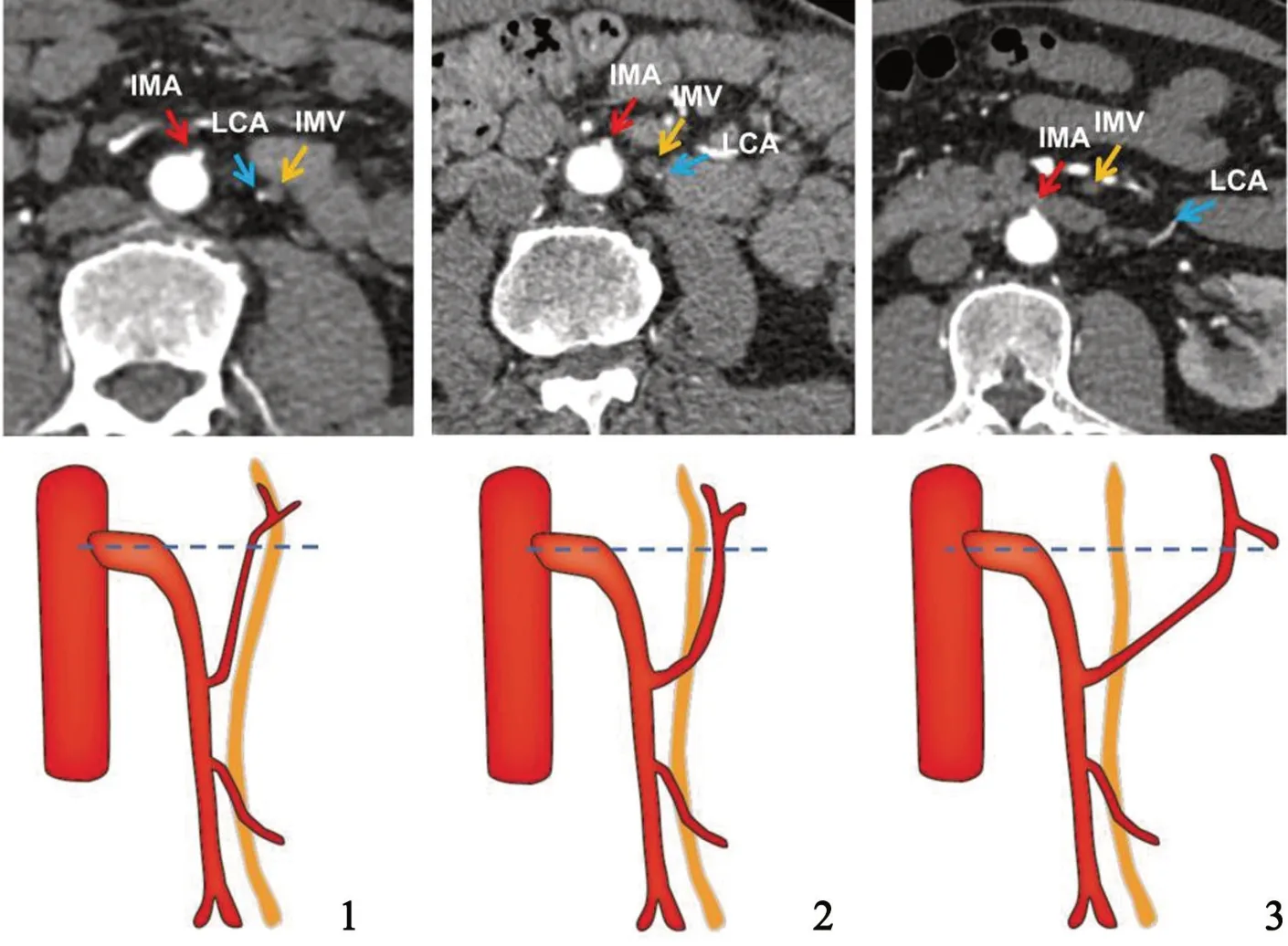
图4 LCA 与IMV 的位置毗邻关系分类1型. LCA 紧贴IMV 内侧2型. LCA 紧贴IMV 外侧3型. LCA 外侧远离IMV(距离>15 mm)Fig.4 Classification of the relationship between LCA and IMVType 1, the LCA was located just medial to the IMV; type 2, the LCA was located just lateral to the IMV; type 3, the LCA was located laterally distant from the IMV
3 讨论
术前判断肠系膜下血管的分支走行、解剖特点及位置毗邻对直肠癌手术十分重要。既往有学者通过尸体解剖对肠系膜下血管形态进行了研究,但相关方法及结果无法应用于患者,难以指导临床[5]。血管造影技术的出现让临床医师可在术前清晰地观察IMA的解剖形态及病变程度。但血管造影技术无法显示动静脉及其他脏器间的毗邻关系等缺点,限制了其在直肠癌术前评估中的应用[3]。随着CT 影像技术的进步,三维CT 血管造影以无创、经济、快捷地评估血管形态特征,并能进行立体重建展示等优势[6,7],成为术前评估肠系膜下动脉解剖形态的主要方法[2,8,9]。术前对肠系膜下血管进行三维重建有助于外科医师制定个体化的手术策略,进而缩短手术时间、降低术中血管出血发生率。本研究回顾分析直肠癌患者术前肠系膜下动脉CTA 结果,对IMA 血管分型、相关血管解剖参数等进行统计描述。
IMA 的解剖变异类型多样,Latarjet[5]等通过尸体解剖将IMA 分支简单地分为两类:扇形起源型,LCA和SA 共干发出;分散起源型,LCA 和SA 从主干分别发出。随着医学技术发展,对肠系膜下血管的研究不断深入、各种IMA 分类方法也相继被提出。目前应用较广泛的分型方法包括Yada 分型[3]和Zebrowski 分型[4]。Yada等将IMA 形态分 为4 种,分类的依据为LCA 是否存在及其发出位置和共干情况,侧重于描述各分支点在IMA 主干的分布情况。该分型方法使用中较为简便,但缺乏对血管分支的数量及位置分布情况的描述。相较于Yada 分型,Zebrowski 分型根据SA 的数目、形态及位置分布进行了细分。但8 种分型过于复杂、不利于临床使用,并且缺乏对LCA 缺如型IMA 的划分。以上两种IMA 分型之间既存在一定的对应关系,也各自具有特色,可相互补充。根据临床实际情况综合应用两种分型方法能够更为准确地描述解剖变异复杂的IMA 形态。
当前,直肠癌术中IMA 的结扎部位尚存争议[10,11]。高位结扎IMA 可彻底地清扫253组淋巴结,并有利于结肠的游离吻合[12]。但研究显示低位结扎IMA 保留LCA 也可达到与高位结扎相同的淋巴结清扫效果[13],且可能降低近端肠道缺血和吻合口漏的发生率[14,15]。低位结扎IMA 清扫253组淋巴结,需裸化IMA 及其分支血管根部,显露SA 后进行离断[16,17]。因此,肠系膜下血管的走行毗邻辨别是手术的基本前提。本研究对各型IMA 相应解剖参数,包括IMA、IMV 及LCA 间位置关系进行统计描述以供参考。IMA 起点及分支点横截面处IMA 与IMV 距离变异较大,部分患者此处仅数毫米,两血管间伴行紧密,因此在进行IMA 的裸化结扎过程中需加强对IMV 的保护。此外,LCA 走行偏向内上方患者的LIMA及LCA与IMA 距离显著偏短,术中操作范围较小,需提高警惕。
本研究应用CTA 对直肠癌患者肠系膜下血管的解剖分型及走行毗邻进行统计分型及描述分析,CTA可准确地为直肠癌手术血管处理提供术前参考。但CTA 对手术时间、术中血管并发症及出血量的影响仍有待进一步验证。