扫描式葡萄糖监测系统在糖尿病患者血糖管理中的临床应用
2022-10-13李冬玲
李冬玲
中山大学附属第三医院粤东医院内分泌科,广东 梅州 514700
糖尿病为临床常见慢性疾病,需终身用药治疗。在常规治疗基础上,动态实时监测血糖水平,有利于临床对患者用药、饮食等作出及时调整,从而更好地控制血糖水平[1]。血糖监测的重要性虽被认可,但我国血糖自我监测情况不佳,调查显示,遵从糖尿病自我监测的患者仅有18.98%,接受胰岛素治疗的患者33.05%未实施过血糖监测[2]。指尖血糖监测为临床常用监测血糖仪器,但需多次指尖采血,操作较为繁琐,数据不具有连续性,且受患者使用方法规范性影响,准确率随之变化。扫描式葡萄糖监测系统无需采血,可直接读取患者血糖数据,操作较为简单,可获取近8 h葡萄糖水平及预测血糖变化趋势,存储3个月的数据,还能够提高患者血糖监测主动性、积极性。基于此,选取中山大学附属第三医院粤东医院收治的40例糖尿病患者作为研究对象,分析扫描式葡萄糖监测系统对血糖管理的临床应用效果。现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2019年12月—2021年1月中山大学附属第三医院粤东医院收治的40例糖尿病患者作为研究对象,按随机数表法分为试验组(n=20)和对照组(n=20)。对照组:男13例,女7例;年龄29~68岁,平均年龄(52.59±5.56)岁;病程1~5年,平均病程(1.88±0.34)年;体质量指数(BMI)20~28 kg/m2,平均BMI(25.96±1.01)kg/m2。试验组:男15例,女5例;年龄29~68岁,平均年龄(53.30±5.84)岁;病程1~5年,平均病程(1.85±0.27)年;BMI 21~29 kg/m2,平均BMI(25.47±1.45)kg/m2。两组患者基线资料(性别、年龄、病程)具有可比性(P>0.05)。本研究经医院医学伦理委员会审批通过。
1.2 选取标准
(1)纳入标准:糖化血红蛋白10%~14%,均为2型糖尿病患者,病程<5年,年龄30~65岁,均知情本研究并签署知情同意书。(2)排除标准: 1型糖尿病患者,排除糖尿病急性及严重慢性并发症,排除感染性疾病,对医用级胶黏剂过敏。
1.3 方法
对照组予以指尖血糖监测联合胰岛素泵,佩戴美国美敦力公司生产712型胰岛素泵,依据患者入院时体质量,设定胰岛素泵初始计量;使用百捷血糖仪检测指尖血糖,于3餐前、3餐后2 h和睡前共测量7次,依据血糖水平调整胰岛素计量。试验组予以扫描式葡萄糖监测系统联合胰岛素泵,佩戴雅培辅理善瞬感扫描式葡萄糖监测系统与胰岛素泵,患者依据入院时体质量设定胰岛素泵初始计量,根据3餐前、3餐后2 h和睡前血糖测量结果,2~3 d调整一次胰岛素用量。两组患者均治疗14 d。
1.4 观察指标
(1)两组患者血糖指标对比。比较两组患者治疗前、治疗14 d后空腹血糖(FBG)、餐后2 h血糖(2 hFBG)、糖化血红蛋白(HbAlc)水平变化。(2)比较两组患者治疗后血糖达标时间、胰岛素用量、人均低血糖次数。(3)两组患者血脂指标对比。比较两组患者治疗前和治疗14 d后,胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)水平变化。(4)患者满意度。采用我院自制糖尿病患者满意度调查问卷对两组患者满意度进行调查,包括依从性、血糖检测自主性、血糖值较高时是否讨论药物剂量、饮食量、运动量、舒适度、发生低血糖次数、血糖平稳时间、血糖波动共9题,共90分,负向计分,分数越小,则表明满意度越高;≥70分为不满意,≤60分为满意,≤40分为非常满意。≤60分计入满意度。
1.5 统计学方法
采用SPSS 22.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料用例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗前后血糖指标情况
治疗前,两组患者FBG、2 hFBG、HbAlc水平对比,差异无统计学意义(P>0.05);治疗14 d后,试验组FBG、2 hFBG、HbAlc水平较对照组低,差异有统计学意义(P<0.05),见表1。
表1 两组患者治疗前后血糖指标情况(±s)

表1 两组患者治疗前后血糖指标情况(±s)
组别试验组(n=20)对照组(n=20)t值P值FBG(mmol/L)治疗前13.89±3.78 12.24±3.54 1.425 0.162治疗14 d后5.03±0.97 6.82±1.58 4.318<0.001 2 hFBG(mmol/L)治疗前14.11±3.23 13.45±3.07 0.662 0.512治疗14 d后7.76±2.46 9.97±2.97 2.563 0.015 HbAlc(%)治疗前11.67±1.32 11.72±1.35 0.118 0.906治疗14 d后6.63±0.46 7.24±0.52 3.929<0.001
2.2 两组患者治疗前后血脂指标情况
治疗前,两组患者TC、TG、LDL、HDL水平对比,差异无统计学意义(P>0.05);治疗14 d后,试验组TC、TG、LDL、HDL水平较对照组低,差异有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后血脂指标情况(±s) mmol/L
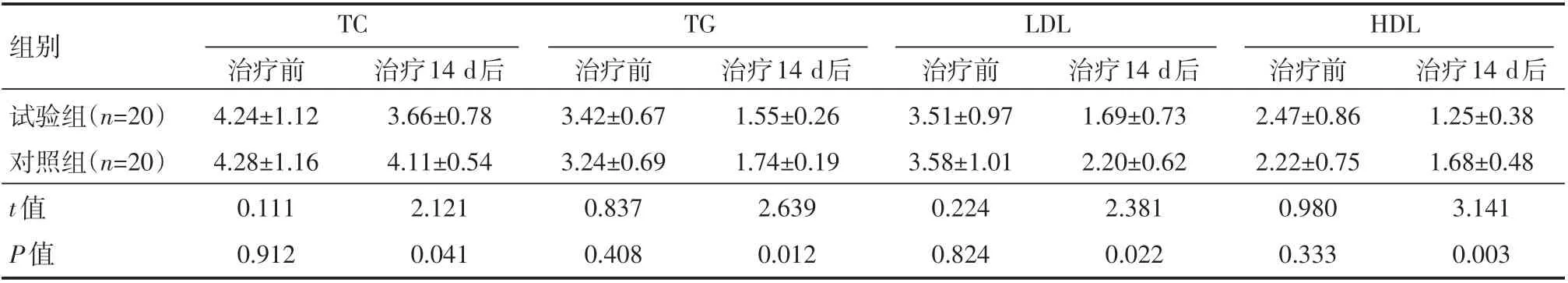
表2 两组患者治疗前后血脂指标情况(±s) mmol/L
TC TG组别试验组(n=20)对照组(n=20)t值P值治疗前4.24±1.12 4.28±1.16 0.111 0.912治疗14 d后3.66±0.78 4.11±0.54 2.121 0.041治疗前3.42±0.67 3.24±0.69 0.837 0.408治疗14 d后1.55±0.26 1.74±0.19 2.639 0.012 LDL治疗前3.51±0.97 3.58±1.01 0.224 0.824治疗14 d后1.69±0.73 2.20±0.62 2.381 0.022 HDL治疗前2.47±0.86 2.22±0.75 0.980 0.333治疗14 d后1.25±0.38 1.68±0.48 3.141 0.003
2.3 两组患者血糖达标时间、胰岛素用量、人均低血糖次数情况
试验组血糖达标时间较对照组短,胰岛素用量、人均低血糖次数较对照组少,差异有统计学意义(P<0.05),见表3。
表3 两组患者血糖达标时间、胰岛素用量、人均低血糖次数情况(±s)

表3 两组患者血糖达标时间、胰岛素用量、人均低血糖次数情况(±s)
组别试验组(n=20)对照组(n=20)t值P值血糖达标时间(d)5.22±0.72 6.78±0.98 5.737<0.001胰岛素用量(U/d)25.02±4.09 30.79±5.57 3.734 0.001人均低血糖(次)0.32±0.60 3.01±1.29 8.456<0.001
2.4 两组患者满意度情况
试验组患者满意度(90.00%)与对照组(75.00%)比较,差异无统计学意义(χ2=0.693,P>0.05)。
3 讨论
糖尿病发病率随着人们生活水平的提高有逐年上升的趋势,相关研究显示,全球有4.25亿人患有糖尿病,我国是糖尿病患病人数约有1.14亿,排名第一,其中2型糖尿病占85%~95%[3]。糖尿病多为胰岛素分泌不足或过多致使血糖升高,临床多为胰岛素、降糖药治疗,暂无治愈方法,治疗过程长。良好的血糖监测可及时对患者降糖方案进行调整,便于更好控制病情[4]。指尖血糖监测是不同时间段对患者采集指尖血,进行血糖检测,但指尖血包含成分较多,影响因素较大,误差较高,不能对患者血糖水平进行准确测量[5],影响药物调整精确程度,严重时会发生显著低血糖,危及生命安全。每次采指尖血带来的痛感使患者极易产生恐惧心理,导致后期不愿进行血糖监测。
葡萄糖是由毛细血管向组织液扩散的,组织液的葡萄糖值是重要的血糖指标。扫描式葡萄糖监测系统能够通过此方法连续检测体细胞之间液体中的葡萄糖值,获取大量血糖数据,数据实时更新,每隔15 min便会自动存储一次葡萄糖水平值,生成24 h血糖图谱,能及时发现血糖过高或过低,预测血糖变化的趋势,且存储血糖数据时间较长,仪器小巧便捷,携带方便[6]。本研究针对糖尿病患者采取扫描式葡萄糖监测系统,结果显示,治疗14 d后,试验组FBG、2 hFBG、HbAlc水平较对照组低,提示扫描式葡萄糖监测系统可改善患者FBG、2 hFBG、HbAlc水平。分析其原因在于,扫描式葡萄糖监测系统与传统血糖监测不同,是基于传感器的新型扫描式葡萄糖监测系统,传感器在工厂校准后,在患者佩戴期内,无需进行二次校准,当需测量患者血糖水平时,只需将扫描检测仪靠近传感器即可得出葡萄糖数值,不需要指尖血校准,可自动测量、获取、储存葡萄糖数据并且自动传送[7]。扫描检测仪接收数据后,便可显示患者当前葡萄糖水平,数据结果较为准确,误差较小,又因仪器可储存90 d内的葡萄糖数据,故可提供更为完整的葡萄糖图谱,可对胰岛素用量进行精准调整,改善治疗效果。本研究结果还显示,治疗14 d后,试验组TC、TG、LDL、HDL水平较对照组低,提示扫描式葡萄糖监测系统可调节TC、TG、LDL、HDL水平。分析其原因在于,描式葡萄糖监测系统通合理的自我监测,影响饮食习惯,从而正确饮食,控制脂肪、碳水化合物、蛋白质的摄取,进一步调节血脂水平[8]。本研究数据表明,试验组血糖达标时间较对照组短,胰岛素用量、人均低血糖次数较对照组少,可见扫描式葡萄糖监测系统可改善血糖水平,缩短血糖达标时间、减少胰岛素用量与低血糖次数。分析其原因在于,扫描式葡萄糖监测系统可随时查看患者血糖水平,对无症状低血糖可及时发现,且因可较长时间数据存储,故对血糖波动幅度更为直观,可更准确调整胰岛素剂量,因而可有效缩短血糖达标时间、降低低血糖发生率[9]。本研究数据提示,试验组患者满意度与对照组比较,差异无统计学意义,可见扫描式葡萄糖监测系统可改善患者满意度。分析其原因在于,扫描式葡萄糖监测系统避免多次取指尖血,可降低患者恐惧感与疼痛度,患者接受度更高,依从性更强,且监测结果更为简单易懂,故治疗效果更佳。仪器探头寿命更长,使用简便,且价格相对更低,患者可自行购买仪器,进行自我血糖监测,有助于治疗效果,改善患者满意度[10]。
综上所述,扫描式葡萄糖监测系统应用于糖尿病患者中,可控制糖尿病进展,缩短血糖达标时间,降低血糖,调节血脂,减少胰岛素用量,降低低血糖发生风险,提高患者满意度。
