基于多因素logistic回归及列线图模型预测脓毒症休克患者发生脑卒中风险
2022-10-12温州医科大学附属东阳医院急诊科322100
温州医科大学附属东阳医院急诊科(322100)
张海红 王 斌 吴晓雅△
【提 要】 目的 脓毒症是脑卒中的诱因,脓毒症休克患者短期或长期发生脑卒中风险明显增高,但所涉及的风险因素和潜在的机制尚不清楚,本研究拟探讨脓毒症休克患者发生脑卒中的相关危险因素。方法 选取 2015年6月-2021年8月浙江省东阳市人民医院诊治的脓毒症休克患者914例,根据五年内是否发生脑卒中分为卒中组(226例)和正常组(688例),收集患者基本信息和临床资料,通过logistic 回归模型、列线图模型、受试者工作特征曲线(ROC)等方法分析脓毒症休克患者发生脑卒中的相关因素。结果 与正常组相比,脓毒症休克发生脑卒中组年龄和TNT显著升高,总胆红素水平明显降低。结论 年龄、TNT和总胆红素水平是脓毒症休克发生脑卒中的独立风险因素,可以作为脑卒中的预测因子。采用适当的健康管理方法,有可能降低脓毒症休克患者脑卒中并发症的发生风险。
脓毒症是由严重感染、严重创伤、烧伤、休克、外科手术等引起的宿主反应失调的全身炎症反应综合征。脓毒症若得不到有效控制,会发生低血压、高乳酸、少尿、低氧血症、多器官功能障碍等,导致脓毒症休克。脓毒症患者出现脓毒症休克,病死率增加20%~30%[1]。随着医疗技术的发展,脓毒症的病死率从1991-1995年的46.9%降至2006-2009年的29%[2]。研究报道,脓毒症的存活者出院后会出现各种并发症,如心血管疾病、血栓性疾病,包括心肌梗死、充血性心力衰竭、心率失常、急性冠脉综合征、脑卒中等。
有研究显示,脓毒症休克是发生心血管疾病的长期危险因素,这种风险至少在出院后5年内持续存在,其中脓毒症休克治愈出院患者5年内发生脑卒中的几率是非脓毒症休克患者的1.64倍[3]。脓毒症可能是通过多种的病理生理过程成为多种心血管病发生的危险因素,如脓毒症诱发持续的宿主反应,包括失调的炎症、免疫功能、代谢、内皮功能障碍和凝血及改变并加速慢性病的发展轨迹[4]。目前还没有研究报道脓毒症休克后发生脑卒中的临床特征及相关风险因素,本研究通过对我院2015-2021年脓毒症治愈出院的患者进行随访,总结脓毒症休克后发生脑卒中的危险因素。
材料和方法
1.临床资料
本研究采用回顾性病例对照研究方法,选取2015年6月-2021年8月浙江省东阳市人民医院诊治的脓毒症休克患者为研究对象,通过患者回访记录其是否在五年内发生脑卒中。脓毒症休克的诊断标准参照2016年美国重症医学会与欧洲重症医学会联合发布脓毒症 3.0定义及诊断标准[1]。纳入标准为:(1)可疑或确诊感染,且序贯器官衰竭评分(sequential organ failure assessment,SOFA)≥2分;(2)脓毒症合并循环衰竭,血清乳酸(blood lactic acid,LAC)水平>2mmol/L;(3)患者需要加用血管活性药物维持平均动脉压≥65mmHg。排除标准为:(1)伴有其他严重心脑血管疾病;(2)患有恶性肿瘤;(3)患有其他慢性炎症反应性疾病。基于以上纳入排除标准,共有914名脓毒症休克患者进入本研究,其中男性患者为538例,女性患者为376例。年龄40~100岁,平均年龄(70.87±12.31)岁。
2.观察指标
3.统计学方法
本研究采用SPSS 22.0软件进行统计学分析。计量资料符合正态分布采用均数±标准差表示,组间差异用t检验分析;不符合正态分布用中位数(极小值-极大值)表示,组间差异用Wilcoxon秩和检验分析。计数资料用百分比表示,组间差异用卡方检验进行分析。脓毒症休克患者发生脑卒中危险因素采用多因素logistic回归进行分析,并绘制ROC曲线。用R包rms绘制预测模型的列线图、校准曲线,并进行Hosmer-Lemeshow拟合优度检验,以评估模型的准确性。
结 果
1.患者临床资料
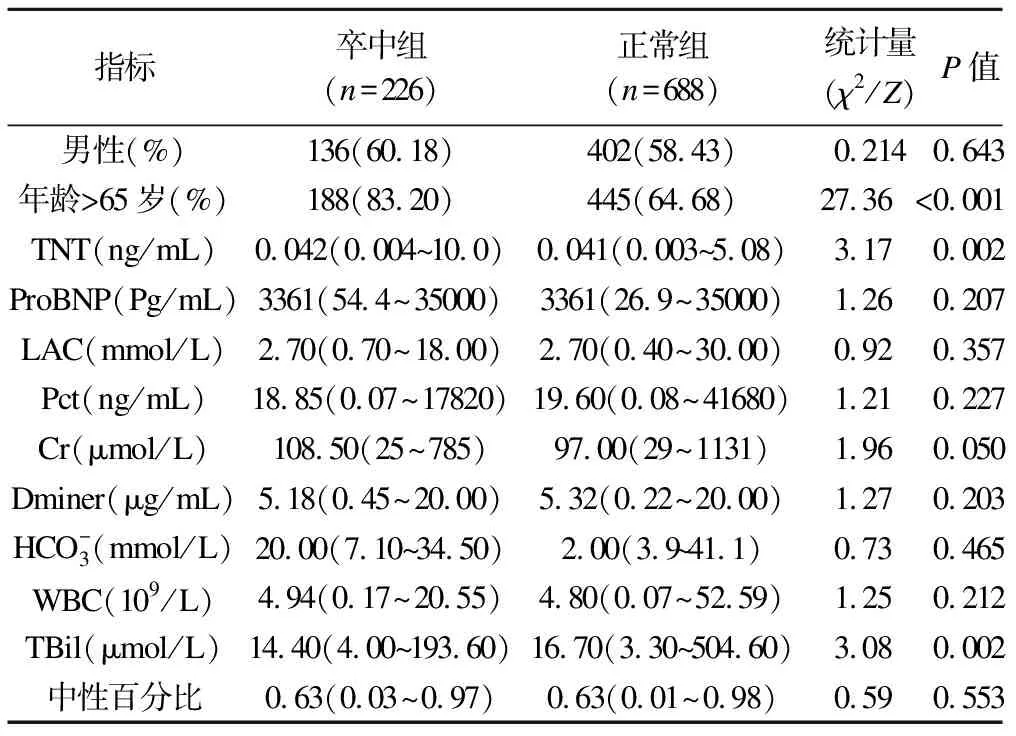
表1 卒中组和正常组患者临床资料
2.脓毒症休克患者五年内发生脑卒中风险的logistic回归分析
以脓毒症休克患者五年内是否发生脑卒中为因变量(1为发生,0为未发生),将表1中有统计学差异的年龄、TNT、Cr和TBil纳入方程进行多因素logistic回归分析。结果表明(表2),年龄、TNT和总胆红素是发生脑卒中的危险因素,年龄>65岁的脓毒症休克患者发生脑卒中的风险是<65岁患者的2.624倍。TNT较高的患者发生脑卒中的风险增加,而TBil水平与脑卒中发生的风险呈负相关。
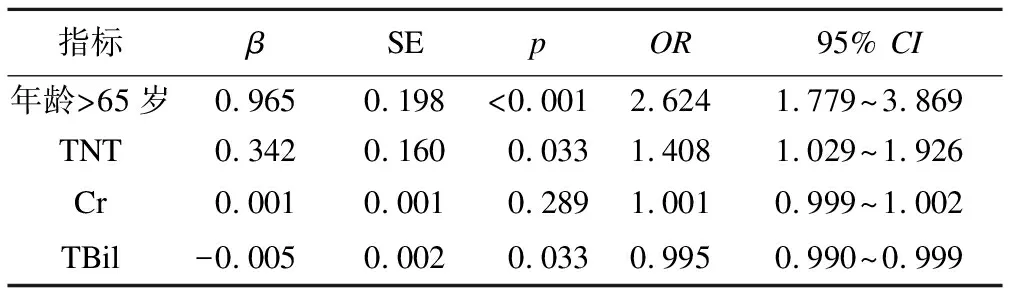
表2 脓毒症休克患者五年内发生脑卒中风险的logistic回归分析
3.脓毒症休克患者五年内脑卒中风险列线图模型建立
根据上述logistic回归分析结果,应用R包rms绘制了脓毒症休克患者发生脑卒中风险的列线图。结果显示,年龄>65岁患者较<65岁患者模型评分增加28分,TNT每增加1分,列线图模型评分增加10分,总胆红素每降低100μmol/L,列线图模型评分增加15分。
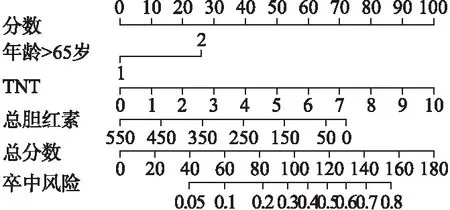
图1 脓毒症休克患者五年内脑卒中风险列线图
4.列线图模型验证
为了验证列线图模型对脓毒症休克患者五年内脑卒中风险预测的准确性,本研究绘制了该模型的ROC曲线。ROC曲线(图2)结果显示,该模型的AUC为0.705(P<0.001,95%CI:0.641~0.768),表明该模型能较大程度预测脑卒中的发生。在此基础上,对该模型进行校准并绘制校准曲线(图3)。校准曲线斜率近1,说明模型预测脓毒症休克患者发生脑卒中风险与实际发生风险一致性较好。

图2 脓毒症休克五年内脑卒中风险模型ROC曲线

图3 脓毒症休克五年内脑卒中风险模型校准曲线
讨 论
脓毒症休克是可以引起多器官功能障碍的疾病,具有较高的致死率,脓毒症休克治愈出院患者发生心、脑血管疾病的几率明显增加。本研究914例脓毒症休克患者中,出院五年内226例发生了脑卒中,发生率为24.7%。阐明脓毒症休克患者发生脑卒中的相关因素对于预防脑卒中的发生具有重要临床意义。
有研究显示,应用列线图模型可以预测临床不良事件的发生风险[5-6]。本研究发现,与脓毒症休克后未发生脑卒中患者相比,脓毒症休克后发生脑卒中的患者,其年龄、TNT和Cr增高,而TBil水平降低。多因素logistic回归结果显示,年龄、TNT和总胆红素是发生脑卒中的独立危险因素。年龄大于65岁的脓毒症休克患者发生脑卒中的风险更大,是年龄小于65岁患者的2.624倍。TNT较高的患者发生脑卒中的风险是较低患者的1.408倍,而TBil水平高的患者发生脑卒中风险降低为原来的0.995倍。上述模型用R绘制列线图后,可以直观分析出每个危险因素不同水平对于脓毒症休克后发生脑卒中的影响程度,便于更准确地对患者健康进行管理。
肌钙蛋白是一种心肌收缩相关调节蛋白,由肌钙蛋白C(TNC)、肌钙蛋白T(TNT)和肌钙蛋白I(TNI)3个亚基组成。其中,TNT是反应心肌损伤的血清标志物。正常人体中,TNT水平较低,心肌损伤后2~8h释放入血,12~24h达到高峰,10~15天恢复正常,TNT在诊断心肌损伤时具有良好的敏感性和特异性,可以用于急性心肌梗死患者的早期诊断[7]。研究发现TNT与其他疾病的病情进展、预后评估有密切关系,如病毒性心肌炎、高原肺水肿[8]、主动脉夹层[9]、脓毒血症[10]、脑卒中[11]等。有研究显示,TNT存在于严重脓毒症和脓毒症休克患者中,与疾病严重程度和生存相关[12-13]。Ghorbani等人发现,10%~30%的急性中风患者血清TNT升高,并且血清TNT升高与脑特定区域损伤有关[14]。Lanying He[15]等报道高水平的血清TNT是卒中后死亡或严重残疾的独立危险因素,提示血清TNT可能对缺血性卒中预后不良有预后价值。本研究结果显示,血清TNT较高的脓毒性休克患者发生脑卒中的风险是TNT较低患者的1.408倍,提示血清TNT水平可作为脓毒性休克患者发生脑卒中的独立危险因素。然而对于TNT升高是如何增加脑卒中风险的病理机制目前尚不清楚,推测可能与脑心综合征发生的机制相关。
血清总胆红素是红细胞衰老后的分解产物,在肝脏代谢后排出体外。血清总胆红素的高低能反应肝脏造血功能的好坏。研究报道,胆红素具有抗氧化、抗炎、抑制血管平滑肌细胞增殖等作用。研究发现高胆红素与缺血性脑卒中的发生呈负相关[16]。本研究结果显示,脓毒症休克发生脑卒中患者的血清总胆红素水平低于对照组,而且列线图结果显示,总胆红素每降低50,列线图模型评分增加10分权重。可能原因是高水平的胆红素在疾病的发生和发展过程中发挥了抗炎、抗氧化应激反应和抗动脉粥样硬化的作用,是机体对抗疾病损伤、降低脑血管系统损伤风险的一种表现。
综上所述,本研究对914例脓毒症休克患者进行研究,发现脓毒症休克后患者有较大的脑卒中风险,并且与患者的年龄、TNT和总胆红素水平密切相关。脓毒症治疗出院后,对住院期间以上结果异常的患者进行必要的健康管理,有助于降低术后脑卒中的发病风险。
