以药师为主导的全程化用药管理模式在风湿免疫性疾病中的实践研究Δ
2022-10-10刘剑敏林奕凯黄鹤归黄烨范秋玉杨惠琴张韶辉武汉市第一医院药学部武汉40022湖北科技学院药学院湖北咸宁4700武汉市第一医院风湿免疫科武汉40022
刘剑敏,林奕凯,黄鹤归,黄烨,2,范秋玉,杨惠琴,张韶辉#(.武汉市第一医院药学部,武汉 40022;2.湖北科技学院药学院,湖北 咸宁 4700;.武汉市第一医院风湿免疫科,武汉 40022)
风湿免疫性疾病致残率高、致死率高,被WHO列为继心脑血管疾病和肿瘤之后威胁人类健康的第三大杀手。该病是一组以侵犯皮肤、肌肉、关节、肾脏、血液系统为主的自身免疫性疾病,通常多病共存,部分患者甚至因病情进展而致残,丧失劳动力,给患者家庭和社会带来沉重的经济负担[1-3]。风湿免疫性疾病患者通常会出现免疫功能紊乱或低下,而常用药物(如糖皮质激素、免疫抑制剂)会导致患者免疫力进一步降低[4-5]。风湿免疫性疾病治愈难、病程长、易复发,必须依靠医药护全面协作,制定适合患者个体的治疗策略和疾病健康管理模式[6-7]。笔者基于团队前期建立的医药护一体化监管模式[8],结合风湿免疫科患者用药特点,以药师为主导,对门诊患者和住院患者实施同质化管理,对药物治疗和治疗药物监测(therapeutic drug monitoring,TDM)的全过程实施药学干预,取得了一定成效。现将研究结果报道如下,以期为进一步优化风湿免疫性疾病患者用药管理模式提供参考。
1 资料与方法
1.1 一般资料
选择2018-2020年在武汉市第一医院(以下简称“我院”)风湿免疫科使用他克莫司或环孢素治疗的122例风湿免疫性疾病患者为研究对象,以2018年1月-2019年6月收治的44例患者作为对照组,2019年7月-2020年12月收治的78例患者作为观察组。本研究的纳入标准为:(1)2018-2020年在我院风湿免疫科接受他克莫司或环孢素治疗,并实施TDM的住院或门诊患者;(2)年龄≥18岁。本研究的排除标准为:(1)主动出院或死亡者;(2)合并肿瘤者;(3)无法有效沟通者。2组患者的性别、年龄等一般资料比较,差异均无统计学意义(P>0.05),具有可比性,详见表1。本研究通过我院医学伦理委员会审核,伦理号为W202209-01。

表1 2组患者一般资料比较
1.2 方法
对照组患者采用传统监管模式,即住院患者由管床医师、病区责任药师、管床护士三方各自按照常规工作模式开展工作,彼此之间相对独立。门诊患者不在此监管体系内。该组病区责任药师主要为专科临床药师,负责风湿免疫科药学查房,协助管床医师完成住院患者药物遴选、方案制定,并点评和审核该科用药情况。个体化药师主要负责标本进入实验室后的检测分析和结果发布,较少与医护沟通,未涉及标本源头管理(即标本评估与医嘱干预)、结果解读和用药建议。工作流程见图1。

图1 2组患者风湿免疫药物治疗医药护具体工作流程图对比
观察组患者采用以药师为主导的全程化用药管理模式,即成立由管床医师、病区责任药师(包括专科临床药师和个体化药师)、管床护士组成的用药管理团队。根据作者团队前期建立的医药护一体化监管模式,医药护明确各自在药物治疗和TDM全程化用药管理中的分工和职责[8],并按照图1流程指导风湿免疫性疾病患者药物治疗。整个过程以药师为主导,药师建立畅通的信息沟通渠道(如微信工作组、医药查房、药学晨会等),以患者和样本为中心,借助信息化手段(如系统弹框、拦截、危急值设置)提高反馈效率。与对照组不同的是,观察组个体化药师对门诊和住院患者实施同质化管理,深入用药和TDM分析全过程,引入标本源头管理,如规范医嘱表述,干预管床医师用药医嘱用药频次,要求改为精确形式——q12 h、q24 h等;个体化药师严格审核管床医师TDM医嘱规范性(明确采血时间点)及护士对“末次用药时间”和“采血时间”标注的执行情况,并将之纳入护理人员质控管理。以药师为主导的全程化用药管理模式中各方的具体职责见表2。
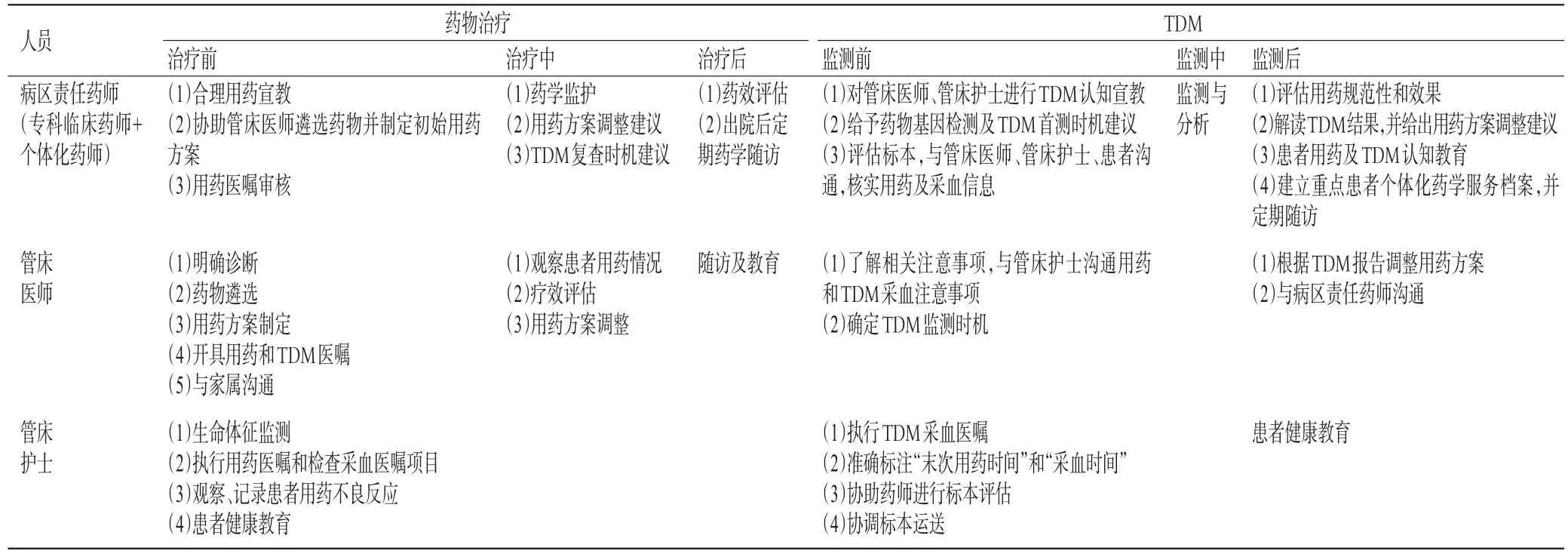
表2 以药师为主导的全程化用药管理模式中各方的具体职责
1.3 评价指标
本次研究采用8个指标对不同模式用药管理的效果进行评价。(1)用药日剂量:纳入患者每天使用他克莫司或环孢素的平均总剂量。(2)血药浓度达标率:他克莫司或环孢素血药浓度标本(本研究中标本以例次计)须按照《临床化学检验血液标本的收集与处理:WS/T 225-2002》采集[9],并在用药满3 d后、下一剂用药前0.5 h内采血。他克莫司治疗窗为5~10 ng/mL,环孢素治疗窗为100~150 ng/mL,血药浓度结果在以上范围内视为“达窗”。血药浓度达标率(%)=血药浓度达窗例次/TDM总例次×100%。(3)问题标本发生率:将未按照“1.3(2)”项下要求进行采集的标本视为“问题标本”。问题标本发生率(%)=问题标本例次/标本总例次×100%。(4)平均住院日:各组患者在本研究阶段入院的平均天数。(5)出院6个月再入院率:因风湿免疫性疾病加重再次入院的情况,排除因其他疾病或接受周期性免疫抑制剂及生物制剂静脉输液治疗而入院的患者。出院6个月再入院率(%)=出院后6个月内入院例数/组内总例数×100%。(6)用药依从性评分:在患者出院前,采用Morisky用药依从性问卷进行用药依从性评分,涉及8个问题,满分为8分,其中≤5分表示依从性差,6~7分表示依从性中等,8分表示依从性好[10-11]。(7)患者满意率:患者出院6个月随访时,个体化药师就药师干预与药学服务部分对患者进行问卷调查,最终分为很满意、满意、不满意3个等级。患者满意率(%)=(很满意例数+满意例数)/组内总例数×100%。
1.4 统计学方法
采用SPSS 22.0软件进行统计分析。满足正态分布的计量资料以±s表示,组间比较采用两独立样本t检验;非正态分布的以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验。计数资料以率表示,组间比较采用χ2检验。检验水准α=0.05。
2 结果
对照组44例患者,实施TDM 53例次,其中他克莫司监测18例次、环孢素监测35例次;观察组78例患者,实施TDM 123例次,其中他克莫司监测55例次、环孢素监测68例次。观察组患者他克莫司日剂量、环孢素日剂量、环孢素血药浓度达标率、问题标本发生率、出院6个月再入院率、用药依从性评分、患者满意率均显著优于对照组(P<0.05)。结果见表3。

表3 2组患者评价指标比较
3 讨论
由于药师参与慢性病管理,如高血压[12]、血液透析[13]、糖尿病[14-15]等,使患者的临床指标得到显著改善,因此医院药师已成为慢性病管理医疗团队中的重要组成人员。我国风湿免疫科起步晚,患者对风湿免疫性疾病的认知程度低下,亟待广大医务工作者加强宣教。目前,已有药师针对风湿免疫性疾病患者药学监护做了探索。姚瑶等[16]研究显示,药师参与全程化药学监护后,风湿免疫性疾病患者用药依从性佳的比例从57.1%上升至82.1%。蒋媛等[11]研究显示,以药师为主导的慢性病药物治疗管理模式使干预组风湿免疫性疾病患者的出院后3个月临床疗效指标、6个月临床疗效指标、依从性评分、不良反应发生率等显著改善。张春歌等[17]研究显示,在药学干预下长期口服糖皮质激素的风湿免疫科门诊患者,其用药依从性、用药信念、自我效能、对疾病和药物的知晓水平、疾病控制情况均显著高于非干预组患者。周倩等[18]关于药师参与风湿免疫科临床药学实践的研究表明,临床药师需要全方位开展制定药物治疗方案、提供用药咨询、处理药物相关不良反应、完善患者用药监护信息等工作。
免疫抑制剂是风湿免疫科的常用药物,TDM指导此类药物合理使用对保证风湿免疫性疾病患者治疗效果起着至关重要的作用。谢文慧等[19]研究显示,采用TDM指导系统性红斑狼疮患者用药,可使他克莫司剂量得到精确调控,比经验治疗更有助于医师权衡利弊,使患者获益最大化。TDM作为一门交叉应用学科,涉及医师、护士、药师、患者、患者家属等多方,因此需要提高各方的协作意识,加强沟通交流[20]。我国《治疗药物监测工作规范专家共识(2019版)》明确,药师指导下的TDM服务在患者药物治疗时能起到提高疗效、减少毒性的作用[21]。TDM有别于检验科的普通生化检测,其具有与药品特性相关的独特性,从分析前的标本采集到用药方案实施,都有严格的时间规定,某些人群甚至需要事前行药物基因检测,这些均需要个体化药师的药学专业指导。因此,本研究观察组强化个体化药师在全程化用药管理中的主导作用,由个体化药师从他克莫司和环孢素药动学原理和临床监测适应证等角度加强对医药护三方的宣教,这与美国临床药学学院临床药动学咨询服务的实践规则相似[22]。TDM实施的全过程需要医药护通力配合,本研究团队经过数年的临床实践,摸索出一套以药师为主导的全程化用药管理模式,明确了医药护各方在药物治疗前、中、后,以及TDM监测前、中、后各环节的分工、职责和工作流程,形成良性闭环管理。长期以来,大多数医院的TDM工作忽略了个体化药师的作用,监测与用药指导割裂,甚至没有提供个体化用药指导,使得TDM的临床价值被严重低估;并且将TDM等同于普通生化检测,忽略了标本的源头管理,结果解读时又缺乏对标本的客观评估,造成相当多的TDM数据被误读[8,23]。本研究中,观察组个体化药师参与用药和分析全过程,加强标本源头管理,有效减少了管床护士医嘱执行时的偏差,保障了患者用药规范性,有利于维持体内血药浓度稳定;确保了标本采集的规范和准确,并保障了血药浓度结果的客观性和可靠性。本研究中,2组患者他克莫司血药浓度达标率均较高,观察组患者环孢素血药浓度达标率显著高于对照组,值得一提的是观察组患者TDM监测例次明显高于对照组,这提示临床对此类免疫抑制剂药物TDM的重视度和认知度有所提升。专科临床药师和个体化药师各司其职,发挥各自专业特长,充分体现了药师价值,切实发挥了TDM在免疫抑制剂药物治疗中的作用。
本研究对门诊患者与住院患者实施同质化管理,做好全过程、全生命周期的药学监护,这项工作主要由个体化药师主导完成。笔者在前期风湿免疫门诊TDM患者随访中发现,脱离了医药护监管体系,门诊患者用药变得比较自我,如自行停药或换药、用药时间随意、不按规定时间复诊、不复查相关指标等。梁秋丽等[24]研究显示,门诊慢性病患者的合理用药率仅为40.70%,而药师干预的观察组患者的合理用药率显著高于对照组。同样,笔者所在医院TDM问题标本也更多发生在门诊患者中,这部分患者是健康管理的薄弱环节。出于对免疫抑制剂不良反应的恐惧及对费用的担忧,不少风湿免疫性疾病患者自行减停药物,造成病情反复甚至恶化。即便是依从性高的患者在常规复查中也极易出现采血时间不规范、用药时间错误等各种问题,最终造成TDM结果偏差较大[25]。这些与用药相关的专业问题需要药师反复指导和跟踪才能使患者在认知上得到改变,进而使其行为习惯发生改变;而患者是用药的最终受益者,理应在用药管理上充分发挥其主观能动性。我院风湿免疫科患者只要常规使用了他克莫司或环孢素,便建立了个体化药学服务档案,药师持续跟踪随访和监护,强化合理用药的科普宣教,有效改善了患者用药依从性,降低了患者问题标本发生率。
综上所述,以药师为主导的全程化用药管理模式,增强了医药护三方在风湿免疫科药物治疗、TDM全过程各个阶段的协作性,充分确保了治疗和分析各个环节的精准高效。但本研究也存在一定局限性,如没有将未实施TDM的风湿免疫性疾病患者作为对照等,可能造成研究结果偏倚,下一步本课题组将考虑扩大样本量和增加考察因素继续深入研究。
