妇产科地中海贫血基因诊断对优生优育的指导意义研究
2022-10-10程大梅
程 大 梅
(荆门市第二人民医院 荆门 448000)
地中海贫血是血液系统常见遗传病的一种,指珠蛋白基因缺陷或缺陷导致血红蛋白珠蛋白肽链中某种或多种合成受到抑制导致合成不平衡而引起的一种溶血性疾病,临床表现存在一定差异,轻型地贫可不出现任何症状,而重型地贫可于出生后数日出现肝脾肿大、黄疸、贫血等症状,多数患儿可引起发育不良,对患儿健康产生不利影响,甚至可导致患儿死亡[1]。我国地贫高发区域位于南方,其中β地贫携带率高达3%,α地贫携带率可达到10%[2-3]。因此,对地贫产前筛查工作显得极为重要及迫切,以防止重型地贫儿出生[4]。本次选取2020年1月-2021年12月于荆门市第二人民医院妇产科门诊接受常规产检的孕期夫妇共1542例,研究诊断地中海贫血基因在优生优育指导中的应用价值。
1 资料与方法
1.1 一般资料
研究对象选取2020年1月-2021年12月于荆门市第二人民医院妇产科门诊接受常规产检的夫妇共1542例,夫妇双方均为当地户籍,其中男771例,年龄21岁-45岁,平均(27.59±2.61)岁;女771例,年龄22岁-38岁,平均(27.65±2.47)岁。入组者均签署知情同意书。
1.2 方法
入组者均行血常规及血红蛋白电泳,并检测地中海贫血基因:
1.2.1 血细胞分析方法
设备选用XN型全自动血细胞分析仪,由日本希森美康公司提供,开展血常规五分类检查,测定红细胞计数及血红蛋白浓度;设备选用SH-2020A型仪器行血红蛋白电泳,测定方法为全自动琼脂凝胶电泳法;每份样本均采集2ml外周血置入EDTA抗凝管,保存于温度为2℃-8℃环境中备用,试剂均为厂家配套试剂。以平均血红蛋白量(MCH)≤27pg,和/或红细胞平均体积(MCV)≤82fl,和/或HbA2≤2.4,和/或HbA2≥3.5为血液学指标筛查出地中海贫血高危人群。
1.2.2 地中海贫血基因诊断方法
设备选用Lab-Aid820型全自动DNA提取仪,提取全血DNA,试剂采用批号分别为170104、17060试剂,每份样本均取EDTA-2K抗凝静脉血,行PCR扩增(一管扩增),导流杂交基因芯片技术(FHGC)进行膜杂交,并读取结果。
1.2.3 优生优育指导
针对HbA2降低或疑似α地贫者,行α-基因检测,若夫妇一方证实为α地贫,继续妊娠,若双方均证实为α地贫,行胎儿产前诊断;针对夫妇中一方疑似α地贫另一方疑似β地贫者,分别行α-基因检查、α+β基因检查,若夫妇双方均证实为α地贫,行胎儿产前诊断,若一方证实为α地贫,另一方证实为β地贫,继续妊娠;针对HbA升高者,行α+β基因检查,若双方均证实为地贫或α复合β地贫或一方β地贫一方α复合β地贫,行胎儿产前诊断;若检查结果均为正常,继续妊娠并行胎儿产前诊断。
1.3 观察指标
计算基因突变阳性率,分析α-地贫基因、β-地贫基因及αβ复合型地贫基因的的突变类型及分布情况,对产前诊断结果进行分析,并统计高危地贫胎儿的妊娠结局。
1.4 统计学分析
经SPSS19.0软件分析研究数据,计量资料(符合正态分布)、计数资料分别用(±s)、%表示,分别经t、χ2检验。P<0.05即差异有统计学意义。
2 结果
2.1 基因突变阳性率分析
1542例地贫筛查试验结果显示,初筛阳性340例,初筛阳性率为22.05%,对初筛阳性者开展地中海贫血基因诊断结果显示,阳性218例(14.14%),其中诊断为α-地中海贫血140例,占比为64.22%,诊断为β-地中海贫血62例,占比为28.44%,诊断为αβ复合型地中海贫血16例,占比为7.34%,见图1。
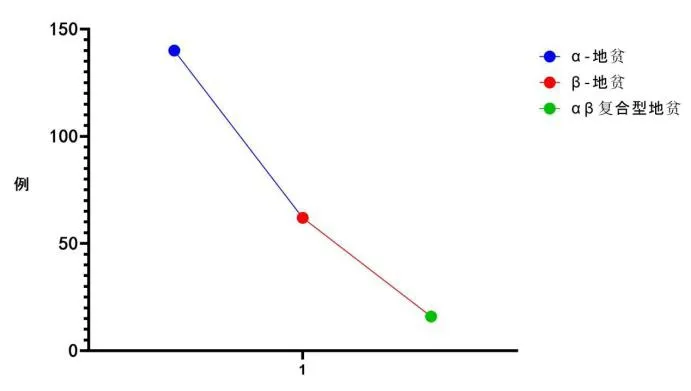
图1 基因突变类型分布
2.2 α-地贫基因突变类型及分布情况分析
140例α-地贫基因阳性患者中,共检出19种基因突变类型,α缺失型基因以--SEA为主,共66例,占比为47.14%,α突变型基因以αCSα为主,共19例,占比为13.57%;-α3.7基因类型26例,占比为18.57%,其他基因突变类型共29例,占比为20.72%,见图2。

图2 140例α地中海贫血基因突变类型及分布情况
2.3 β-地贫基因突变类型及分布情况分析
62例β-地中海贫血基因阳性患者中,共检出13种基因突变类型,CD41-42基因类型32例(51.61%),CD-17基因类型23例(37.10%),-28基因类型、CD27-28、CD14-15基因类型均为1例,占比均为1.61%,其他基因类型4例(6.45%);CD41-42与CD-17基因类型占所有β-地中海贫血基因突变类型患者的88.71%,见图3。
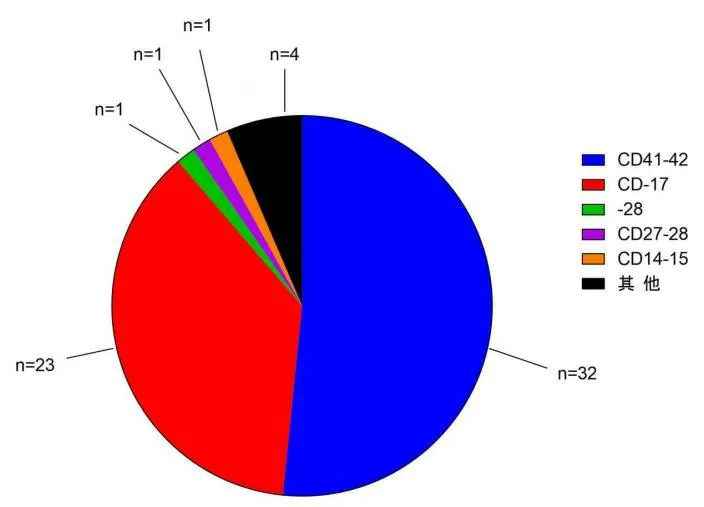
图3 62例β地中海贫血基因突变类型及分布情况
2.4 αβ复合型地贫基因突变类型及分布情况分析
16例αβ复合型地贫基因阳性患者中,--SEA/CD41-42基因类型8例(50.00%),-α3.7/CD41-42基因类型4例(25.00%),--SEA/CD-17基因类型3例(18.75%),-SEA/CD14-15基因类型1例(6.25%),见表1。

表1 16例αβ复合型地贫基因突变类型及分布情况
2.5 产前诊断结果及高危地贫胎儿的妊娠结果分析
49对双方均为同型基因高危地贫夫妇种孕产妇开展产前诊断结果显示,正常胎儿检出14例(28.57%),各类α地贫静止型胎儿检出4例(8.16%),各类α地贫标准型胎儿检出8例(16.33%),各类轻型β地贫胎儿检出6例(12.24%),各类αβ复合地贫轻型患儿检出3例(6.12%),各类重型/中间型(α地贫,β地贫或αβ复合地贫等)地贫胎儿检出14例(28.57%)。经干预后14例重型/中间型地贫胎儿家庭中12例终止妊娠。高危地贫胎儿的妊娠结局见表2。

表2 高危地中海贫血胎儿的妊娠结局[n(%)]
3 讨论
地贫是典型的常染色体隐性遗传疾病,发病机制复杂,由珠蛋白基因发生突变或缺失该基因等,使得某种珠蛋白链发生合成障碍,导致β链或α链合成失去平衡而引起的一种溶血性贫血。若父母双方均为地贫基因携带者,其子女患重型地贫几率高达25%[5]。鉴于地贫诊断分型的复杂性、临床治疗地贫的困难程度及遗传危害性,及早、准确诊断地贫基因分型,不仅可提高新生儿质量,减少重型地贫儿出生,还可降低家庭与社会的经济负担[6]。现阶段国内外多采用传统生化检测、基因诊断技术等对地贫进行检测,其中传统生化检测方法包括血常规检测、血红蛋白稳定性试验及血红蛋白电泳检测等,但由于部分轻型地贫、静止型α-地贫或复合型地贫等缺乏典型临床表征,极易出现漏诊情况。基因诊断技术用于地贫筛查主要通过核酸电泳对缺失型α-地贫进行检测,杂交法对突变型α-地贫及突变型β-地贫进行检测,以达到诊断目的,以上检测均需对同一样本开展多次操作,不仅耗时较长,且操作复杂,临床应用具有一定局限性[7]。近年来临床研究不断深入,FHGC技术被广泛应用于地贫基因诊断,相较于传统方法具有操作简单、快速安全及结果易判读等优势,适宜对携带地贫基因人群进行临床诊断,甚至可用于大规模人群地贫筛查,有利于产前对地贫诊断,减少或避免重症地贫儿出生,以达到降低出生缺陷率的目的,实现优生优育[8-9]。
研究发现,重型α-地贫常于妊娠23周-40周时于宫内死亡,或娩出后30min死亡。针对重型β-地贫患儿,多数于出生时并未出现典型症状,通常发病开始于出生后3个月-6个月,治疗仅可依靠终身输血,以达到延长生存时间的目的,若不给予输血治疗患儿通常在5岁前死亡。中间型地贫包括中间型β-地贫及HbH病,该种地贫类型由于表型轻重程度不一,目前尚未有有效治疗方法。地贫各类疾病中HbBart's水肿综合征病情最为严重、危急,病因在于第16号染色体上4个α珠蛋白基因缺乏,γ珠蛋白自身可发生聚合,合成Bart's血红蛋白,该物质是一种四聚体,于氧具有较高亲和力,可导致胎儿于出生时因窒息死亡[10]。本研究发现,HbBart's水肿胎儿2例,经干预均终止妊娠。与正常情况比较,地贫α珠蛋白基因缺失表现为杂合子情况下血红蛋白对氧具有较高亲和力,尽管胎儿出生后可成长发育成人,但身体发育受到严重影响,且影响程度与珠蛋白基因缺失程度密切相关[11-12]。因此,产前诊断中需采用地贫基因检测技术进行诊断,以预防重症地贫儿出生。本研究发现,1542例育龄人群接受地中海贫血筛查试验,初筛阳性340例,初筛阳性率为22.05%,对初筛阳性者开展地中海贫血基因诊断,结果检出地中海贫血基因阳性218例,阳性率为14.14%。提示荆门市是地中海贫血高发地区,且人群携带率较高,分析原因,荆门市每年到沿海的务工人员较多,而沿海地区是地贫高发区域,若婚配生育前未能开展相关筛查工作,势必增加地贫患儿出生率。对于存在地贫遗传缺血的新生儿,不仅存活率低,且体质极差,不仅给家庭及社会带来较大负担,且违背了我国优生优育政策。由此,除加强遗传咨询及婚姻指导外,还需严格开展产前诊断,避免重症地贫儿出生。本研究中,经健康宣教,提供知情选择等干预措施,14例重型/中间型地贫胎儿家庭中12例终止妊娠,提示健康宣教、知情选择及产前诊断等干预措施,有利于提高新生儿质量,降低重症地贫儿出生率。
综上所述,目前临床对地贫尚无有效根治方法,因此加强遗传咨询、婚姻指导、婚前及产前筛查可预先发现重症地贫儿,以减少或避免重症儿出生,有利于提高人口素质、预防出生缺陷。
