溶质载体超家族50蛋白在乳腺癌中的表达及其临床意义
2022-10-09张海智温晓芬黄彬亮薛文武林丹霞
张海智,温晓芬,黄彬亮,林 慧,薛文武,曾 德,林丹霞,*
(1.高州市人民医院肿瘤内科一区,广东 茂名 525000;2.汕头大学医学院附属肿瘤医院肿瘤内科,广东 汕头515041)
乳腺癌是影响女性健康最常见的恶性肿瘤,2020年全球有约226万新增确诊女性乳腺癌患者,发病人数超越肺癌成为第一,它是癌症死亡的主要原因之一[1]。在我国,乳腺癌发病率也处于女性恶性肿瘤的第1位,且近年来迅速上升[2-3]。目前乳腺癌的预后监测方式与治疗靶点仍较局限,临床上广泛应用的有CA153、CEA、CA125等肿瘤标志物,这些肿瘤标志物在乳腺癌患者中的预后价值较为肯定,但其敏感性与特异性仍有争议[4-5]。有研究分析了癌症基因组图谱(The Cancer Genome Atlas,TCGA)数据库中730例乳腺癌组织和82例癌旁组织的数据,通过建立癌症基因组学数据的概率整合(Probabilistic Integration of Cancer Genomics Data,PINCAGE)模型分析,发现溶质载体超家族50蛋白成员1(solute carrier family 50 member 1,SLC50A1)基因在乳腺癌组织与癌旁正常组织中的表达水平具有显著差异[6]。后来Wang等[7]对血液SLC50A1蛋白浓度的研究发现,乳腺癌患者的血清中SLC50A1蛋白含量明显升高,SLC50A1水平升高的特异性为100%,敏感性为75.3%,ROC曲线下面积为0.915(P<0.01)。为进一步了解SLC50A1在早期及晚期乳腺癌患者中的预后价值,本研究通过动态检测早期和晚期乳腺癌患者的SLC50A1水平,为SLC50A1蛋白在乳腺癌的预后监测、疗效评估以及治疗等方面的应用作初步探索。
1 材料与方法
1.1 研究对象
选取2019年6月8日—2020年3月18日汕头大学医学院附属肿瘤医院新收治的病理确诊为乳腺癌的患者39例;其中26例为晚期乳腺癌,13例为早期乳腺癌,记录患者临床信息,对周期性返院行抗肿瘤治疗的晚期乳腺癌患者进行动态记录及电话随访,随访时间截止至2021年4月1日,随访结果:死亡5例(12.8%),存 活34例(87.2%),复 发 或 进 展25例(64.1%),随访率100%。入组的乳腺癌患者均为浸润性导管癌,其中早期乳腺癌患者均通过手术切除肿瘤病理确诊;入组标准主要包括留取血浆样本期间患者无感染征象、无合并其他原发恶性肿瘤、预计生存期大于3个月的患者。本研究入组的39例乳腺癌患者临床特征数据见表1。
1.2 研究方法
经本院伦理委员会审批及患者知情同意,收集患者治疗前空腹时的外周静脉血10 mL,弃去前1 mL,标本存于EDTA管中,使用离心机600 g离心5 min,取上清液分装置于-80℃保存备用。使用酶联免疫吸附法(enzyme-linked immunosorbent assay,ELISA)对患者血浆SLC50A1蛋白进行定量测定,ELISA试剂盒购自Andy Gene Biotechnology公司,该试剂盒应用双抗体夹心法测定SLC50A1水平,用纯化的人SLC50A1抗体包被微孔板,制成固相抗体,往包被单抗的微孔中依次加入血浆样本,每个样本作复孔3个,形成抗体-抗原-酶标抗体复合物,经过彻底洗涤后加入底物显色。用酶标仪在450 nm波长下测定吸光度,通过标准曲线计算血浆中SLC50A1含量。本试验测定过程遵循试剂盒说明书操作步骤要求,记录测定结果用于后续统计学分析。
从基因组数据共享(genomic data commons,GDC)官网下载TCGA数据库截至2021年4月25日更新的1 109例浸润性乳腺癌和113例癌旁组织的mRNA数据,使用Activeperl 5.26软件进行识别并转换成矩阵数据,R3.6.2软件提取其中SLC50A1基因表达数据后,采用Wilcoxon秩和检验进行差异分析。
1.3 统计学分析
使用SPSS 26.0软件对入组患者的临床数据进行统计学分析,采用非参数检验中的Mann-WhitneyU检验及配对样本的Wilcoxon符号秩检验对SLC50A1浓度进行不同分组间的差异性分析。采用线性相关分析SLC50A1水平与CA153、CEA水平的相关性后,进一步使用Kendall’s tau-b作相关性分析。预后分析主要采用无病生存期(disease free survival,DFS)时间绘制Kaplan-Meier曲线,并参考各单因素的log-rank检验结果与P值,筛选有统计学意义的变量进行多因素Cox回归比例风险模型分析。P<0.05为差异有统计学意义。
2 结果
2.1 乳腺癌患者血浆中SLC50A1蛋白水平的差异
经正态性检验,本研究入组患者的SLC50A1浓度水平不服从正态分布,根据患者的临床特征分组,使用Mann-WhitneyU检验作差异性分析,结果如表1所示,SLC50A1蛋白水平在乳腺癌雌激素(ER)高表达(≥10%)与低表达(<10%)、早期(M0)与晚期组(M1)、Ki67高表达(≥15%)与低表达组(<15%)间的差异有统计学意义(P<0.05),其中早期乳腺癌患者,ER高表达患者和Ki67低表达患者的SLC50A1水平较低,预后较好。SLC50A1浓度在不同年龄组、孕激素(PR)高表达与低表达组、不同肿瘤家族史组、不同母乳喂养时长组、人表皮生长因子受体2(Her-2)阳性与阴性组间的差异均无统计学意义(P>0.05)。

表1 不同临床特征组的乳腺癌患者血浆中的SLC50A1蛋白水平
使用Recist 1.1实体瘤疗效评估标准对晚期乳腺癌患者随诊期间(25人次,有患者未返院随访)的血浆SLC50A1蛋白浓度进行分组,复诊期间疗效评估结果符合疾病稳定(stable disease,SD)组共17人次、符合疾病进展(progressive disesse,PD)组共6人次、符合部分缓解(partial response,PR)组2人次,因仅有2人次疗效评估符合PR标准,故仅分析了SD组及PD组情况。采用配对样本的Wilcoxon符号秩检验对不同组治疗前、后的SLC50A1蛋白水平进行差异性分析。结果提示,SD组治疗前及治疗后的SLC50A1水平中位数分别为253.04和275.07 pg/mL,差值的中位数为21.42 pg/mL,Wilcoxon符号秩检验显示,Z=-1.491,P=0.136,说明晚期乳腺癌患者抗肿瘤治疗后的疗效评估为SD时,SLC50A1水平变化不明显(图1A)。PD组治疗前及治疗后的SLC50A1水平中位数分别为220.29和267.11 pg/mL,差 值 的 中 位 数 为10.83 pg/mL,Wilcoxon符号秩检验显示,Z=-1.153,P=0.249,说明晚期乳腺癌患者抗肿瘤治疗后的疗效评估为PD时,SLC50A1水平变化差异无统计学意义(图1B)。

图1 晚期乳腺癌患者疾病稳定组和疾病进展组治疗前后SLC50A1水平变化
2.2 SLC50A1水平与肿瘤标志物的相关性分析
首先对相关分析的配对指标(SLC50A1与CA153、SLC50A1与CEA、SLC50A1与CA125)进行双变量正态分布检验,结果提示均不符合双变量正态分布;通过绘制散点图发现SLC50A1水平与CA153、CA125、CEA水平无显著单调线性相关关系,使用Kendall’s tau-b相关分析对上述配对的指标进行分析,结果如表2所示,在上述相关性分析的因素中,SLC50A1水平与CA153浓度存在较弱的正相关关系。

表2 SLC50A1水平与CA153、CEA、CA125的相关性分析
2.3 影响乳腺癌预后的多因素Cox回归分析
使用患者的一般临床特征(包括SLC50A1水平、年龄、肿瘤分期、ER、PR、Her-2、Ki67、哺乳史)绘制Kaplan-Meier曲线并进行log-rank检验,筛选出单因素分析有统计学意义的变量为SLC50A1水平、Ki67(P<0.05),对这两个变量进一步作多因素Cox回归分析,结果显示,SLC50A1水平、Ki67指标是影响乳腺癌预后的独立因素(P<0.05),与血浆SLC50A1水平升高组相比,低SLC50A1水平组的术后复发或进展的风险 降 低[HR=0.385,95%CI(0.163,0.912),P=0.03];与免疫组化结果的Ki67低表达组(Ki67<15%)相比,高Ki67表达组的术后复发或进展的风险升高[HR=2.918,95%CI(1.023,8.324),P=0.045],提示Ki67预后预测价值与SLC50A1一致。
2.4 TCGA数据库的SLC50A1表达数据分析
为了解大样本数据关于SLC50A1表达的情况,对相关数据库收录的乳腺癌数据下载并分析。因目前尚无公开的血浆SLC50A1蛋白浓度的数据库信息,选择TCGA数据库(https://portal.gdc.cancer.gov/)中的mRNA数据分析作参考。从TCGA数据库(https://portal.gdc.cancer.gov/)下载截至2021年4月25日更新的1 109例浸润性乳腺癌和113例癌旁组织的SLC50A1基因表达量数据,采用Wilcoxon秩和检验作差异性分析结果如图2所示,乳腺癌组织中SLC50A1表达量较癌旁正常组织明显升高,差异有统计学意义(P<0.01)。
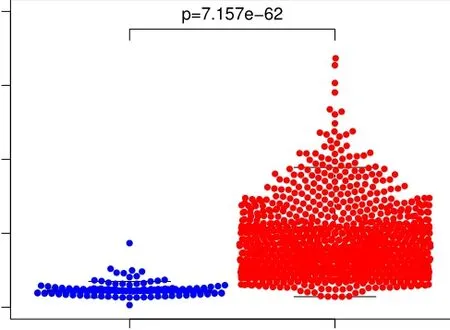
图2 癌旁正常组织与乳腺癌组织SLC50A1表达的差异分析
3 讨论
乳腺癌已成为女性最常见的恶性肿瘤,且发病率仍在不断上升,对女性健康威胁极大[8],目前临床上用于乳腺癌随访的检查仍以影像学检查为主,相对而言通过血液中的肿瘤标志物检测随访与指导治疗具有更高的可及性。乳腺癌的肿瘤标志物主要包括CA153、CA125、CEA,它们主要用于晚期乳腺癌的预后判断[9]。癌细胞的活动与增殖离不开糖的转运与代谢,有荟萃分析认为乳腺癌的预后与糖代谢异常密切相关[10],糖的转运代谢有赖于细胞膜上的糖转运蛋白来实现[11]。
随着糖跨膜转运蛋白研究的不断深入,Chen等[12]利用HEK293T细胞的胞内传感器识别了在人类细胞中具有7个跨膜螺旋结构的同系物,命名为SLC50A1,又称SWEET1、RAG1AP1,他们的研究认为SLC50A1蛋白在人卵母细胞中主要参与调控糖的外排,这种单向的对胞外进行糖转运,是目前已知的人SLC50A1蛋白的主要功能。还有学者研究认为SLC50A1蛋白能参与特异性免疫中V(D)J重排的激活,这一激活过程涉及RAG1的特异性免疫信号传导[13],提示它与临床上乳腺癌的免疫治疗可能存在相关性。SLC50A1蛋白在糖转运功能上跟其他糖转运体相互配合[14],但目前关于该蛋白的作用机制尚未明确。Wang等[7]研究认为,在正常人的血清中也可检测到SLC50A1的表达,但乳腺癌患者的血清中SLC50A1蛋白的含量明显升高,若ROC曲线特异性为100%时,敏感性为75.3%,ROC曲线下面积达0.915(P<0.01)。该研究的样本量不大,为继续摸索血液中SLC50A1蛋白的预后价值,我们留取了潮汕地区乳腺癌患者不同疾病状态的血浆样本,通过检测发现晚期乳腺癌患者的SLC50A1蛋白浓度为(215.07±115.65)pg/mL,早期乳腺癌患者为(161.1±91.05)pg/mL,差异具有统计学意义(P<0.05)。且SLC50A1水平在ER、Ki67表达不同的分组中也具有统计学差异,反映出SLC50A1水平与ER之间存在关联性,这些结果与Wang等[7]的研究结果具有一致性。不同的是,我们的研究侧重于探索SLC50A1的预后价值,通过动态随访、监测同一患者不同治疗反应状态下的SLC50A1浓度来研究它与临床指标的关联。对于SLC50A1蛋白的检测研究目前还处于探索阶段,选择血清与血浆尚无定论,早期的研究报道认为,血浆与血清相比,血浆检测更能代表患者的疾病状态[15]。为避免SLC50A1蛋白在血液的凝血过程中发生的相关反应干扰检测结果[16],故我们留取患者血浆进行检测。通过对入组患者动态复查的CA153、CA125、CEA水平与相应时期SLC50A1水平进行相关性分析,结果表明SLC50A1水平与CA153浓度存在一定的正相关关系(Kendall’s tau-b=0.257,P=0.004)。将入组的晚期乳腺癌患者血浆SLC50A1水平根据每次返院治疗期间的疗效评估结果进行分组,由于样本量不大,晚期乳腺癌治疗后疗效评估为PR组的仅2人次,我们将SD组、PD组的数据进行治疗前后的差异性分析。结果显示,晚期乳腺癌患者抗肿瘤治疗后的疗效评估为SD时,SLC50A1水平变化无统计学差异,符合SLC50A1的预后价值,但治疗后的疗效评估为PD时,虽中位数提示治疗后PD的乳腺癌患者SLC50A1水平升高,但差异仍无统计学意义,可能与样本量少有关。Cox回归分析结果显示,SLC50A1水平是乳腺癌患者的独立预后因素,与SLC50A1水平升高组相比,低SLC50A1水平组的术后复发或进展的风险降低。进一步表明SLC50A1水平可作为乳腺癌的预后判断因素。我们的研究不足之处主要在于样本量较少,且早期乳腺癌患者组仅收集了术后的血浆,有待后续的研究进一步完善。
另外,通过TCGA数据库的大样本数据分析表明,该基因在乳腺癌组织中的表达量明显高于正常的癌旁组织(P<0.01),提示了以SLC50A1作为靶点的靶向治疗对癌细胞可能具有更高的选择性。目前也有研究发现SLC50A1基因与Abelson鼠白血病病毒致癌基因同源物1(ALB1)基因共突变的乳腺癌患者的总生存期相对延长,并认为这种突变类型的乳腺癌患者对博舒替尼的敏感性增高相关[17]。恶性肿瘤的生物标志物从研究到应用经历了大量的研究试验,这个过程中也有一部分生物标志物在药物精准治疗方面作出了重要贡献,糖转运体作为近年的研究热点,为了限制癌细胞的糖酵解,已先后开发了很多以糖转运体或代谢酶为作用靶点的靶向药物[18-19],以SLC50A1作为治疗靶点值得进一步探索。
综上所述,本研究探索了SLC50A1表达水平在乳腺癌中的预后价值,初步分析认为SLC50A1是乳腺癌的独立预后指标,SLC50A1表达水平升高提示乳腺癌患者的预后不良。虽然本研究的样本量较少,通过下载TCGA数据库的数据进行分析验证,已初步表明了我们的研究结果与大样本检测结果的一致性。以SLC50A1为作用靶点的靶向药物能否为乳腺癌患者带来新的选择,有待进一步的作用机制研究与临床试验探索。
