牙槽骨缺损类型与GBR术后效果的关系及预测价值分析
2022-10-08罗焕娣王玉玲莫浩勋缪小青
罗焕娣, 王玉玲, 莫浩勋, 缪小青
(广东省东莞市人民医院口腔科, 广东 东莞 523059)
牙槽骨缺损多发于牙周病患者,其类型多样,包括颊舌侧牙槽骨缺损、近远中牙槽骨缺损、冠根向牙槽骨缺损等。引导骨再生(Guide bone regeneration,GBR)术为种植牙槽骨局部骨缺损重建的有效方式[1]。X线口内根尖片为牙槽骨缺损的检测方法之一,但该检查方式难以明确骨质破坏的严重程度及破坏部位。口腔锥形束CT(CBCT)为口腔疾病影像检查的新技术,其可明确显示三维图像及任一层面的断层影像,其可有效、准确显示骨质的严重程度及变化情况,为GBR术后疗效评估提供一定的参考价值[2]。基于此,本研究以CBCT检测定量分析牙槽骨缺损形态学特征对GBR术效果的影响,结果如下。
1 资料与方法
1.1一般资料:回顾性选取2019年10月至2021年10月东莞市人民医院口腔科收治的行上颌前牙区种植体植入同期GBR的患者82例为研究对象。病例纳入标准:①18岁≤年龄<60岁;②上颌前牙牙缺失;③均行种植体植入并同期GBR术者。④临床资料完整者。排除标准:①重要脏器障碍者;②严重心脏疾病者;③牙周疾病或术后感染者;④代谢性疾病者;⑤妊娠及哺乳期妇女。入选患者中,男、女各45、37例,年龄26~58岁,平均(42.65±8.72)岁。
1.2CBCT数据及植骨区体积测量:采集术后即刻及术后6个月时患者的CBCT数据,并导入医疗图像三维重建Medraw软件处理,进一步进行植骨区分割、体积测量、骨粉三维结构重建。植骨区分割步骤:①调节窗位及窗宽,避开金属伪影干扰的截面,通过绘图工具于干扰不明显冠状面进行手动绘制植骨区域,再经矢状面及横截面行校准。将每层分割所得植骨区作为形态学插值法的输入片段。②在软件默认下将输入片段在相应区域进行层间插值,再进行多次迭代形态学插值法自动计算、输入片段对应转换片段。同时使用图像中值滤波技术进行分割质量提高,并进行植骨区三维结构重建,计算骨粉体积。(术前骨粉体积-术后骨粉体积)/术前骨粉体积×100%为植骨吸收率。
1.3牙槽骨缺损定义:①骨缺损近远中向距离:初始骨缺损进行重建后,在矢状面每间隔0.25mm位置获取从近中至远中的截面,计算截面数及近中至远中的最大距离值(mMD)。②骨缺损冠根向距离:初始骨缺损进行重建后,在矢状面每间隔0.25mm位置截面冠方至根方获取,计算截面数及冠方至根方的最大距离值(mCA)。③骨缺损的颊舌向距离:初始骨缺损进行重建后,标记三维结构颊舌向的矢状及水平向上截面的交点,并经投影至天然骨面,记录投影线距离,计算颊舌向最大距离值(mBL)。骨缺损形态学变量:mCA与mMD的比值(rmCA/mMD)、mCA与mBL的比值(rmCA/mBL)、mBL与的mMD比值(rmBL/mMD)。

2 结 果
2.1植骨吸收率:GBR术后6个月,82例患者均进行门诊复查,结构显示患者均出现不同程度的植骨吸收,吸收率平均为(46.8±10.52)%。
2.2牙槽骨缺损形态学指标:经CBCT对初始骨缺损进行重建后,计算显示mMD为(5.39±1.58)mm、mCA为(5.24±1.08)mm、mBL为(5.06±1.25)mm、rmCA/mMD为(1.03±0.29)、rmCA/mBL为(1.07±0.27)、rmBL/mMD为(1.00±0.33)。
2.3牙槽骨缺损形态学指标与植骨吸收率的相关性:Pearson相关性分析显示,mCA、mBL与植骨吸收率呈负相关(r=-0.408、-0.496,P<0.05);rmCA/mMD、rmCA/mBL与植骨吸收率呈正相关(r=0.636、0.418,P<0.05)。见表1。

表1 牙槽骨缺损形态学指标与植骨吸收率的相关性
2.4植骨吸收率≥45.1%影响因素的单因素分析:以植骨吸收率中位数进行分类,中位数为45.1%。单因素结果显示,植骨吸收率≥45.1%与<45.1%两组患者的性别、年龄、BMI、mMD、mCA、rmCA/mBL、rmBL/mMD差异均无统计学意义(P>0.05),但mBL、rmCA/mMD差异具有统计学意义(P<0.05)。见表2。
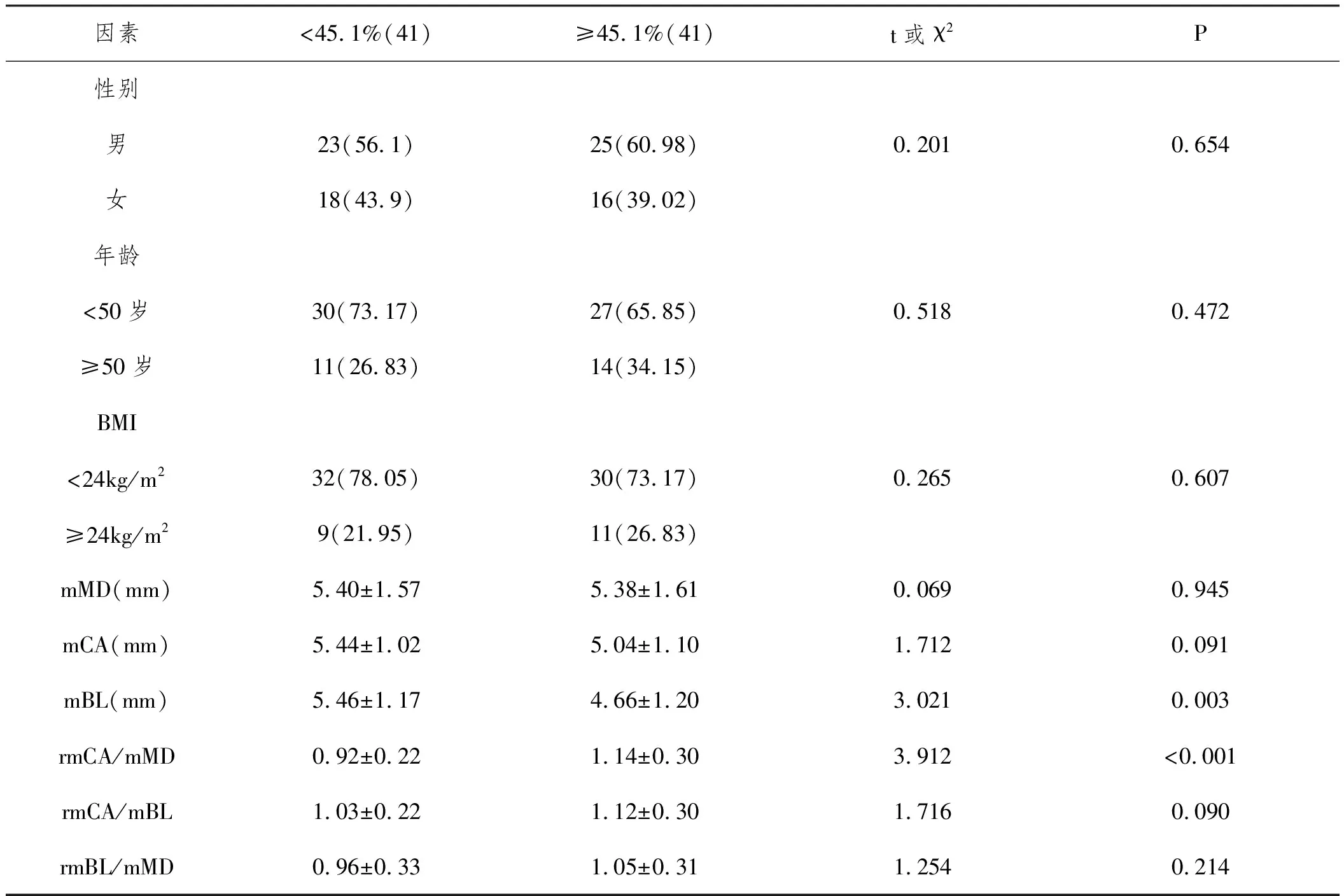
表2 植骨吸收≥45.1%影响因素的单因素分析
2.5植骨吸收率≥45.1%影响因素的多因素Logistic回归分析:以“植骨吸收率”为因变量(赋值:0=<45.1%,1=≥45.1%),以“初始骨缺损形态学指标(mBL、rmCA/mMD)”为自变量,纳入Logistic多因素回归分析,结果显示,mBL、rmCA/mMD为植骨吸收率的影响因素(P<0.05)。见表3。

表3 植骨吸收率的多因素Logistic分析
2.6mBL与rmCA/mMD对植骨吸收率≥45.1%的预测价值:以对植骨吸收率≥45.1%为状态变量,以<45.1%为参照指标,以mBL、rmCA/mMD绘制ROC曲线,结果显示,mBL、rmCA/mMD预测植骨吸收率≥45.1%的AUC分别为0.836、0.812,均具有一定准确性;其中mBL、rmCA/mMD的最佳临界值为切点,该点预测敏感度、特异度:mBL为87.8%、68.3%,rmCA/mMD为73.2%、75.6%。见表4,图1、2。
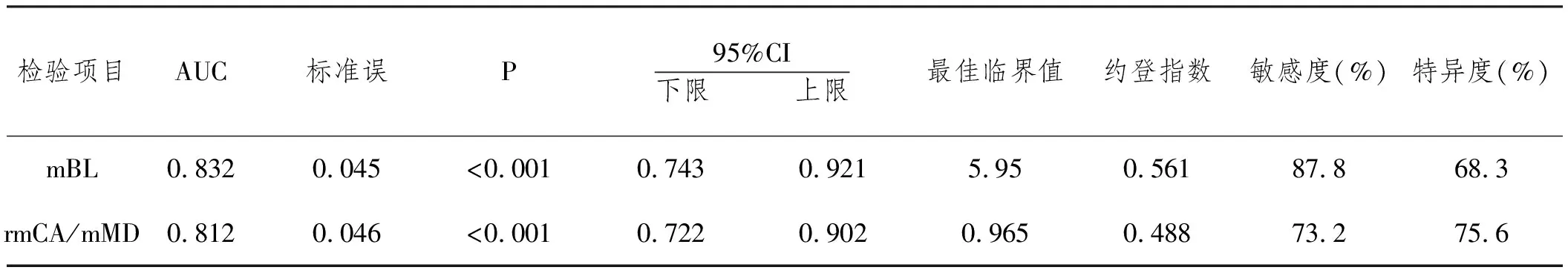
表4 mBL与rmCA/mMD对植骨吸收率≥45.1%的预测价值

图1 mBL对植骨吸收率≥45.1%预测的ROC曲线

图2 rmCA/mMD对植骨吸收率≥45.1%预测的ROC曲线
3 讨 论
牙槽骨缺损在临床已较为常见,多见于牙周病患者,根据其形态学可分为近远中牙槽骨缺损、颊舌侧牙槽骨缺损及冠根向缺损[3]。既往研究中,X线为牙槽骨缺损的主要检查方式之一,但该检查方式以二维方式呈现三维牙体牙周组织结构,可造成颊舌侧骨组织与牙体影像在根尖发生重叠,难以准确显示骨质破坏的严重程度及牙槽骨缺损部位,对牙槽骨缺损患者的后续治疗不利[4,5]。近年来,随数字化影像技术的发展,CBCT作为口腔检查的新方式,其可同时显示三维影像及任一层面的断层影像结果,近年来已广泛应用于牙周种植术、颌骨肿瘤及牙周疾病等的检查中。
GBR技术治疗后种植体存在使CBCT图像金属伪影干扰明显度增加[6]。为进一步明确植骨区三维状况,本研究中参照既往Li[7]等学者的形态学插值法将三维图像进行分割,具体为:于金属伪影干扰较小种植体截面,以手动分割获取分割层,充当形态插值算法输入片段,并根据输入片段形态及灰度值,自动生成插入层,进一步重建目标区的三维结构。且将形态学插值法联合手动分割可有效避免金属伪影对截面的干扰,提高了分割的准确度。
GBR术通过建立屏障膜隔离空间,促使骨组织在无干扰情况下进行自然愈合,从而发挥骨引导再生的保护作用[8]。但有研究指出,若上颌牙槽骨缺损区域存在距离过大近远中向,则其种植体周围骨髓间充质干细胞越多,这对牙种植预后具有积极作用[9,10]。本研究结果显示,GBR术后6个月患者均存在不同程度的植骨吸收,且相关性分析显示,mCA与植骨吸收率呈显著负相关;rmCA/mMD、rmCA/mBL与植骨吸收率呈显著负相关。单因素及多因素结果显示,rmCA/mMD为植骨吸收率的影响因素。该结果提示,随者冠根向距离的变大或初始骨缺损的近远中距离缩小,GBR术后植骨吸收率随之变化。另单因素及多因素结果显示,mBL使影响植骨吸收率因素,且与植骨吸收率呈负相关。该结果说明初始骨缺损颊舌向距离距离越大,其植骨吸收率则越小。其原因可能为:颊舌向较深的牙槽骨缺损,其可利于屏障膜维持骨再生空间,提高GBR术效果。另ROC曲线显示,mBL、rmCA/mMD预测植骨吸收率≥45.1%的AUC分别为0.836、0.812。提示术前骨缺损形态特征明确对GBR疗效具有一定预测价值,且预测准确性较高。
综上所述,牙槽骨缺损的近远中向、颊向及冠根向形态学指标均对GBR术后疗效具有一定的影响,且术前骨缺损形态特征变量预测术后植骨吸收率价值较好。为术前分析牙槽骨缺损提供新思路,而且为GBR术后疗效提供了一定的参考价值。但本研究不足之处为样本采集有限,研究结果可能造成一定偏倚,因此今后仍需在样本量、样本筛选标准及数据的预处理等方面进一步优化。
