子宫内膜大细胞神经内分泌癌合并内膜样癌1例及文献分析
2022-10-04柳发勇张功学汪质良李厚成
柳发勇 杨 阳 张功学 丁 凯 汪质良 邱 珊 李厚成
(1.枣阳市第一人民医院 妇产科, 湖北 枣阳 441200; 2. 枣阳市第一人民医院 病理科, 湖北 枣阳 441200; 3. 枣阳市第一人民医院 肿瘤科, 湖北 枣阳 441200; 4. 枣阳市第一人民医院 医学影像科, 湖北 枣阳 441200)
1 病例资料(扫码观看视频,D014594-1)
1.1 临床资料
患者,女,58岁,孕3产3,因“阴道不规则出血1年余”入院。患者1年来阴道不规则出血,淋漓不净,无腹痛,妇检超声提示子宫肌瘤(具体不详)。因“反复出血”复查瘤体较前明显增大入院。既往无特殊病史。妇检示宫颈常大光滑偏向左侧穹窿,宫体增大质硬。三合诊示宫颈段扪及不清,盆壁未触及异常包块结节。辅助检查:乳酸脱氢酶、妇科肿瘤标记物及宫颈液基薄层细胞检测均无明显异常。彩超:子宫大小约6.6 cm×6.5 cm×5.5 cm,形态正常,轮廓线清晰光滑,内膜厚0.6 cm,子宫底部见一大小约5.4 cm×3.6 cm稍低回声光团,边界清,轮廓规则,向外凸起。子宫后壁见一大小约5.0 cm×4.6 cm稍低回声光团,边界欠清,轮廓欠规则。双侧附件区未见明显异常团块回声。包块均未见异常血流信号。诊断提示:子宫肌瘤(底部),子宫后壁异常回声(腺肌瘤?肌瘤?)。
入院后行分段诊刮术,术后病检示:(宫内刮出物)中分化鳞状细胞癌伴广泛坏死;其中可见部分宫颈内膜样腺体轻度非典型增生。盆腔磁共振成像:子宫后壁见团状等T1稍长T2信号,大小约3.8 cm×5.6 cm,内信号不均,宫腔内见片状长T2信号。子宫前后脂肪间隙存在,宫颈形态尚可。盆腔内见片状长T2信号,未见明显增大淋巴结影。影像诊断:①子宫后壁占位,考虑为肿瘤性病变、宫腔积液;②子宫肌瘤;③盆腔积液。于2019年1月14日在全麻下行经腹盆腔粘连松解术+广泛全子宫+双侧附件切除术+盆腔淋巴结清扫术,术中见:子宫底部、右后壁见分别约5 cm和4 cm的结节,质硬。
1.2 病理检查
术后病理学检查肉眼观(见图1A和1B):内膜部分呈隆起息肉状,大小约2 cm×1 cm×1 cm,切开于子宫后壁见一界清质脆结节,大小约5.5 cm×4.5 cm×4 cm,与息肉状内膜相延续;镜下观(见图1C):质脆结节区瘤细胞呈器官样、梁状、实体巢片状分布,可见不同程度坏死,核大,核染色质呈颗粒状,胞质较多,核仁明显,核分裂象>20个/10HPF,息肉状内膜为典型高分化子宫内膜样癌伴局灶鳞状分化。免疫组化示大细胞神经内分泌癌(large cell neuroendocrine carcinoma, LCNEC)(见图2A~2E):Syn(+)、CgA(灶+)、CEA(灶+)、Ki-67(LI:40%)、P53(无义突变);免疫组化示子宫内膜样癌(见图2F):Vim、CEA、雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)均呈阳性表达、β-Catenin(膜/浆+)、Ki-67(LI:10%)、P53(无义突变);P63、WT-1、P16、P40均为阴性。病理诊断:子宫混合性癌(LCNEC约占70%+内膜样癌约占30%),后壁质脆区为LCNEC(5.5 cm×4.5 cm×4 cm),侵及宫体浆膜层,累及左右侧宫角肌壁,可见脉管内癌栓,未见神经侵犯;宫腔隆起型高分化子宫内膜样癌伴局灶鳞状分化(WHOⅠ级,2 cm×1 cm×1 cm),局灶侵及宫体浅肌层,累及左右宫角粘膜层,未见明确脉管及神经侵犯。送检淋巴结均为反应性增生。手术病理分期:子宫内膜LCNEC合并内膜样癌ⅢB期。
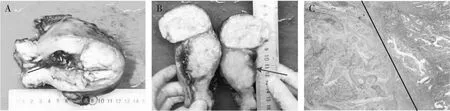
注:A:子宫纵切宫腔内见息肉样内膜; B:后壁下段界清质脆结节; C: 左边为LCNEC区域,右边为高分化子宫内膜样癌区域(HE染色,×40)
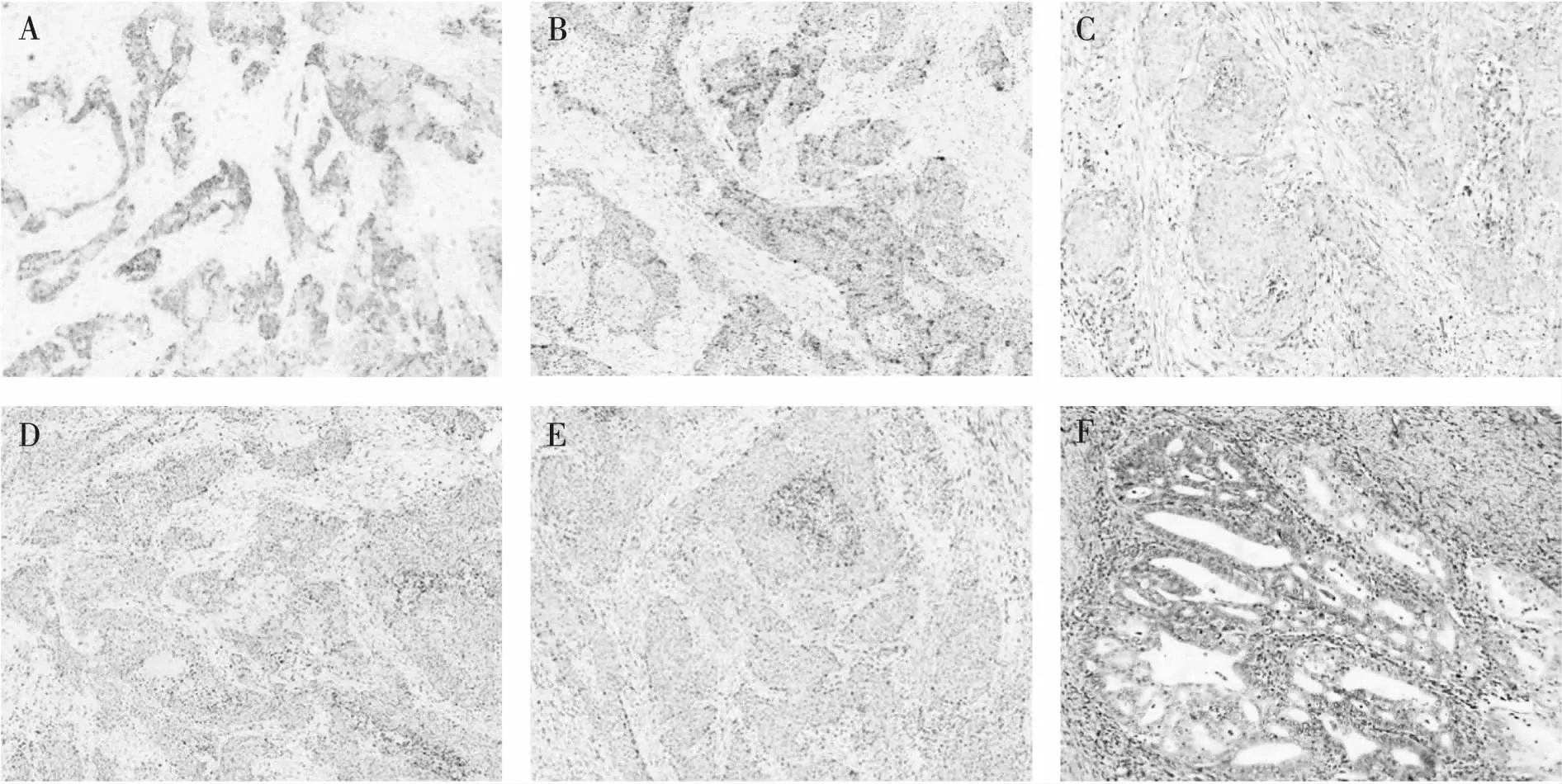
注:A:LCNEC区域Syn(+)(×40); B:LCNEC区域CgA(灶+)(×40); C:LCNEC区域Vim(-)/(间质+)(×40); D:LCNEC区域ER阴性(×40); E:LCNEC区域PR阴性(×40); F:高分化子宫内膜样癌区域Vim(+)(×100)
1.3 随访
患者术后给予紫杉醇+奈达铂方案化疗2疗程+放疗,但患者放疗后未坚持化疗。术后4月余(即放疗后1月左右)入院复查,胸部CT发现双肺、上段胸椎骨转移。行第3周期化疗后患者未坚持治疗,3月后再次复查CT示:颅内多发转移性病变,纵隔淋巴结、肺及上段胸椎转移。患者放弃治疗,出院1周后死亡。
2 讨论
LCNEC是神经内分泌癌(neuroendocrine carcinoma, NEC)的一种, 女性生殖系统NEC主要见于宫颈,发生于子宫内膜的NEC极其罕见。本文报道子宫内膜 LCNEC 合并子宫内膜样癌1例,该患者行经腹广泛全子宫+双侧附件切除术+盆腔淋巴结清扫术,术后行放疗,未规范化疗,于术后7月因肿瘤细胞全身转移而死亡。
子宫内膜LCNEC发病率低,多以个案形式报道。患病年龄40~88岁,大部分病例表现为异常子宫出血、绝经后出血、盆腔肿块及下腹部疼痛等。该疾病与其他生殖道恶性肿瘤相比,症状无特异性[1]。部分患者易发生骨、肺、脑及肝等远处转移,常因并发呼吸困难[2]和肠梗阻[3]等症状入院。该疾病目前无特异性血清肿瘤标志物筛查,而且由于其影像资料与其他低分化癌相似,故难以通过影像学诊断[4]。关于女性生殖系统LCNEC的治疗方案及患者预后情况罕有报道,目前主要借鉴低分化子宫内膜癌及宫颈相关肿瘤的治疗方法。Ieni等[3]报道1例78岁患者因并发肠梗阻行手术治疗,病理检查证实为LCNEC ⅣB期,行化疗后仅存活3月。卫婵等[5]报道1例60岁有膀胱侵犯的ⅣA期LCNEC患者行子宫及双附件切除术,未行放化疗,术后3周肿瘤复发,术后2月患者死亡。该两例患者病理分期晚,未行满意的肿瘤细胞减灭术,预后差。
除了病理分期,是否行满意的肿瘤细胞减灭术、是否辅助治疗及年龄大小均与患者预后相关。Matsumoto等[6]报道1例51岁ⅢA期合并内膜样癌患者,术后行伊立替康+顺铂化疗,无疾病状态达20个月。Mulvany等[4]报道1例88岁ⅢC期合并内膜样癌患者,术后行放疗,仅存活1月。二者组织类型相似,但年龄不同,预后迥异。Matsumoto等[7]对日本42例LCNEC患者进行多变量分析发现,满意的肿瘤细胞减灭术可改善子宫内膜NEC患者的预后,即使对于晚期病例,若有机会也应考虑进行根治性手术。鉴于该疾病血源性复发率较高,建议术后以铂类化疗+放疗为主。Hardy等[8]报道1例47岁LCNEC合并高级别浆液性腺癌患者,该患者尽管有年龄优势,但肿瘤细胞减灭术效果不满意,经历完整的放、化疗(顺铂和紫杉醇)后,在9个月时出现了广泛转移。Zhou等[9]报道1例55岁ⅢC2期子宫内膜LCNEC合并腺癌患者,接受系统分期手术治疗,术中发现腹主动脉旁淋巴结转移,虽未行放化疗,但患者无病生存期达15个月。通过检测去分化标记物(INI1、BRG1和ARID1A等),发现NEC可能通过“去分化”途径从腺癌中产生,去分化子宫内膜样病变可能与错配修复缺陷相关。
结合该病例,患者诊断为LCNEC合并高分化腺癌,尽管行手术治疗,且未见盆腔淋巴结转移,但患者术后预后差。其原因可能是术后没有严格按疗程化疗,或者与患者Ki-67增殖指数高(>40%)有关[10],但也不排除疾病治疗效果存在个体差异。由于子宫内膜LCNEC病例罕见,患病年龄、肿瘤类型及干预措施等不同,其预后差异较大,如何确定最佳治疗方案仍需进一步研究。
