血液透析和腹膜透析对终末期肾病患者的影响
2022-09-13宋新宇马飞
宋新宇 马飞
血液透析、腹膜透析均是肾脏替代治疗方式,在临床均较为常用,其中血液透析能够将水分、毒物快速有效地清除掉,腹膜透析具有较为简单的操作、较强的自主性、较为稳定的血流动力学、较为低廉的费用及交叉感染风险等[1]。相关医学研究[2]表明,在终末期肾病患者的治疗中,血液透析、腹膜透析下患者具有类似的生存率。因此,长期以来,国内外相关医学学者均在探索采用何种透析方式治疗终末期肾病患者。对终末期肾病患者来说,心血管事件已经成为首要死亡原因及常见并发症,相关医学研究表明[3],在我国,死于心脑血管疾病的透析患者占总数的一半左右。在终末期肾病患者心血管疾病及全因死亡率的预测中,心血管钙化是最重要的标志,而心血管钙化会在慢性肾脏病时钙磷代谢紊乱的情况下发生,进而促进心血管事件风险的增加,对慢性肾脏病患者的预后造成不良影响[4]。研究统计分析了2016年5月—2021年5月赤峰市医院血液净化中心腹膜透析51例患者作为腹膜透析组、血液透析51例患者作为血液透析组的临床资料,探讨了腹膜透析替代治疗对终末期肾脏病患者钙磷代谢、炎症因子及营养状态、并发症的影响。
1 资料与方法
1.1 一般资料
回顾性选取2016年5月—2021年5月腹膜透析51例患者作为腹膜透析组、血液透析51例患者作为血液透析组。血液透析组51例患者中女性19例(37.3%),男性32例(62.8%),年龄18~86岁,平均(52.3±8.6)岁。在疾病类型方面,慢性肾小球肾炎28例(54.9%),糖尿病肾病12例(23.5%),高血压肾病8例(15.7%),梗阻性肾病3例(5.9%);透析时间13~32个月,平均(24.02±4.13)个月。腹膜透析组51例患者中女性25例(49.0%),男性26例(51.0%),年龄15~85岁,平均(50.3±8.4)岁。在疾病类型方面,慢性肾小球肾炎27例(52.9%),糖尿病肾病13例(25.5%),高血压肾病7例(13.7%),梗阻性肾病4例(7.8%);透析时间13~32个月,平均(24.10±4.06)个月。两组患者的一般资料比较差异无统计学意义(P>0.05),可对比。本研究通过赤峰市医院医学伦理委员会批准,患者均知情同意。
1.2 纳入和排除标准
纳入标准:(1)规律透析时间均在1年以上;(2)预计生存期均在6个月以上;(3)均符合终末期肾病的诊断标准[5]。排除标准:(1)合并肺结核及肿瘤;(2)有急性心脑血管疾病病史;(3)近期接受腹部手术。
1.3 方法
1.3.1 血液透析组 采用一次性透析器(威高聚砜膜空心纤维透析器,生产许可证编号:鲁食药监械生产许20140030号,医疗器械注册编号:国械注准20183101889;产品技术要求编号:国械注准20183101889,有效膜面积1.5 m2),应用血液透析浓缩液(山东威高肾科医疗器械有限公司,生产许可证编号:鲁食药监械生产许20200275号;注册证编号、产品技术要求编号:国械注准20173454024;血液透析浓缩物生产许可证编号:鲁食药监械生产许20200275号;注册证编号、产品技术要求编号:国械注准2016310287),透析器膜面积为1.5 m2,每周3次,每次4 h,低分子肝素抗凝(齐鲁制药,批准文号国药准字H20030429, 0.4 mL∶5 000 IU)。透析液流量500 mL/min,血流量220~300 mL/min,透析液钙浓度1.5 mmol/L。
1.3.2 腹膜透析组 采用持续非卧床式腹膜透析(continuous circulation peritoneal dialysis replacement therapy,CAPD),手动,1.5%低钙腹膜透析液(广州百特用品有限公司,批准文号:国药准字号H20023569,规格:含1.5%葡萄糖2 000 mL),每天6 000~8 000 mL,每天3~5袋交换,透析液钙浓度1.5 mmol/L。1.5%低钙腹膜透析液、2.5%低钙腹膜透析液。
1.4 观察指标
随访6个月。(1)钙磷代谢。包括全型甲状旁腺激素(parathyroid hormone,PTH)、血磷、校正钙、钙磷乘积,目 标 范 围 分 别 为10~100 pmol/L、1.13~1.78mmol/L、2.10~2.37 mmol/L、55 mg2/dL2及以下[6];(2)炎性因子。对血清C反应蛋白(C-reactive protein, CRP)水平进行测定;(3)血压。采用袖带式血压计测量(欧姆龙(大连)有限公司,注册证编号/生产技术要求编号:辽械注准20162200100);(4)肾功能。包括尿素氮、血肌酐;(5)透析充分、尿路感染控制情况;(6)营养状态。统计营养不良发生情况;(7)并发症。包括心律失常、感染、高血压、低蛋白血症以及充血性心力衰竭。
1.5 疗效评定标准
显效:透析后患者具有正常的血压、肺功能,机体无炎症,无发热、咳嗽等症状;有效:透析后患者具有基本正常的血压、较好的肺功能、较低的机体炎症水平、较轻的发热、咳嗽等症状;无效:透析后患者的血压、肺功能、机体炎症水平、发热、咳嗽等症状改变均不明显[7]。
1.6 统计学方法
使用SPSS 20.0统计学软件进行分析,重复测量的计量资料进行方差分析,计数资料用n(%)表示,采用χ2检验或Fisher确切概率法;计量资料用(±s)表示,采用t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者的钙磷代谢、炎性因子水平比较
腹膜透析组全型甲状旁腺激素(83.4±10.3)pmol/L、血磷(1.3±0.5)mmol/L水平明显低于血液透析组全型甲状旁腺激素(106.5±12.3)pmol/L、血磷(1.9±0.5)mmol/L,差异有统计学意义(P<0.05),腹膜透析组校正钙、钙磷乘积与血液透析组差异无统计学意义(P>0.05);腹膜透析组CRP(18.3±3.5)mg/L的上升水平明显低于血液透析组CRP(24.1±3.6)mg/L,差异有统计学意义(P<0.05),见表1。
表1 两组患者的钙磷代谢、炎性因子水平比较(±s)

表1 两组患者的钙磷代谢、炎性因子水平比较(±s)
组别 例数 全型甲状旁腺激素(pmol/L)CRP上升(mg/L)腹膜透析组 51 83.4±10.3 1.3±0.5 2.0±0.3 3.9±1.1 18.3±3.5血液透析组 51 106.5±12.3 1.9±0.5 1.9±0.3 4.0±1.3 24.1±3.6 t值 - 10.282 6.060 1.683 0.419 8.250 P值 - <0.05 <0.05 >0.05 >0.05 <0.05血磷(mmol/L)校正钙(mmol/L)钙磷乘积(mg2/dL2)
2.2 两组血压、肾功能比较
透析前,两组患者的舒张压、收缩压、尿素氮、血肌酐水平之间的差异无统计学意义(P>0.05),透析后,腹膜透析组患者的舒张压、收缩压、尿素氮、血肌酐水平均低于血液透析组,差异有统计学意义(P<0.05);两组患者透析后的舒张压、收缩压、尿素氮、血肌酐水平均低于透析前,差异有统计学意义(P<0.05),见表2。
表2 两组血压、肾功能比较(±s)

表2 两组血压、肾功能比较(±s)
2.3 两组临床疗效比较
腹膜透析组患者的总有效率96.08%(49/51)高于血液透析组72.55%(37/51),差异有统计学意义(P<0.05),见表3。

表3 两组临床疗效比较[例(%)]
2.4 两组透析充分、尿路感染控制情况比较
腹膜透析组患者的透析充分率80.39%(41/51)高于血液透析组52.94%(27/51),尿路感染控制率94.12%(48/51)高于血液透析组72.55%(37/51),差异有统计学意义(P<0.05),见表4。
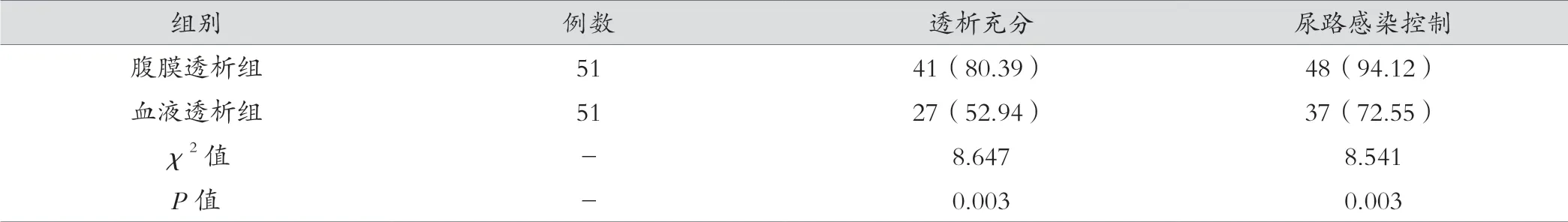
表4 两组透析充分、尿路感染控制情况比较[例(%)]
2.5 两组患者的营养状态比较
腹膜透析组营养不良发生率为64.7%,血液透析组营养不良发生率为82.4%,腹膜透析组营养状态优于血液透析组,差异有统计学意义(P<0.05),见表5。

表5 两组患者的营养状态比较[例(%)]
2.6 两组患者的并发症发生情况比较
腹膜透析组心律失常、感染、高血压、低蛋白血症以及充血性心力衰竭等并发症发生率低于血液透析组(P<0.05),见表6。
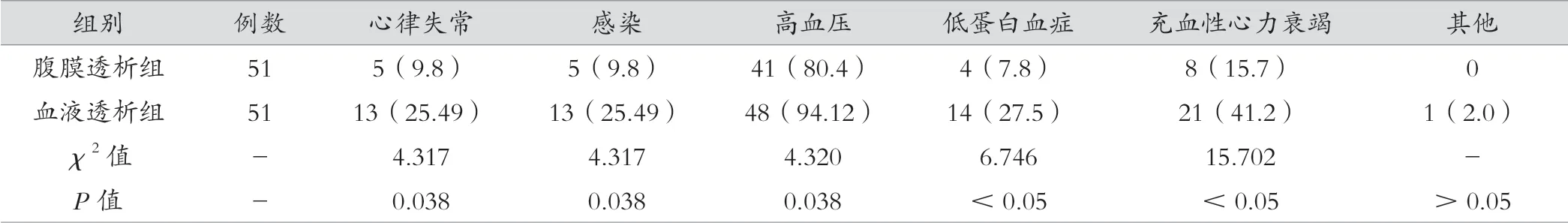
表6 两组患者的并发症发生情况比较[例(%)]
3 讨论
维持性透析患者极易有钙磷代谢紊乱等并发症发生,20世纪90年代以来,医学界给予了透析患者生存时间及生活质量和骨矿物代谢紊乱的相关性以日益充分的重视。近年来,虽然医学界不断提升了透析技术与药物治疗水平,但是仍然没有降低钙磷代谢紊乱发病率[8]。腹膜透析能够对残余肾功能进行一定程度的保护,对钙磷代谢紊乱进行调节,但是需要患者自我管理能力较强,因此并没有作为绝对最佳的透析方式,在对透析方式进行选取的过程中需要严格依据患者的实际情况[9]。本研究结果表明,腹膜透析组全型甲状旁腺激素(83.4±10.3)pmol/L、血磷(1.3±0.5)mmol/L水平明显低于血液透析组全型甲状旁腺激素(106.5±12.3)pmol/L、血磷(1.9±0.5)mmol/L,差异有统计学意义(P<0.05),腹膜透析组校正钙、钙磷乘积与血液透析组差异无统计学意义(P>0.05),原因为甲状旁腺激素属于中分子毒物,血钙、血磷均属于小分子毒物,而血液透析只能清除小分子毒物,腹膜透析能够更好地清除中小分子毒素,从而在一定程度上更能有效地清除甲状旁腺激素,从而更有效地调节钙磷代谢[10]。
相关医学研究表明[11-12],血液透析、腹膜透析、终末期肾病患者体内具有微炎症状态存在,其可能的诱发因素包括免疫功能障碍、肾脏具有较低的炎症因子清除能力等。这种微炎症状态会促进终末期肾病患者心血管疾病、感染、营养不良的加重,对患者预后造成不良影响,促进患者病死率的提升。CRP含量在机体感染、组织损伤的情况下会急剧升高,随着炎症的变化,其浓度不断发生变化[13-14]。研究结果表明,腹膜透析组CRP(18.3±3.5)mg/L的上升水平明显低于血液透析组CRP(24.1±3.6)mg/L(P<0.05),原因可能为血液透析治疗时,血液在体外循环模式下接触透析膜、透析管路,由于透析膜具有生物不相容性,因此会释放炎症因子,同时,病菌侵入中心静脉导管管口或动静面内瘘穿刺点,并在体内将单核巨噬细胞激活,进一步大量释放炎症因子,从而促进这种微炎症反应的加重。而腹膜透析可能会促进腹膜炎等感染几率的提升,诱发因素为胃肠道感染、不当操作等[15-16]。和血液透析相比,腹膜透析能够更好地清除中分子物质,将终末期肾病毒素充分清除,可能会将激活炎症因子的几率降低,同时更能对残余肾功能进行保护,因此能够将炎症因子更好地清除掉,从而更能促进CRP水平的降低[17-18]。
本研究结果还表明,透析前,两组患者的舒张压、收缩压、尿素氮、血肌酐水平之间的差异无统计学意义(P>0.05),透析后,腹膜透析组患者的舒张压、收缩压、尿素氮、血肌酐水平均低于血液透析组,差异有统计学意义(P<0.05);两组患者透析后的舒张压、收缩压、尿素氮、血肌酐水平均低于透析前,差异有统计学意义(P<0.05)。腹膜透析组患者的总有效率96.08%,高于血液透析组72.55%,腹膜透析组患者的透析充分率80.39%高于血液透析组52.94%,尿路感染控制率94.12%(48/51)高于血液透析组72.55%。腹膜透析组营养不良发生率为64.7%,血液透析组营养不良发生率为82.4%,腹膜透析组营养状态优于血液透析组,差异有统计学意义(P<0.05)。腹膜透析组心律失常、感染、高血压、低蛋白血症以及充血性心力衰竭等并发症发生率低于血液透析组,差异有统计学意义(P<0.05),原因可能为透析过程中腹膜透析较血液透析具有较少的白蛋白、总蛋白丢失,一方面能够保证充分透析,进而有效控制尿路感染,稳定患者血压,提升患者肾功能,另一方面还能够增强患者免疫力,进而减少患者并发症的发生,从而切实有效改善患者预后[19-20]。
综上所述,在针对终末期肾脏病患者进行治疗的过程中,腹膜透析替代治疗的治疗方式对患者钙磷代谢、炎症反应程度以及营养状态的影响程度更小,可以有效降低并发症的发生,应当在临床上进行进一步的推广应用。此文的研究结果为腹膜透析替代治疗终末期肾病后期标准制定提供了参考。
