右美托咪定联合瑞芬太尼镇静镇痛用于长时间脂肪抽吸手术的临床观察
2022-09-13夏伟鹏邓晓明佟世义魏灵欣张雁鸣
夏伟鹏,邓晓明*,佟世义,杨 冬,魏灵欣,张雁鸣
(中国医学科学院北京协和医学院整形外科医院,北京,100144)
程序化镇静镇痛麻醉是目前广泛应用于无痛胃肠镜、宫腔镜检以及各种体表和短小手术的麻醉方法[1],可以在保留患者的自主呼吸的情况下,获得相对理想的麻醉状态,安全、平稳、舒适地完成手术,避免术后的咽痛困扰。脂肪抽吸手术是目前广泛开展的整形外科手术,使用镇静镇痛麻醉不仅可以有效提高局部麻醉的效果,减轻患者痛苦,消除伤害性记忆,还能在一定程度上保留患者的配合能力,受到外科医生和患者的普遍欢迎[2]。既往为了确保手术和麻醉的安全,往往需要对单次脂肪抽吸手术的时间和范围进行一定的限制。而随着生活水平不断提高,脂肪抽吸手术的需求明显增多,手术的范围逐渐扩大,手术和麻醉的时间也相应延长,增加了术中麻醉药物的蓄积、过量和麻醉管理的风险。近年来,由于医学的不断进步,各种新方法新技术以及可控性更强的新型短效药物相继用于临床,镇静镇痛麻醉的可控性和安全范围也逐渐加大,麻醉的时间也明显延长。本研究观察右美托咪定联合瑞芬太尼镇静镇痛麻醉用于长时间脂肪抽吸手术的有效性和安全性。
1 资料与方法
1.1 一般资料
本研究经中国医学科学院整形外科医院伦理委员会讨论许可,选择择期在程序化镇静镇痛麻醉下行脂肪抽吸手术的女性患者160例,美国麻醉医师协会 (ASA) 分级I或Ⅱ级,年龄18~57岁,平均(31.5±8.7)岁。体重指数(BMI)17.9~32.4 kg/m2,平均(25.6±4.7)kg/m2。根据手术时间的长短分为两组,手术时间大于2小时为长时间组(GL组),手术时间小于2小时为短时间组(GS组)。排除标准:①术前肝肾功能异常;②患有器质性先天性心脏病或心律失常,高血压病;③术前存在急慢性疼痛(比如慢性腰腿痛,偏头痛等),且48h内服用过镇痛药物;④体重指数≥35kg/m2;⑤既往麻醉药物过敏史。
1.2 麻醉方法
所有患者术前均常规禁饮禁食。入室后开放外周静脉,监测心电图(ECG)、无创血压(NBP)、心率(HR)、脉搏血氧饱和度(SpO2)和脑电双频谱指数(BIS)。两组患者均在麻醉开始时静脉滴注咪达唑仑0.04 mg/kg,静脉输注右美托咪定负荷量1μg/kg后(15min内输注完),以0.4~0.7μg/(kg·h)静脉持续泵注,麻醉开始时同时静脉泵注0.1μg/(kg·min)的瑞芬太尼。全部患者待BIS值维持在60~80,RSS评分4分时开始局部注射肿胀液(配比方法:生理盐水1000 ml+肾上腺素1 mg+利多卡因400 mg)。术中调节右美托咪定的输注速度以维持BIS值60~80、RSS评分3~5分。当患者SpO2<90%时予面罩吸氧;出现上呼吸道梗阻时采取托下颌方法进行处理;若右美托咪定输注速度已达0.7μg/(kg·h)仍无法达到满意的麻醉深度,则静脉补救注射咪唑安定2 mg/次。手术结束前30 min停止输注右美托咪定,手术结束即刻停止输注瑞芬太尼。
1.3 观察指标
分别于给药前即刻(T0)、右美托咪定负荷剂量输注完成后即刻(T1)、局麻开始(T2)、手术开始(T3)、停止输注右美托咪定即刻(T4)、手术结束(T5)等时间点记录两组患者的HR、MAP、RR、BIS值、SpO2和RSS评分;记录患者术中最低呼吸频率、是否出现呼吸抑制(RR<10次/min)、是否进行了面罩吸氧、托下颌操作以及术中体动次数和咪达唑仑补救次数;术后评估并记录患者的苏醒时间、有无手术过程记忆、视觉模拟疼痛评分(VAS)以及患者和术者满意度评分。
1.4 评价标准
镇静评分采用Ramsay镇静评分[3]:1分,不安静,烦躁;2分,安静合作;3分,嗜睡,能听从指令;4分,睡眠状态,但可唤醒;5分,睡眠状态,对较强的刺激有反应,反应迟钝;6分,深睡状态,呼唤不醒。疼痛评分采用视觉模拟评分(VAS)[4]。满意度评分采用数字满意度评分[5]:0分,非常不满意;1分,不满意;2 分,中立;3分,满意;4分,非常满意。
1.5 统计学处理
所有数据均使用统计软件SPSS 23.0进行统计学分析。正态分布的计量资料以均数±标准差()表示,组间比较采用独立样本t检验。计数资料以频数(n) 或百分率 (%) 表示,组间比较采用χ2检验。等级资料以中位数(四分位数间距)表示,组间比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
所有患者均顺利完成手术。两组患者的年龄、性别、ASA分级均无统计学差异(P>0.05);GL组BMI和手术时间均大于GS组,差异有统计学意义(P<0.05);GL组利多卡因使用剂量及右美托咪定、瑞芬太尼总用量均高于GS组(P<0.05)。(见表1)
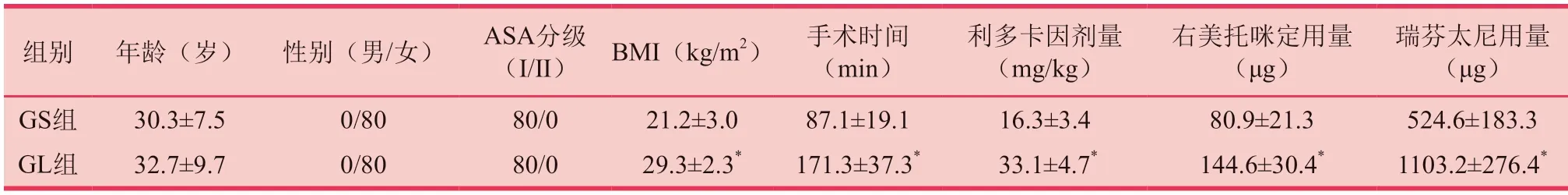
表1 两组患者一般资料各指标的比较
在T4、T5时间点,GL组的HR和MAP显著高于GS组(P<0.05);在T1、T2时间点,GL组RR显著低于GS组(P<0.05);在T2、T5时间点,GL组BIS值显著低于GS组。在其余各时间点,两组各时间点的生命体征、BIS值、SpO2和RSS评分之间均没有统计学差异(P>0.05)。(见表2)
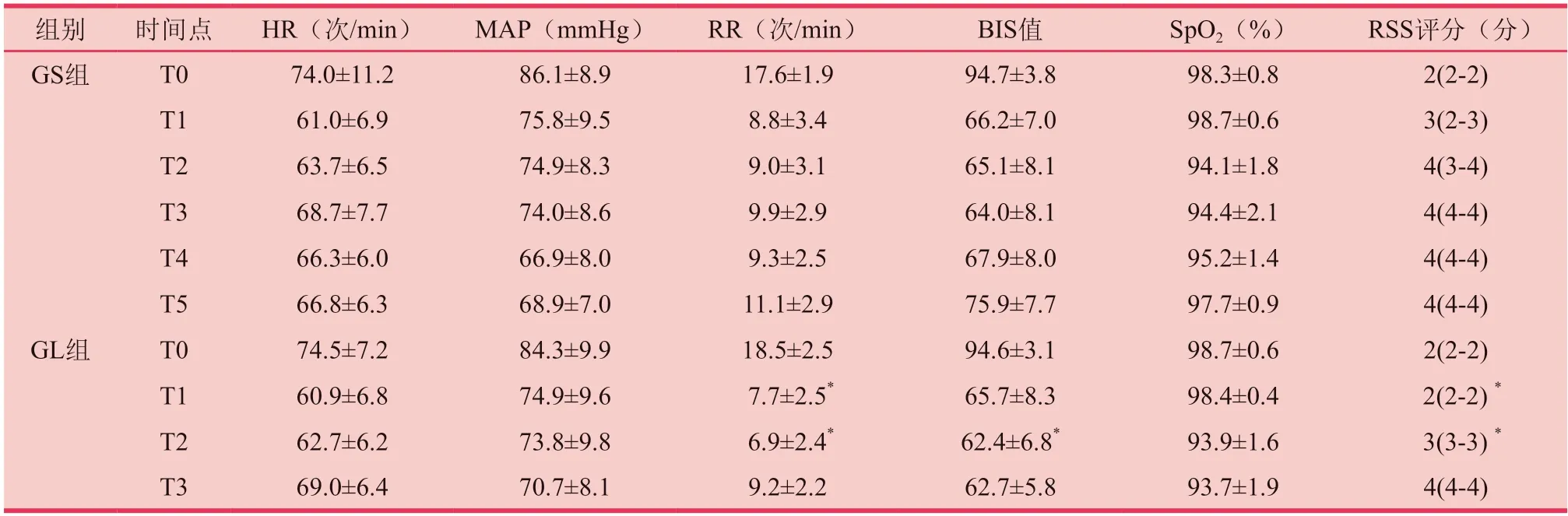
表2 两组患者各时间点HR、MAP、RR、BIS 值、SpO2 和RSS 评分比较
两组患者术中最低呼吸频率、呼吸抑制、面罩吸氧、托下颌、体动次数之间均没有统计学差异(P>0.05),GL组咪达唑仑补救使用次数高于GS组(P<0.05)。(见表3)

表3 两组患者术中最低呼吸频率、呼吸抑制、面罩吸氧、托下颌、体动和咪达唑仑补救次数比较
GL组对比GS组患者术后苏醒时间的差异无明显统计学差异(P>0.05)。两组患者术后对手术记忆的发生率、术后VAS评分以及患者和术者的满意度评分的差异均无统计学意义(P>0.05)。(见表4)

表4 两组患者术后苏醒时间、手术记忆、VAS 评分、患者和术者满意度评分
3 讨论
程序化镇静镇痛麻醉具有操作简单、无须气管插管、术后恢复迅速等优点,目前广泛应用于无痛胃肠镜、宫腔镜检以及体表短小等日间手术的麻醉[6-8]。随着研究的深入,多种药物如丙泊酚、右美托咪定、瑞芬太尼、舒芬太尼等均被推荐用于程序化镇静镇痛麻醉,而右美托咪定与瑞芬太尼是目前临床实施程序化镇静镇痛麻醉的首选方案[9]。右美托咪定是高选择性α2受体激动剂,具有较强的镇静、镇痛、抗焦虑和减弱应激反应的作用[10],单独使用无呼吸抑制作用是其最大特点。瑞芬太尼起效迅速、镇痛好、恢复快,可控性强,通过特异性血浆胆碱酯酶代谢且速度快,是程序化镇静镇痛麻醉较为理想的镇痛药物。两者联合应用可充分发挥其各自特点,获得满意的镇静镇痛效果。由于右美托咪定的代谢并非线性,其时量相关半衰期随时间延长而延长[11,12],且肥胖患者的药代动力学和药效学会发生变化[13],长时间联合应用是否会增加循环和呼吸系统潜在风险,目前尚不可知。
近年来,随着整形外科的快速发展,脂肪抽吸手术也越来越被大众所接受,肿胀液的使用使得脂肪抽吸手术可在局部麻醉下完成[14],临床研究表明,较低浓度的利多卡因已可以满足吸脂手术的需求[15],且小于45mg/kg的利多卡因总用量不会引起血清中利多卡因浓度明显上升,对患者无明显伤害,局麻药中毒风险低[16]。本研究中,所有患者使用相同浓度的利多卡因,长时间组局麻药总用量显著高于短时间组,与长时间组患者的体重和吸脂面积更大相关,但总用量控制在40mg/kg以内,中毒风险较低。由于单纯使用局部麻醉完成手术,患者术中始终处于清醒状态,术中恐惧、焦虑、紧张和疼痛不可避免,手术体验很差,部分患者甚至难以顺利完成手术,而程序化镇静镇痛麻醉可以较为理想地解决这一难题。
本研究证实,右美托咪定联合瑞芬太尼程序化镇静镇痛麻醉可以安全有效应用于较长时间吸脂手术,且随着脂肪抽吸面积的加大和手术时间的延长,静脉麻醉药物的用量也相应增多。而良好的麻醉监测和细致的麻醉管理可以确保持续维持合适的麻醉深度,降低不良反应的发生率。在本研究中,两组患者术中的脉搏氧饱和度、最低呼吸频率、呼吸抑制发生率、面罩吸氧、托下颌、体动次数及术后苏醒时间、对手术过程的记忆、术后VAS评分、患者和术者满意度评分等指标均为明显差异。提示该方法用于较长时间的脂肪抽吸手术,不仅麻醉效果稳定,围术期的不良反应发生率也未明显增加。在右美托咪定负荷剂量输注完成后即刻(T1)和局麻开始(T2)时,长时间组的RR和RSS评分较低,且T2时间点和手术结束时(T5)的BIS值也相对更低,这可能与长时间组患者的体重较大,对药物的耐受相对较差以及长时间输注后体内药物蓄积更多相关。
多部位吸脂手术常须在手术过程中改变患者的体位,保留患者有一定的配合能力,使用镇静镇痛麻醉可以较为方便的完成术中的体位转换。我们的前期研究还证实,俯卧位患者同样可以在镇静镇痛麻醉下安全实施脂肪抽吸手术,其呼吸系统不良反应的发生率比仰卧位时更低[2]。术后咽痛是气管插管后并发症之一[17],程序化镇静镇痛麻醉不需要实施气管插管,能有效避免和减少咽喉部的刺激和损伤。尽管右美托咪定和瑞芬太尼的安全性较高,但依然会存在不同程度的呼吸抑制,出现潮气量和呼吸频率下降,在联合使用时尤其明显,麻醉过程中要密切关注患者是否出现呼吸抑制、暂停甚至梗阻的情况,及时处理[9]。
综上所述,右美托咪定联合瑞芬太尼程序化镇静镇痛麻醉用于长时间脂肪抽吸手术,可以获得与短时间麻醉相同的麻醉效果,镇静效果满意、可控性强,也不增加呼吸抑制、呼吸暂停等呼吸系统不良反应的发生率。但右美托咪定的长时间输注会延长药物的代谢时间,必须加强患者麻醉恢复室期的循环和呼吸管理,警惕术后不良事件的发生。
