重症监护室严重创伤性颅脑损伤患者发生急性呼吸窘迫综合征的危险因素分析
2022-09-09刘源
刘源
创伤性脑损伤(TBI)在全球均具有较高的发病率及死亡率,导致TBI患者死亡的一个重要因素即肺部并发症,可使住院死亡的风险增加3倍[1]。据报道TBI患者急性呼吸窘迫综合征(ARDS)发病率达30%左右,而此类患者死亡率高达30%~40%[2]。严重TBI(STBI)患者常合并顽固低氧血症,ARDS的发生与脑组织中的低氧分压有关,而ARDS导致的低氧进一步加重脑损伤,低氧与脑损伤的恶性循环会加重患者病情,给治疗造成困难[3-4];STBI患者发生ARDS后不仅延长住院时间,还与多种并发症相关[2]。因此,了解STBI患者发生ARDS的危险因素对尽早采取适当干预措施改善患者预后至关重要。本研究就STBI患者发生ARDS的危险因素进行筛选,现报道如下。
1 资料与方法
1.1 一般资料
选择2019年1月-2020年12月龙岩人民医院收治的120例STBI患者。纳入标准:(1)结合患者创伤史、症状体征、头部影像学检查等证实为STBI;(2)创伤为颅脑损伤的唯一致病原因;(3)ARDS患者符合柏林诊断标准[5]。排除标准:(1)创伤前存在心、脑、肺功能障碍;(2)临床资料不完整;(3)合并溺水、烧伤、中毒等其他类型他严重损伤;(4)入院48 h内死亡或出院。所选患者中发生ARDS者为观察组,未发生ARDS者为对照组。
1.2 方法
结合对以往相关文献研究及临床经验初筛STBI患者发生ARDS的可能影响因素,回顾性分析所选患者临床资料,整理记录患者年龄、性别、吸烟、糖尿病情况、入院格拉斯哥昏迷指数(GCS)评分、血小板计数(PLT)、入院12 h内碱剩余(BE)、是否合并胸外伤、是否进行颅脑手术、是否存在休克及入院12 h内输血和液体复苏情况。
1.3 观察指标及评价标准
单因素分析比较观察组及对照组基础资料、病情及救治情况。基础资料包括年龄、性别、吸烟、糖尿病情况;病情指标包括GCS评分(STBI患者的GCS评分多在3~8分[6],分值越低意识障碍越重)、入院12 h内BE<-6患者比例、PLT、合并胸外伤比例及休克发生率;救治情况指标包括接受颅脑手术患者比例、入院12 h内晶体入量及输血、输注血小板、输注浓缩红细胞、输注血浆患者比例。分析STBI患者发生ARDS的独立影响因素。
1.4 统计学处理
采用SPSS 26.0对数据进行统计处理,单因素分析中计数资料用例(%)表示,比较采用χ2检验;计数资料用(±s)表示,比较采用t检验;采用多因素Logistic回归分析对ARDS发生的独立影响因素进行分析,P<0.05为差异有统计学意义。
2 结果
2.1 影响STBI患者发生ARDS的单因素分析
120例患者中38例发生ARDS,观察组38例患者,对照组82例。观察组年龄、糖尿病患病率、入院12 h内BE<-6比例、合并胸外伤比例、休克率、颅脑手术率、晶体入量及输注血小板比例均高于对照组,GCS评分低于对照组,差异有统计学意义(P<0.05),见表 1。
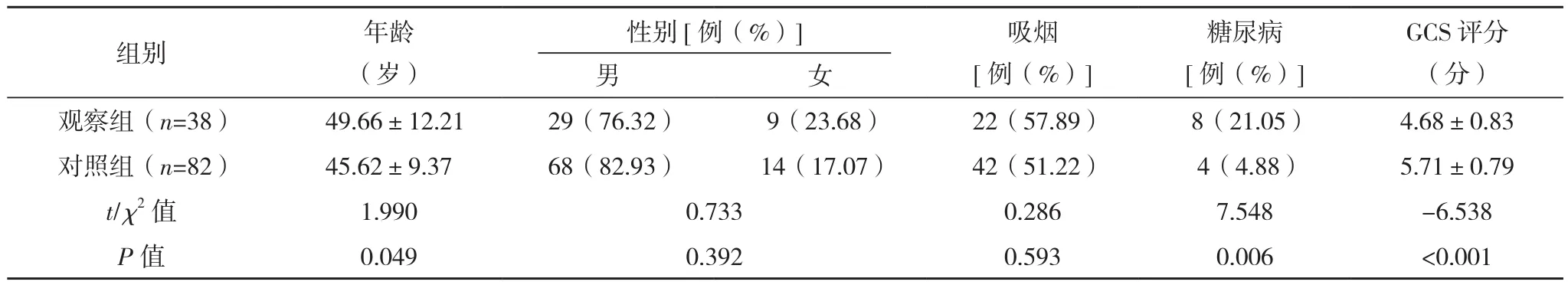
表1 影响STBI患者发生ARDS的单因素分析

表1(续)
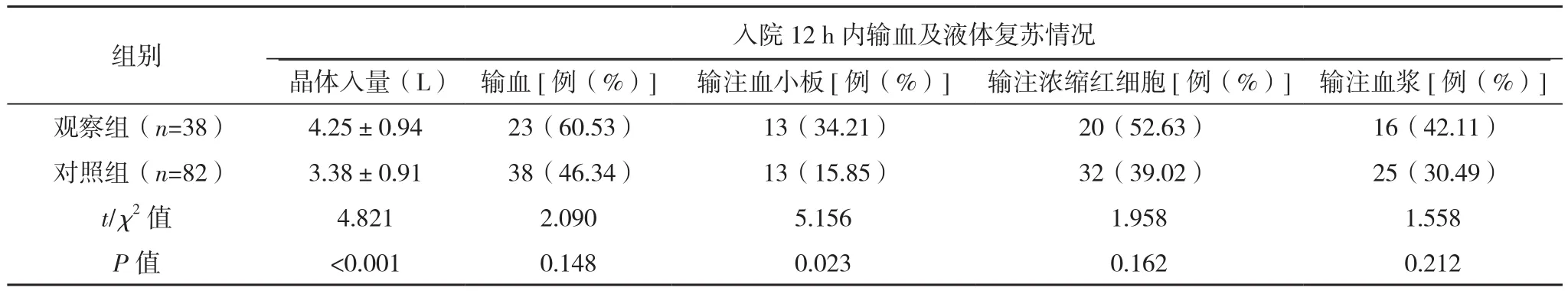
表1(续)
2.2 STBI患者发生ARDS的多因素Logistic回归分析
以是否发生ARDS为应变量Y(否=0,是=1),以单因素分析中有统计学差异的指标为自变量X,其中年龄、GCS评分、入院12 h内晶体入量为连续变量,糖尿病、入院12 h内BE<-6、合并胸外伤、休克、颅脑手术、输注血小板为分类变量(否=0,是=1)。经多因素Logistic回归分析,高GCS评分为STBI患者发生ARDS的保护因素(P<0.05),而合并胸外伤、休克、输注血小板为STBI患者发生ARDS的独立危险因素(P<0.05),见表2。
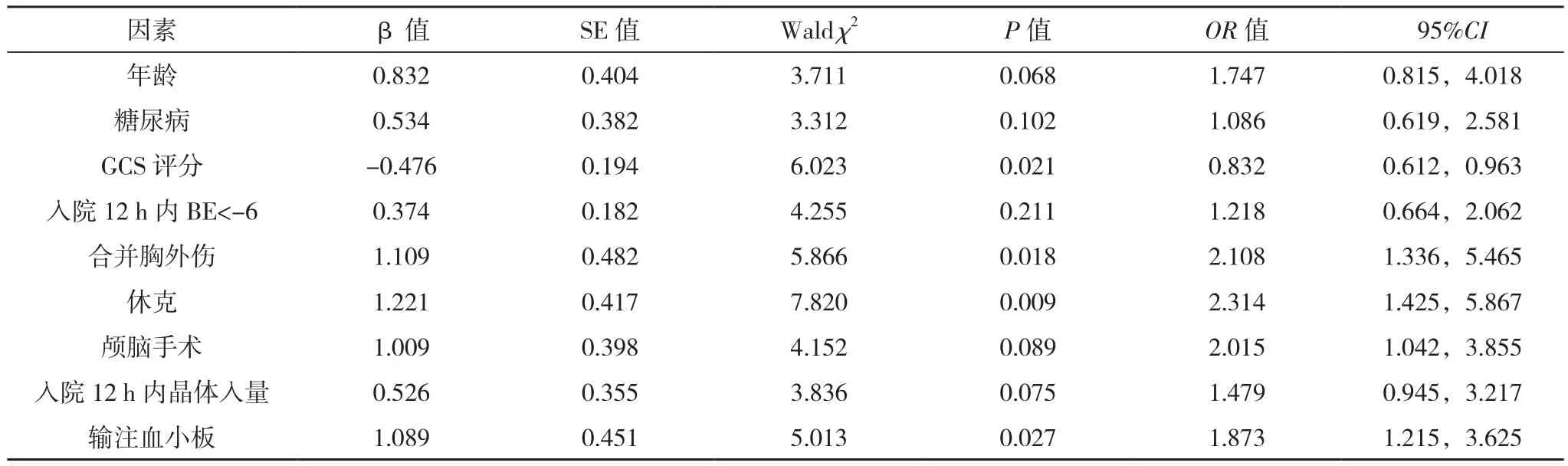
表2 STBI患者发生ARDS的多因素Logistic回归分析
3 讨论
ARDS是STBI患者常见的严重并发症,多发生在伤后3 d,其发生机制尚未阐明,多数学者认为儿茶酚胺激增和全身炎症反应可导致肺水肿及终末器官损伤,是导致ARDS的重要原因[1,6]。ARDS的发生与STBI患者较差的神经功能预后及较高的死亡率相关,与未发生ARDS的STBI患者相比,合并ARDS的患者致残致死率高1.5~2.0倍[7]。
本研究中,虽然观察组患者年龄更大,但多因素分析显示年龄并非ARDS发生的独立危险因素,有研究显示年龄偏小的患者更易发生ARDS,分析原因可能与年轻人应激反应更强烈有关[6],亦有研究认为高龄患者免疫力低,肺顺应性降低,更易发生肺部感染,增加ARDS的发生风险[8]。Hendrickson等[3]的研究中,男性是ARDS发生的危险因素,本研究中并未发现在ARDS发生方面存在性别差异。秦燕明等[8]针对严重多发伤患者的研究表明,血糖是ARDS发生的独立影响因素,本研究中,观察组糖尿病患病率高于对照组,可能与高血糖患者免疫力低、更易发生感染相关,但未发现糖尿病为独立影响因素,与刘东昇等[9]的研究结果一致。
本研究中,GCS评分是ARDS发生的独立影响因素,可能由于病情越严重导致的全身炎症反应越重,更易发生ARDS[6];代谢性酸中毒(BE<-6)比例虽有差异,但并非独立影响因素,与文献[3]结果一致。当STBI患者同时存在胸外伤时,如多发肋骨骨折等,使胸廓运动受限,气道分泌物增加且排出不畅,利于细菌生长从而诱发感染[7],本研究中合并胸外伤是ARDS发生的独立危险因素,与上述研究一致。多因素分析表明休克为STBI患者ARDS发生的危险因素,与以往研究结果一致,休克后患者肺部微循环灌注急剧下降及治疗后的缺血再灌注损伤,均可能是ARDS发生的原因[10-11]。
在一般创伤患者中,晶体液及输血治疗与ARDS密切相关[3]。治疗方面,本研究中仅输注血小板为ARDS发生的独立危险因素,颅脑手术、晶体入量两组间虽有差异,但均非ARDS发生的独立影响因素,可能与血小板与先天性免疫反应相关,另外,血小板输注与外科手术患者感染有关,但早期输注血小板对存活和控制出血是必要的,平衡输血利大于弊,因此在治疗中应加强监测及保护措施[12]。
综上所述,GCS评分、合并胸外伤、休克、输注血小板是STBI后ARDS发生的影响因素,对存在高危因素患者应早期识别、干预以改善预后。
