MSCT诊断不同病理类型急性阑尾炎患者的价值
2022-09-09封会建
封会建
急性阑尾炎是急诊科最常见的急腹症之一,大部分患者临床症状较典型,通常表现为右下腹麦氏点压痛、反跳痛,同时伴恶心、呕吐[1]。由于急性阑尾炎可分为急性单纯性阑尾炎、急性化脓性阑尾炎、急性坏疽性阑尾炎,后两种类型可统称为进展型阑尾炎[2]。易引发脓肿或穿孔,严重威胁患者生命安全[3]。常规临床体格检查难以准确区分急性阑尾炎的病理类型,需要借助影像学手段加以明确。传统CT虽能诊断急性阑尾炎的病理类型,但存在扫描速度较慢、一次扫描覆盖范围较小、对并发症的诊断较差等不足[4]。超声检查是临床使用较多的诊断急性阑尾炎的检查方式,具有价格低廉、操作简便等优势[5]。但超声检查受医师技术水平、患者体型等因素影响,可能存在部分误差[6]。多层螺旋CT(MSCT)是在传统CT基础上衍生的一种新的检查方式,利用多排CT探头以不同角度同时扫描,显著提升扫描速度与图像质量,扫描范围较大,后期处理成像效果较好,已被广泛应用于头部、颈部、胸部、四肢及全身的大范围检查中,取得部分效果[7]。为探索急性阑尾炎的最佳检查方式,方便患者后续对症治疗,本研究将MSCT应用于急性阑尾炎患者病理类型的诊断中,并与超声检查、手术病理检查比较,以获取急性阑尾炎的MSCT征象及其诊断效能,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析青岛市黄岛区人民医院2017年1月-2021年1月收治的60例急性阑尾炎患者的临床资料。纳入标准:于本院进行阑尾切除术;术后病理检查确诊急性阑尾炎;临床资料完整。排除标准:合并严重心、脑、肝、肾功能障碍;妊娠期或哺乳期妇女;合并精神疾病或神志不清等无法与人交流。其中男40例,女20例;年龄23~56岁,平均(38.62±5.21)岁;发病至入院1~28 h,平均(15.43±4.19)h;伴发热10例,腹肌紧张21例,继发性腹膜炎13例。本研究所有患者均对检查方案与手术方案知情,并签署知情同意书。
1.2 方法
1.2.1 检测方法 所有患者均进行超声检查及MSCT检查,具体方法如下,(1)超声检查:嘱患者饮水并保持膀胱充盈,患者取仰卧位,设置探头频率为14.0 MHz,从上到下对患者腹部进行探查,重点扫查右下腹,观察积液、包块现象,排除输尿管结石、肾积水等情况后,以盲肠作为扫描起点,对患者右下腹压痛部位进行重点扫查,准确定位阑尾组织后,测量阑尾内外直径及内部回声情况,同时观察阑尾组织内部血供情况及阑尾与邻近组织的情况。(2)MSCT扫描:患者取仰卧位,采用GE、128层螺旋CT扫描仪进行扫描,参数选择:自动电压与电流,准直0.6 mm,中间层厚1.0 mm,层距0.5 mm,螺距1.0 mm,以患者膈肌上缘至耻骨联合水平从上到下进行扫描,平扫结束后对患者右下腹进行增强扫描,以3.5 ml/s速度注射90~100 ml对比剂,25~30 s后进行动脉期扫描,55~70 s进行静脉期扫描,120 s进行平衡期扫描,对患者阑尾组织结构进行多层平面重建(MPR)与曲面重建(CPR),并请两名影像科副主任及以上年资医师独立阅图,分析判断患者阑尾炎病理类型,并将产生分歧的结果讨论后得出统一结论。
1.2.2 诊断标准 (1)超声诊断标准。急性单纯性阑尾炎:形态匀称,阑尾均匀性增粗,直径6~15 mm,伴粪石声影但解剖层次清晰;急性化脓性阑尾炎:形态匀称,阑尾均匀性增粗,直径8~20 mm,阑尾肠腔内充满无回声区域,可伴有粪石声影,右下腹存在肿大淋巴结回声;急性坏疽性阑尾炎:阑尾根部、体部、尾部不均匀性增粗,直径8~22 mm,阑尾腔呈条索状低回声,周围可见积气、粪石声影及液性暗区,肠腔与周围分界模糊,血流信号增多,管壁连续性中断则提示穿孔。(2)MSCT诊断标准。急性单纯性阑尾炎:形态匀称,阑尾均匀性增粗,直径6~15 mm,肠腔壁增厚,且伴有增强强化,周围脂肪呈“条纹征”,肠系膜密度升高且局部筋膜增厚,阑尾与周围脂肪界限清晰;急性化脓性阑尾炎:形态匀称,阑尾均匀性增粗,直径8~20 mm,阑尾肠腔内充满液体,厚度增加或伴有外渗,造影剂汇集于阑尾起始部,形成“箭头”或“鸟嘴”样改变;急性坏疽性阑尾炎:阑尾根部、体部、尾部不均匀性增粗,直径8~22 mm,阑尾内壁或膈肌下可见点状气影与粪石,回盲部结构混乱,肠腔周围存在严重积液,可伴有炎性包块。(3)如均未观察到上述征象,则判定为“阴性”。
1.3 观察指标
(1)超声及MSCT检查结果:将所有患者MSCT与超声检查结果与病理检查比较,比较两种检查对不同病理类型急性阑尾炎的诊断符合率。(2)60例患者超声检查及MSCT清晰度分布情况:比较MSCT与超声检查清晰度分布情况,包括阑尾结构清晰可辨、阑尾结构模糊不清、团块。(3)不同病理类型急性阑尾炎MSCT征象:比较不同病理类型急性阑尾炎患者的MSCT征象。
1.4 统计学处理
本研究数据采用SPSS 19.0统计学软件进行分析和处理,计量资料以(±s)表示,组间比较采用t检验,计数资料以率(%)表示,采用χ2检验,多组间比较采用单因素方差分析,进一步两两组间比较采用SNK-q检验,P<0.05为差异有统计学意义。
2 结果
2.1 超声及MSCT检查结果
经术后病理检查判断,60例急性阑尾炎患者中,急性单纯性阑尾炎33例(55.00%),急性化脓性阑尾炎20例(33.33%),急性坏疽性阑尾炎7例(11.67%)。超声检查诊断出急性单纯性阑尾炎27例,急性化脓性阑尾炎13例,急性坏疽性阑尾炎7例,诊断符合率为76.67%(46/60);MSCT检查诊断出急性单纯性阑尾炎33例,急性化脓性阑尾炎15例,急性坏疽性阑尾炎7例,诊断符合率为91.67%(55/60)。MSCT检查诊断符合率显著高于超声检查(χ2=5.065,P=0.024),见表1、表2。
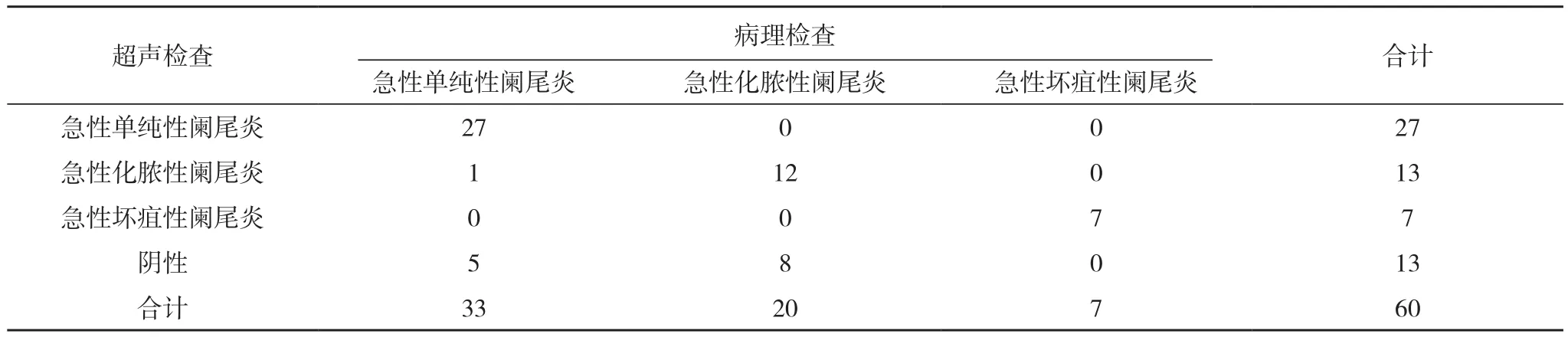
表1 超声检查结果(例)
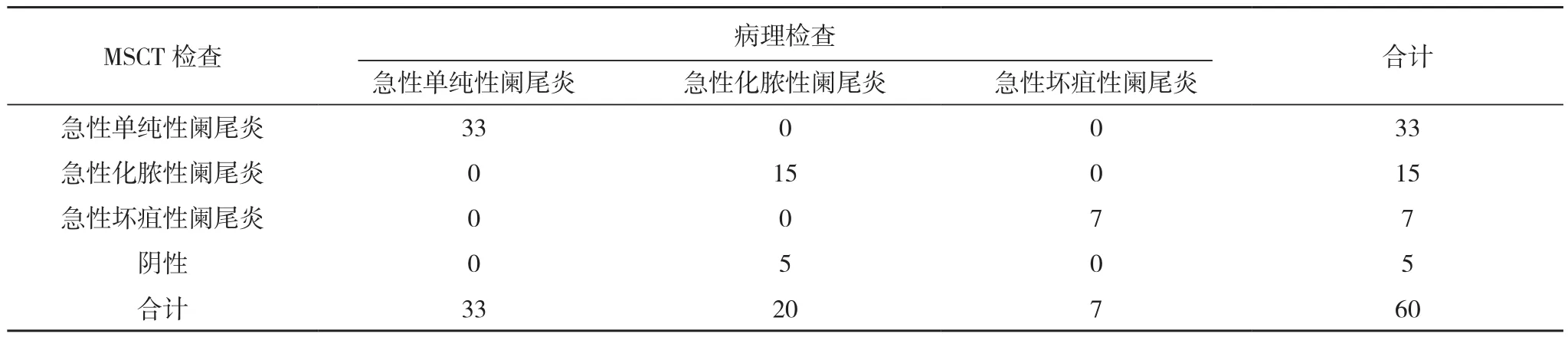
表2 MSCT检查结果(例)
2.2 60例患者超声检查及MSCT清晰度分布情况
MSCT检查急性阑尾炎的清晰度显著优于超声检查(P<0.05),见表 3。
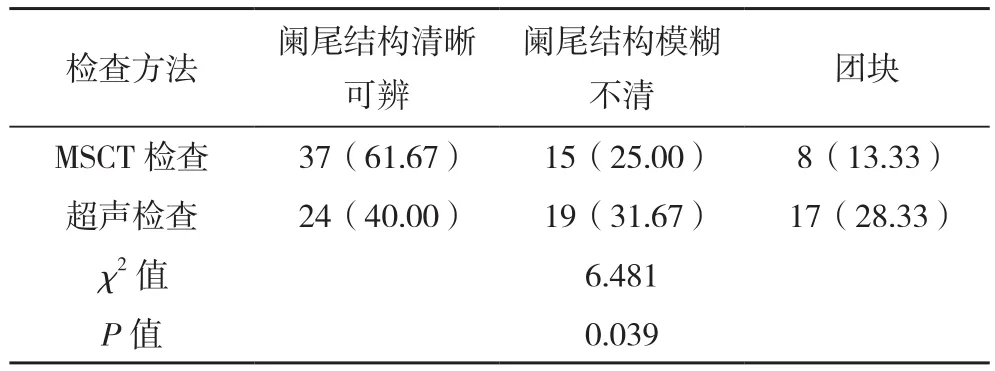
表3 60例患者超声检查及MSCT清晰度分布情况[例(%)]
2.3 不同病理类型急性阑尾炎MSCT征象
急性化脓性阑尾炎、急性坏疽性阑尾炎患者阑尾直径显著长于急性单纯性阑尾炎患者;急性坏疽性阑尾炎患者的平均阑尾管壁厚度显著高于急性单纯性阑尾炎、急性化脓性阑尾炎患者;急性化脓性阑尾炎、急性坏疽性阑尾炎患者的周围渗出发生率显著高于急性单纯性阑尾炎(P<0.05)。不同病理类型急性阑尾炎患者腔内积气、粪石、盲肠增厚、回盲部淋巴结增大占比比较差异均无统计学意义(P>0.05),见表 4。
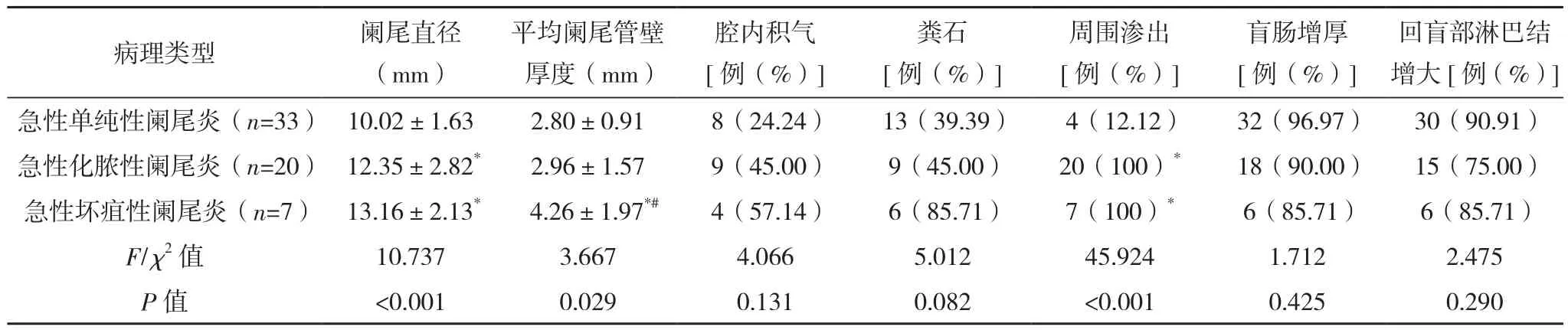
表4 不同病理类型急性阑尾炎MSCT征象
3 讨论
急性单纯性阑尾炎多选择手术治疗,以提升患者生活质量[8]。进展型阑尾炎可发展至阑尾脓肿或穿孔,需及时行手术切除,否则可能威胁患者生命,因此临床急需通过影像学方法快速、准确区分急性阑尾炎病理类型,为患者后续治疗方案的选择提供指导。
超声检查是临床较为常见的检查方式,该方法操作简便,无创,可多次重复动态观察,对老人、儿童等体弱者有一定优势,且超声检查能实时、准确提示阑尾肿大情况[9]。本研究结果显示,经术后病理检查判断,60例急性阑尾炎患者中,单纯性阑尾炎33例(55.00%),化脓性阑尾炎20例(33.33%),坏疽性阑尾炎7例(11.67%)。超声检查诊断符合率为76.67%(46/60),提示超声检查在诊断急性阑尾炎的病理分型中有一定意义。但部分患者阑尾较小、位置较深,同时身体肥胖、体壁较厚,导致超声检查无法准确观察阑尾炎声象,应结合临床实际综合分析。MSCT技术是利用多层CT探头,在短时间内对病灶组织器官进行多角度扫描,并通过平面与曲面图像处理技术,最终获得病变组织的清晰结构与病变图像[10]。有利于临床医生更快、更准确判断急性阑尾炎的病理类型。本研究结果显示,MSCT检查诊断出急性单纯性阑尾炎33例,急性化脓性阑尾炎15例,急性坏疽性阑尾炎7例,诊断符合率为91.67%(55/60)。MSCT检查急性阑尾炎病理分型诊断符合率显著高于超声检查(χ2=5.065,P=0.024),同时MSCT检查急性阑尾炎的清晰度显著优于超声检查(P<0.05),提示MSCT诊断急性阑尾炎能更清晰显示阑尾的病理结构,表明MSCT检查能准确鉴别急性阑尾炎病理类型,这可能是因为MSCT扫描速度较快,阑尾增粗、阑尾壁增厚时可在MSCT图像上见到明显强化,同时空间与密度分辨率较好,不受患者体型、阑尾大小、位置的干扰,能同时观察腔内与腔外,故诊断符合率较高。
临床上多把阑尾外径>6 mm作为诊断急性阑尾炎的主要标准[11]。MSCT征象中阑尾肿大最为常见,本研究中急性化脓性阑尾炎、急性坏疽性阑尾炎患者阑尾直径显著长于急性单纯性阑尾炎患者;急性坏疽性阑尾炎患者的平均阑尾管壁厚度显著高于急性单纯性阑尾炎、急性化脓性阑尾炎患者,提示阑尾肿大程度与病情发展的程度有明显关系,阑尾肿大越明显,其进展至化脓、坏疽风险越高,当阑尾出现不均匀性增粗时,有极大可能提示已出现坏疽。临床上常把阑尾周围有无渗出及渗出多少作为区分单纯性阑尾炎与进展型阑尾炎的主要标准[12]。本研究结果显示,MSCT征象中,急性化脓性阑尾炎、坏疽性阑尾炎患者的周围渗出发生率显著高于急性单纯性阑尾炎(P<0.05),提示阑尾周围是否渗出与病情发展程度明显相关,阑尾周围出现渗出时,其化脓、坏疽的可能性较高,这可能是因为急性单纯性阑尾炎阑尾腔体未破坏,仅出现肿大,当阑尾化脓、坏疽时,坏死部位脓液可能渗入周围组织中,在MSCT征象中表现为周围渗出明显。同时本研究发现部分患者阑尾腔内出现粪石、积气等现象,但三种病理类型急性阑尾炎患者粪石、积气现象占比比较差异均无统计学意义(P>0.05),这可能是因为临床无症状情况下阑尾腔可能出现结石现象,且消化道气体可进入阑尾,与病理分型无关。本研究还观察到部分急性阑尾炎患者出现盲肠增厚、回盲部淋巴结增大现象,可能与阑尾部的炎症影响到盲肠及附近的淋巴结有关。不同病理类型急性阑尾炎患者盲肠增厚、回盲部淋巴结增大占比比较差异均无统计学意义(P>0.05)。
综上所述,MSCT征象区分不同病理类型急性阑尾炎患者可以采用阑尾肿大程度、周围渗出程度,MSCT对于急性阑尾炎病理类型的诊断价值较高。
