局部麻醉下斜仰卧截石位mPCNL对泌尿系结石患者的影响*
2022-09-09范大渊马庆红王光智吴智煌陈国强
范大渊 马庆红 王光智 吴智煌 陈国强
泌尿系结石简称尿石症,我国尿石症患病率为5.8%,南方为该疾病的高发区域[1]。复杂性肾结石及嵌顿性输尿管上段结石的主要治疗方式为经皮肾镜取石术(PCNL)[2]。目前许多单位多采用C臂X线机定位,麻醉方式多采用俯卧位硬膜外麻醉或全麻,但该方式治疗费用相对昂贵,俯卧体位对患者心肺功能要求高,术中需变换体位,且术后恢复慢[3]。目前医改新形势下,泌尿系结石微创手术在县级医院得到广泛普及[4]。本研究拟采用斜仰卧截石位、局部麻醉、B超引导下、低压肾盂灌注下行mPCNL,通过统计手术时间、结石清除率、手术并发症、费用、住院时间等指标来探讨局麻下斜仰卧截石位经皮肾镜碎石取石术的安全性、可行性,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年6月-2022年1月于龙岩市第二医院治疗的70例泌尿系结石患者作为研究对象。纳入标准:(1)经影像学检查确诊为泌尿系统结石,均为单侧结石;(2)结石直径≥1 cm。排除标准:(1)既往有重大疾病手术史;(2)患有全身出血性疾病、尿路肿瘤;(3)处于妊娠期或哺乳期;(4)临床资料不齐。根据整群抽样法分为试验组与对照组。对照组35例,其中男23例,女12例;年龄21~81岁,平均(42.62±9.71)岁;结石平均直径为(2.34±0.58)cm;合并糖尿病4例,高血压7例,冠心病2例。试验组35例,其中男24例,女11例;年龄23~82岁,平均(42.58±9.76)岁;结石平均直径为(2.37±0.55)cm;合并糖尿病5例,高血压6例,冠心病3例。两组的性别、年龄、结石平均直径、合并疾病类型比较,差异无统计学意义(P>0.05),有可比性。本次经医院伦理委员会批准同意,同时经患者及家属充分知情同意的前提下进行研究。
1.2 方法
试验组采取斜仰卧截石位并低压肾盂灌注下进行局部麻醉下B超引导下微创经皮肾镜碎石取石术,对照组采取截石位改俯卧位下气管插管全麻下微创经皮肾镜碎石取石术。试验组和对照组术前准备相同,条件许可,术前检查门诊预约完成,开展日间病房,节省住院资源。
1.2.1 试验组 采取斜仰卧截石位,患侧朝上,会阴部、腰部消毒铺巾;术前肌注盐酸哌替啶(宜昌人福药业有限责任公司,国药准字H42022102)50~100 mg,术中膀胱镜或输尿管镜下作患侧输尿管逆行插管,同时行尿道、输尿管、肾盂局部浸润麻醉;B超定位下选择中盏或结石所在盏作肾穿刺,穿刺范围为11肋或12肋下,患侧肩胛线至腋后线区域,穿刺点处局部浸润麻醉至包膜,麻醉药物为2%的盐酸利多卡因注射液(山西晋新双鹤药业有限责任公司,国药准字H11022295),剂量为20 ml,同时在手术过程中如患者出现疼痛不耐受情况,可增加盐酸哌替啶注射液(青海制药厂有限公司,国药准字H63020021)肌注,剂量为100 mg;若手术时间过长,可以选择利多卡因浸润穿刺鞘周围,注射剂量不能超过30 ml。穿刺成功后拔除针芯,留取尿液后,然后经针鞘插入斑马导丝或J型金属导丝固定;以穿刺点为中心切开皮肤约7 mm,穿刺点处沿导丝用筋膜扩张器从8F逐步扩张至16F或18F,留置塑料薄鞘作为工作通道;经鞘插入李逊肾镜寻找结石,用钬激光击碎结石,在低压肾盂灌注下,用取石钳或水流将破碎结石取至体外。术后完全无管化或部分无管化或留双J管及肾造瘘管,造瘘管术后4~5 d拔除,双J管2~6周后来院拔除。
1.2.2 对照组 患者进入手术室后行气管插管全身麻醉,诱导用药:依据患者身体情况给予咪达唑仑注射液(江苏九旭药业有限公司,国药准字H20113433)0.02~0.05 mg/kg、枸橼酸芬太尼注射液(宜昌人福药业有限责任公司,国药准字H42022076)0.01~0.02 mg/kg。诱导成功后给予气管插管处理,插管后引导患者吸入1.0%~2.5%七氟烷(山东新时代药业有限公司,国药准字H20080680),观察患者情况,维持用药:丙泊酚乳状注射液(西安力邦制药有限公司,国药准字H19990282)3~5 mg/kg、注射用盐酸瑞芬太尼(江苏恩华药业股份有限公司,国药准字 H20143314)0.1~0.2 μg/(kg·min)静脉注射,间断静脉注射苯磺顺阿曲库铵注射液(生产厂家:GLAXOSMITHKLINE MANUFACTURING SPA,注册证号 H20181157)0.3~0.5 mg/kg,使用剂量严格根据患者大脑功能状态指数进行调整。待麻醉生效后将患者摆截石位,在膀胱镜下对患侧进行输尿管逆行插管并留置导管至肾盂处固定,在注水形成人工肾积水后将体位摆放成俯卧位,其余手术操作同试验组。
1.3 观察指标及评价标准
1.3.1 血气指标 两组于手术前后抽取空腹静脉血送入检验科进行检测,检测内容主要包括Na+、Cl-、K+、氢离子浓度指数(pH)及碱剩余(BE)水平。
1.3.2 应激指标 两组于手术前后抽取空腹静脉血送入检验科进行检测,检测内容主要包括血清皮质醇(Cor)、肾上腺素(E)、去甲肾上腺素(NE)水平。
1.3.3 手术相关指标 分别记录两组手术时间、术后第1天疼痛程度[视觉模拟评分法(VAS)]、术后住院时间、住院费用及一期结石清除率等。
1.3.4 术后并发症 分别记录两组术后2个月内并发症发生情况,并计算并发症发生率。
1.4 统计学处理
选用SPSS 23.0软件进行统计学分析。年龄等计量资料采用(±s)描述,对比采用t检验;性别等计数资料采用率(%)描述,对比采用χ2检验。检验水准为α=0.05,双侧检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术相关指标的比较
试验组的手术时间、住院时间短于对照组,住院费用低于对照组(P<0.05),但两组的术后VAS评分及一期结石清除率对比,差异无统计学意义(P>0.05),见表 1。
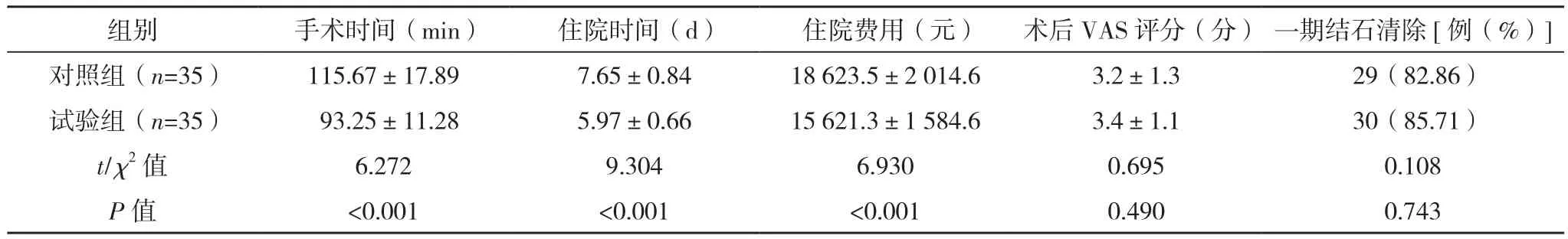
表1 两组手术相关指标比较
2.2 两组血气指标的比较
术前,两组的Na+、Cl-、K+、pH、BE比较,差异均无统计学意义(P>0.05);术后,两组的K+、BE水平均低于术前,但试验组的K+、BE水平均明显高于对照组,差异有统计学意义(P<0.05);而两组pH、Na+、Cl-水平与术前比较,差异无统计学意义(P>0.05),且试验组pH、Na+、Cl-水平与对照组比较,差异无统计学意义(P>0.05),见表2。
表2 两组血气指标的比较(±s)

表2 两组血气指标的比较(±s)
*与对照组术前比较,P>0.05;#与对照组术后比较,P>0.05;△与对照组术后比较,P<0.05。
组别 时间 Na+(mmol/L) Cl-(mmol/L) K+(mmol/L) pH BE(mmol/L)对照组(n=35) 术前 138.62±4.26 106.53±2.78 4.56±0.42 7.42±0.31 1.83±0.27术后 139.54±4.31 106.32±2.64 3.21±0.30 7.36±0.26 1.24±0.22 t值 0.898 0.324 15.474 0.877 5.949 P值 0.372 0.747 <0.001 0.383 <0.001试验组(n=35) 术前 138.58±4.24* 106.50±2.81* 4.53±0.39* 7.44±0.29* 1.82±0.29*术后 139.83±4.35# 105.93±2.08# 3.86±0.32△ 7.34±0.28# 1.46±0.25△t值 1.217 0.965 7.857 1.468 9.427 P值 0.228 0.338 <0.001 0.147 <0.001
2.3 两组应激指标的比较
术前,两组的Cor、E、NE比较,差异均无统计学意义(P>0.05);术后,两组的Cor、E、NE水平均明显高于术前(P<0.05),但试验组的Cor、E、NE水平均明显低于对照组(P<0.05),见表3。
表3 两组应激指标的比较(±s)

表3 两组应激指标的比较(±s)
*与对照组术后比较,P<0.05;#与对照组术前比较,P>0.05。
组别 时间 Cor(nmol/L) E(pmol/L) NE(pmol/L)对照组(n=35) 术前 103.52±13.26 70.06±6.21 57.81±5.23术后 217.09±15.26 197.42±13.08 198.54±14.06 t值 33.235 52.038 55.500 P 值 <0.001 <0.001 <0.001试验组(n=35) 术前 104.14±13.34# 70.13±6.18# 57.93±5.22#术后 163.83±16.72* 112.71±10.37* 123.71±12.39*t值 16.510 20.867 28.945 P 值 <0.001 <0.001 <0.001
2.4 两组并发症发生率比较
对照组11例出现并发症,试验组有4例,试验组的并发症发生率显著低于对照组(P<0.05),见表4。
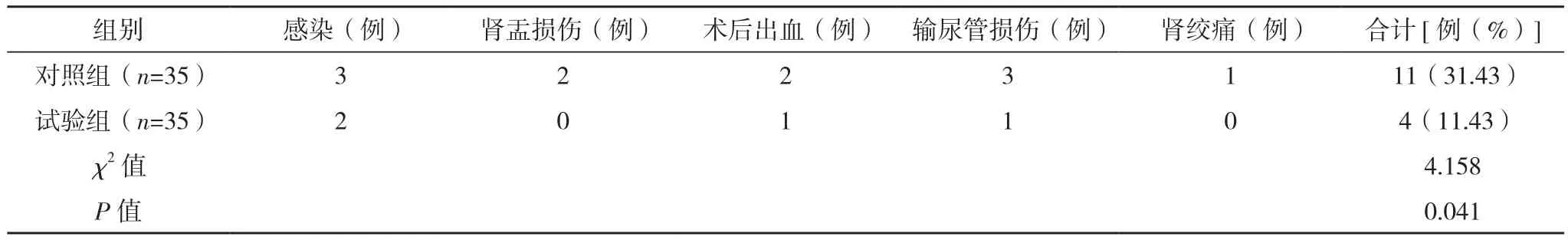
表4 两组并发症发生率比较
3 讨论
尿石症作为泌尿系统的常见疾病,可发生于肾脏、输尿管、膀胱等部位,主要表现为腹部酸胀不适、血尿、恶性呕吐等症状[5]。尿石症是一种由多种因素共同作用而产生的疾病,主要包括饮食习惯、生活环境、遗传等[6],同时也有研究发现其可能与某些疾病发病有密切联系,比如心血管疾病、骨质疏松等[7]。故如何有效减轻尿石症患者的临床症状并进行有效预防是目前泌尿外科医师亟待需要解决的问题之一。
mPCNL是处理尿石症的重要组成部分,因其创伤小、操作便捷、术后恢复快等优点,已逐渐成为尿石症的首选治疗手段之一[8]。有研究表示,手术体位摆放对于mPCNL治疗尿石症的效果也有较大影响,良好的体位摆放不仅需要保证手术视野充分暴露,方便操作者能快速取石和避免误伤其他器官或组织,而且也能有助于麻醉医师监测、维持患者各项生命体征的稳定[9]。既往多采用截石位改俯卧位的方式进行体位改变,虽有方便穿刺、手术视野宽阔、易配合C壁X光定位等优点[10],但其也有着较大局限性:(1)对于心肺功能不佳、肥胖、年老体弱等患者,长时间的俯卧位会压迫胸腹部,胸廓活动变小,易降低下腔静脉回流的速度、增加腹部压力,从而引起患者血流动力学失衡、呼吸紊乱、血压降低等,不仅对手术的耐受能力变差,而且会增加医疗意外的发生风险。(2)常规俯卧位在麻醉生效后需要先采用截石位,待逆行插管形成人工肾积水后才改为俯卧位,由于患者已处于麻醉期,并不能配合医师进行体位摆放,如果碎石后结石位置下移至输尿管内,可能会导致双J管的置入,需再次改为截石位,这会大大增加手术的工作量和治疗时间。(3)俯卧位时患者的胸腹部是在手术视野下方,不利于麻醉医师观察和监护患者气管管道和胸廓起伏情况,出现心血管急性缺血等紧急情况不方便快速抢救。(4)长时间的俯卧位会压迫额面部,可能会导致眼球受压、局部皮肤损伤、视网膜脱离等,严重者甚至可导致失明、局部皮肤坏死。(5)俯卧位经皮肾通道与水平面夹角角度大,不利于术中冲出碎石,需辅助灌注泵,增加肾盂压,增加手术风险。为了避免这些局限给临床治疗带来限制,本次研究对mPCNL体位的选择做了进一步改善,采用斜仰卧截石位,综合了侧卧位截石位的优点,更符合病人生理要求,一个体位可同时完成经尿道、经皮肾操作,简化手术程序,同时,经皮肾操作通道与水平面夹角角度小,甚至负角度,这样可以在不需要灌注泵的情况下快速取出碎石,同时保持肾盂低压,降低感染、出血的风险。
本次研究结果显示,试验组的手术时间、住院时间均短于对照组,试验组的K+、BE水平均明显高于对照组(P<0.05)。说明采用斜仰卧截石位不仅可以缩短患者术中体位摆放时间及手术总时长,而且能最大程度降低手术对患者的伤害,稳定血气指标,加快患者病情的康复进程。分析其中原因可能是:斜仰卧截石位是将健侧倾斜45°,健侧肢体平方于外展手术台,而患侧肢体自然放置于胸前,不需要过多调整,不仅增加了肢体的接触面积,减少因血运不畅所致血栓的发生风险,而且在逆行输尿管导管时也不需要再次变更体位,极大减少了手术治疗时间及对患者带来的干扰;同时斜仰卧截石位不会对胸腹腔脏器造成压迫,避免了频繁更换体位给患者血流动力学指标带来影响,防止血气指标的波动,而且可以保证麻醉医师直观观察气管管道和胸廓起伏情况,方便出现紧急情况时不需变动体位就可及时处理,尽可能减少了手术治疗带来的风险。既往有研究指出,斜仰卧截石位尽可能减少了对患者心肺功能的影响,增加了其手术耐受时间,可以大大提高一期结石清除率,同时该体位下穿刺范围大,能大大提高穿刺的成功率,且肾盂处于最低位置,穿刺通道角度平缓,更有利于碎石取出和冲洗液的吸出[11]。但本次研究结果显示,两组的一期结石清除率对比差异无统计学意义(P>0.05),与上述报道结果不一致,分析其中原因可能是因为:本次研究纳入病例数少,还需后续多中心、随机对照大样本量研究,同时也有可能是因为本次研究手术医师团队手术技术熟练,经验丰富有关,能保证在相同体位下,局麻下也能获得良好结石清除率。
在手术治疗过程中,麻醉效果的好坏对手术治疗效果也有着较大影响。目前对于尿石症采用mPCNL治疗患者多采用气管插管全身麻醉,虽能维持患者呼吸平稳,增加舒适度,保证手术有序平稳的进行,但术前体位更换、术毕拔管及手术创伤等干扰均会加重患者代谢负担,特别是心肺功能较差或躯体畸形的患者,其预后康复较差[12]。局麻对机体内环境干扰小,避免了椎管内麻醉或全身麻醉并发症,对因心肺功能较差或脊柱侧弯畸形无法采用全身麻醉或椎管内麻醉的患者同样适合。本次研究采用局麻下B超引导下mPCNL治疗泌尿系结石患者,结果显示,试验组术后的Cor、E、NE水平均明显低于对照组,且试验组的住院费用低于对照组(P<0.05),而试验组的术后VAS评分与对照组比较,差异无统计学意义(P>0.05)。由此可以看出,相比全麻,局麻不仅能获得理想的镇痛效果,而且在减轻mPCNL手术患者应激反应方面有更大优势,分析其原因可能为:本次研究选择在B超引导下于11肋或12肋下患侧肩胛线至腋后线区域进行穿刺进入肾集合系统,可通过浸润麻醉皮肤、肌肉、肾固有膜在结合麻醉药物来辅助中枢麻醉来加强镇痛效果;同时局麻的药物比较简单,不需要使用特殊麻醉药品,不仅能大大减少医疗费用,而且大大降低了麻醉所带来的风险,促进局麻患者术后更早进食、活动,有利于患者术后早日康复。
综上所述,局麻下斜仰卧截石位mPCNL治疗泌尿系结石患者不仅能维持血气指标稳定,减少应激反应,而且能明显缩短手术和住院时间,减少住院费用和并发症发生率,具有良好的可行性及安全性。
