腹膜外腹腔镜疝气修补术治疗腹股沟疝的效果
2022-09-09胡珊珊
胡珊珊
腹股沟疝(IH)是一种临床常见的疝气类型,患者腹股沟缺损或腹壁变薄,导致腹腔内脏器向体表突出,可引起包块、腹部局部胀痛、恶心、呕吐等症状,若IH出现嵌顿现象,易导致出血、缺血性坏死或感染,严重危害患者生命安全[1-2]。临床上多采用疝气修补术治疗IH,传统开放性手术切口较大、恢复慢,患者术后仍存在一定复发可能[3]。腹膜外腹腔镜疝气修补术可在较大范围内修补腹部缺损,能够缓冲腹腔内压力,促使补片更好地贴附患者腹壁,具有创伤小、生物兼容性高、复发率低等特点[4]。本研究通过对76例IH患者进行研究,旨在探讨腹膜外腹腔镜疝气修补术对临床指标、应激反应指标及并发症发生率的影响,结果报道如下。
1 资料与方法
1.1 一般资料
选取2020年3月-2021年4月绵阳市中心医院收治的IH患者共计76例,纳入标准:(1)均符合文献[5]《成人腹股沟疝诊断和治疗指南(2018年版)》中的诊断标准;(2)均意识清醒,无认知功能障碍。排除标准:(1)合并心、肝、肾等脏器功能不全;(2)合并恶性肿瘤;(3)合并全身感染、凝血功能障碍、自身免疫系统疾病;(4)腹腔内炎症、内分泌疾病;(5)合并精神疾病;(6)存在手术禁忌证;(7)存在下腹手术史。采用随机摸球法分成A组(n=38)与B组(n=38),A组男25例,女13例;年龄32~76岁,平均(55.19±5.23)岁;病程2~26个月,平均(13.25±3.12)个月;其中腹股沟直疝16例,腹股沟斜疝22例;单侧患病31例,双侧患病7例。B组男24例,女14例;年龄34~75岁,平均(55.26±5.21)岁;病程2~23个月,平均(13.22±3.07)个月;其中腹股沟直疝14例,腹股沟斜疝24例;单侧患病30例,双侧患病8例。两组患者上述基线资料比较,差异无统计学意义(P>0.05),有可比性。患者知情同意,且本研究已通过医院伦理委员会的审查批准。
1.2 方法
B组实施开放性无张力疝气修补术,沿患者脐部下缘作一条长4~7 cm的切口,依次剥离组织层,充分暴露疝囊部位,对疝囊进行高位结扎,选择大小适宜的补片进行修复,逐层缝合切口,加压包扎。
A组实施腹膜外腹腔镜疝气修补术,使患者取仰卧位,行常规麻醉消毒,适当垫高患者臀部,在脐部下缘作一条长约1.5 cm的弧形切口,逐层切开皮肤和肌层,分离腹直肌与后鞘间间隙,插入10 mm套管针并连接气腹管,建立CO2气腹,将压力保持在12 mmHg,置入腹腔镜,再在左右侧腹直肌外侧缘分别穿刺5 mm套管针作为操作孔,穿刺部位与肚脐水平,电凝分离腹膜外间隙,游离疝囊并给予套扎线结扎,卷曲补片并经套管鞘放入,对耻骨肌孔进行全部覆盖,解除气腹,逐层缝合切口,加压包扎。
1.3 观察指标及评价标准
(1)临床指标:比较两组术中出血量、切口疼痛程度,统计手术时间、住院时间,测量切口长度,其中切口疼痛程度采用视觉模拟评分法(VAS)进行评估,总分为0(无痛)~10分(难以忍受的剧痛),得分越高,切口疼痛程度越严重。(2)应激反应指标:术前、术后1 d分别抽取患者5 ml空腹肘静脉血,以 3 000 r/min 的速度离心 10 min,取上层血清,对皮质醇(Cor)、去甲肾上腺素(NE)、醛固酮(ALD)水平进行检测,检测方法为酶联免疫吸附法。(3)并发症发生率:比较两组并发症(切口感染、血肿、尿潴留)的发生情况。
1.4 统计学处理
将数据录入SPSS 25.0统计学软件进行分析和处理,计数资料(并发症发生率)用率(%)表示,采用χ2检验,计量资料(临床指标、应激反应指标)用(±s)表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床指标比较
与B组比较,A组术中出血量明显更少(P<0.05),切口疼痛评分明显更低(P<0.05),手术时间、住院时间、切口长度明显更短(P<0.05),见表1。
表1 两组临床指标比较(±s)
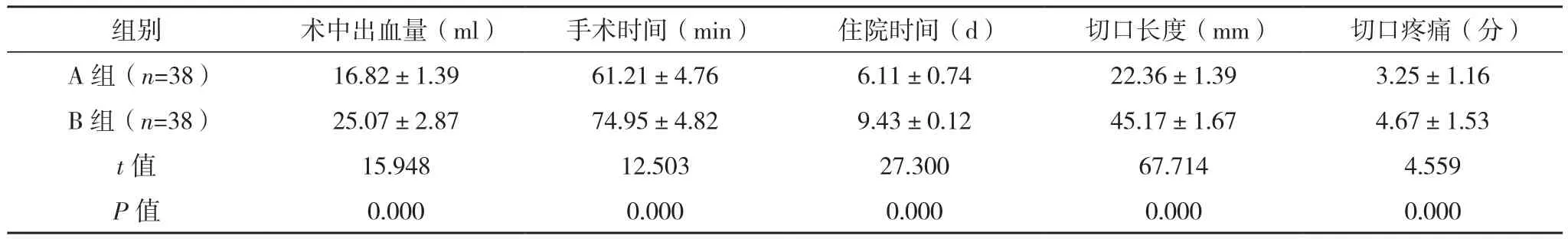
表1 两组临床指标比较(±s)
组别 术中出血量(ml) 手术时间(min) 住院时间(d) 切口长度(mm) 切口疼痛(分)A 组(n=38) 16.82±1.39 61.21±4.76 6.11±0.74 22.36±1.39 3.25±1.16 B 组(n=38) 25.07±2.87 74.95±4.82 9.43±0.12 45.17±1.67 4.67±1.53 t值 15.948 12.503 27.300 67.714 4.559 P值 0.000 0.000 0.000 0.000 0.000
2.2 两组应激反应指标比较
两组术前Cor、NE、ALD水平比较,差异无统计学意义(P>0.05),术后1 d较术前均明显提高(P<0.05),但A组比B组水平明显更低(P<0.05),见表2。
表2 两组应激反应指标比较(±s)
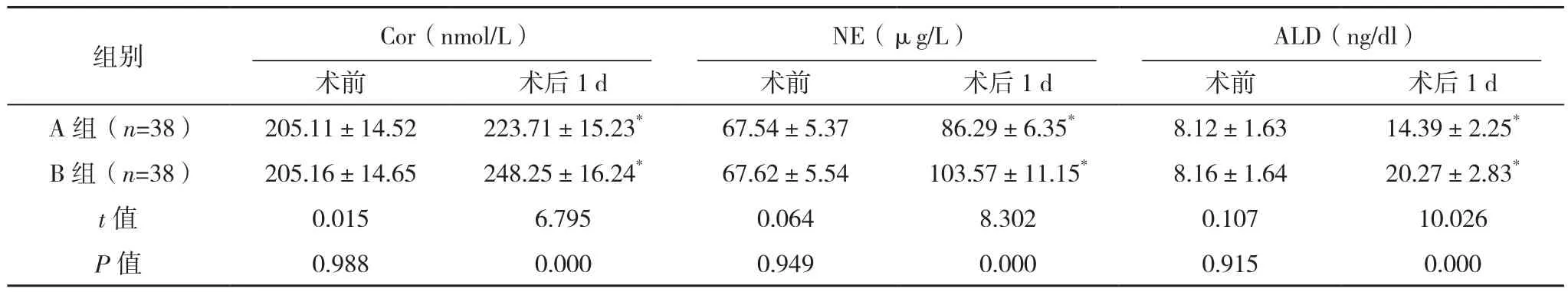
表2 两组应激反应指标比较(±s)
*与本组术前比较,P<0.05。
组别 Cor(nmol/L)NE(μg/L)ALD(ng/dl)术前 术后1 d 术前 术后1 d 术前 术后1 d A 组(n=38) 205.11±14.52 223.71±15.23* 67.54±5.37 86.29±6.35* 8.12±1.63 14.39±2.25*B 组(n=38) 205.16±14.65 248.25±16.24* 67.62±5.54 103.57±11.15* 8.16±1.64 20.27±2.83*t值 0.015 6.795 0.064 8.302 0.107 10.026 P值 0.988 0.000 0.949 0.000 0.915 0.000
2.3 两组并发症发生率比较
与B组(26.32%)比较,A组(5.26%)并发症发生率明显更低(P<0.05),见表3。

表3 两组并发症发生率比较[例(%)]
3 讨论
IH在临床上较为常见,该病多发于中老年群体,主要由疾病、腹壁变薄等因素导致,也可能与腹股沟先天性发育不良有关,患者腹腔脏器受腹腔压力影响,向腹股沟薄弱处突出,可出现腹部剧烈疼痛,严重危害患者身体健康,且随着病情发展,还可能引起肠梗阻、肠坏死、感染等并发症[6-7]。因此,选择合理有效的治疗方式至关重要。
传统开放性无张力疝气修补术能够对缺损组织进行修复,避免腹腔脏器发生位移,但该手术方式切口大,会影响患者切口美观度,且手术创面愈合相对较慢,可能出现切口感染等问题,效果不理想[8]。随着腹腔镜技术的不断发展,腹膜外腹腔镜疝气修补术逐渐得到临床广泛应用,该手术方式切口小,具有疼痛轻、恢复快的优点,患者术后不易出现肠粘连和牵拉感,具有良好的生物兼容性[9-10]。腹腔镜能够为手术过程提供清晰的视野,医师可更准确地游离疝囊、展铺补片,减少对周围正常组织和神经的损伤,改善患者预后,而且清晰的视野还能够降低手术难度、缩短手术时间,降低感染发生率[11-13]。此外,该手术方式对补片的固定效果较好,能够降低术后复发率,规避二次手术风险,进一步提升治疗效果,保障患者安全[13-14]。本研究中,与B组相比,A组切口疼痛评分明显更低,手术时间、住院时间、切口长度明显更短,术中出血量明显更少,差异均有统计学意义(P<0.05),究其原因,腹膜手术创伤小、操作简便,能够减少术中出血量,减轻患者疼痛感受,促使其更快恢复。
Cor由肾上腺皮质分泌,是人体内主要的应激激素之一,能够启动机体应激状态,对生理节奏进行调节;NE主要来源于肾上腺髓质,该物质可引起小动脉、小静脉血管收缩,加强心肌收缩并导致心率加快;ALD是类固醇激素的一种,可对肾脏对钠离子的重吸收作用进行调节,以此维持机体内水盐平衡。疝气修补术过程中的各种操作均会对患者机体造成创伤,创伤刺激会引起机体应激反应,导致上述指标水平升高[15]。本研究中,两组术后1 d的Cor、NE、ALD水平较术前均明显升高,但与B组相比,A组水平明显更低(P<0.05)。究其原因,腹腔镜手术能够在腹腔镜视野下进行手术操作,以此减少对周围组织和神经的误伤,且手术切口较小,可进一步减轻机体应激反应,调节患者应激反应指标水平[16]。此外,与B组(26.32%)相比,A组(5.26%)并发症发生率明显更低(P<0.05)。究其原因,腹腔镜手术操作更为精细,能够始终保持腹膜完整性,减少膀胱受损、术后疼痛等因素导致的并发症[17]。
综上所述,IH患者给予腹膜外腹腔镜疝气修补术治疗,对相关临床指标有明显改善作用,能够减轻患者应激反应的影响,且对降低并发症的发生有重要作用,值得推广。
