齐拉西酮与丙戊酸镁联合治疗双相情感障碍躁狂发作患者的疗效及对认知功能的影响*
2022-09-08占艳张静
占艳,张静
(襄阳市谷城县人民医院精神心理科,湖北 谷城 441700)
双相情感障碍(Bipolar disorder,BD)是一种重症精神障碍,其主要临床特征为兼具抑郁、躁狂状态,患者两种状态交替混合发作,或某种状态反复发作,伴随自残、自杀倾向[1]。近年来,随着社会经济的发展,人们工作和家庭负担不断增加,BD 的发生率逐年上升。目前临床上通常选择心境稳定剂对BD 患者进行药物治疗。丙戊酸盐是心境稳定剂的一种,具有抗抑郁和抗躁狂的作用,安全性较高[2]。齐拉西酮属于二环类抗精神病药,广泛应用于治疗精神分裂症[3]。本研究旨在探讨齐拉西酮联合丙戊酸镁治疗BD 躁狂发作患者的疗效及对认知功能的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2018 年2 月—2021 年2 月我院接受诊治的93 例BD 患者为研究对象。纳入标准:①符合《中国精神疾病分类方案与诊断标准(CCMD-Ⅲ)》中的双相情感障碍诊断标准[4];②临床资料完整,无药物过敏史;③贝克-拉范森躁狂量表(BRMS)评分 > 20 分。排除标准:①参加过其他药物治疗试验及研究;②哺乳期、妊娠期、妇女;③患有恶性肿瘤;④患有其他疾病引起的精神障碍。采用随机数字表法分为A 组、B 组、C 组,每组31例。A 组男17 例,女14 例;年龄20~40 岁,平均年龄(27.94±3.63)岁;病程1~4 年,平均病程(2.35±0.74)年;BMI 23~30 kg/m2,平均BMI(25.08±3.37)kg/m2;平均舒张压(82.37±6.09)mmHg;平均收缩压(122.41±7.13)mmHg;平均心率(79.44±6.28)次/min;B 组男19 例,女12 例;年龄21~39 岁,平均年龄(28.06±3.49)岁;病程1~5 年,平均病程(2.41±0.62)年;BMI 22~29 kg/m2, 平 均BMI(25.14±3.64)kg/m2;平均舒张压(82.45±5.83)mmHg;平均收缩压(123.56±7.67)mmHg;平均心率(80.56±6.12)次/min;C 组男16 例,女15 例;年龄21~41 岁,平均年龄(28.25±3.57)岁;病程1~5 年,平均病 程(2.44±0.69) 年;BMI 24~29kg/m2, 平 均BMI(24.48±3.51)kg/m2;平均舒张压(83.07±5.92)mmHg;平均收缩压(122.64±7.55)mmHg;平均心率(79.87±6.30)次/min。三组性别、年龄、体质指数(BMI)、舒张压、收缩压、病程和心率等一般资料比较,差异无统计学意义(P> 0.05),具有可比性。本研究获医院伦理委员会审批通过,纳入对象及家属均知情同意,并签署知情同意书。
1.2 方法
三组患者在入院后根据具体病情给予常规治 理。A 组 给 予 齐 拉 西 酮(Pfizer Pharma PFE GmbH,国药准字H20160410,规格:20 mg)治疗,起始剂量为20 mg/d,根据患者病情酌情增加至80 mg/d,7 d 一个疗程,持续治疗8 个疗程;B组给予丙戊酸镁缓释片0.25 g(湖南省湘中制药有限公司,国药准字H20030537,规格:0.25 g)治疗,起始剂量为500 mg/d,根据患者病情酌情增加至750 mg/d,7 d 一个疗程,持续治疗8 个疗程;C 组给予齐拉西酮联合丙戊酸镁缓释片治疗,齐拉西酮起始剂量和剂量范围与A 组相同,丙戊酸镁缓释片起始剂量和剂量范围与B 组相同。治疗期间嘱咐患者禁止使用其他心境稳定剂和抗精神病药物。
1.3 观察指标
①临床疗效:采用贝克-拉范森躁狂量表(BRMS)[5]评定患者躁狂症状,采用5 级评分法,总分值65 分,其中0~5 分为无明显躁狂症状,6~10 分为有明显躁狂症状,22 分以上为有严重躁狂症状,分数越高代表躁狂症状越严重;疗效评定标准:痊愈为患者BRMS 评分减分率达75%以上;显效为患者BRMS 评分减分率达到50%以上;有效为患者BRMS 评分减分率达到26%以上;无效为患者BRMS 评分减分率低于25%。总有效率=(痊愈+显效+有效)/总例数×100%。②神经营养因子及炎症因子:于清晨空腹抽取患者静脉血3 ml 进行化验,采用酶联免疫吸附实验(ELISA)测定血清脑源性神经营养因子(BDNF)、胶质细胞源性神经营养因子(GDNF)、人肿瘤坏死因子α(TNF-α)、白介素1β(IL-1β)水平,ELISA试剂盒购买自广州博辉生物科技有限公司。③认知功能:于治疗前后采用威斯康星卡片分类测验(WCTS)[6]评定患者认知功能,包括持续错误数、错误应答数、持续应答数和完成分类数,其中持续错误数是指在改变分类原则之后,受试者无法放弃原有的分类原则,依然坚持按照原来的分类原则展开各项分类工作;错误应答数的正常范围在0~128;持续应答数的范围在0~60;完成分类数的范围在0~6。
1.4 统计学方法
采用SPSS 20.0 统计学软件进行数据分析。计量资料以(±s)表示,采用t检验或方差分析;计数资料以[n(%)]表示,采用χ2检验。以P< 0.05表示差异有统计学意义。
2 结果
2.1 三组治疗前后临床疗效比较
治疗后,C 组临床疗效总有效率高于A、B 两组(P< 0.05),且A、B 组间比较,差异无统计学意义(P> 0.05),见表1。

表1 三组治疗前后临床疗效比较[n(%)]
2.2 三组治疗前后狂躁量表评分比较
治疗后,三组BRMS 评分低于治疗前,且C组BRMS 评分低于A、B 两组(P< 0.05),且A、B 组间比较,差异无统计学意义(P> 0.05),见表2。
表2 三组治疗前后狂躁量表评分比较[(±s),分]
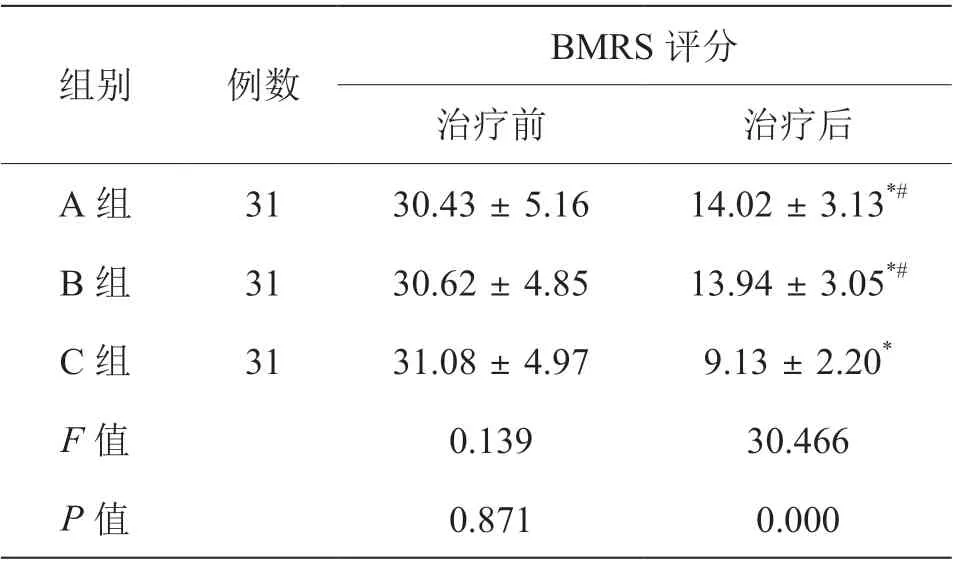
表2 三组治疗前后狂躁量表评分比较[(±s),分]
注:与治疗前比较,*P < 0.05;与C 组比较,#P < 0.05
BMRS 评分治疗前 治疗后A 组 31 30.43±5.16 14.02±3.13*#B 组 31 30.62±4.85 13.94±3.05*#C 组 31 31.08±4.97 9.13±2.20*F 值 0.139 30.466 P 值 0.871 0.000组别 例数
2.3 三组治疗前后神经营养因子及炎症因子水平比较
治疗后,三组BDNF、GDNF 水平均高于治疗前,TNF-α、IL-1β 均低于治疗前,且C 组BDNF、GDNF 水平高于A、B 两组,TNF-α、IL-1β 均低于A、B 两组(P< 0.05),且A、B 组间比较,差异无统计学意义(P> 0.05),见表3。
表3 三组治疗前后神经营养因子及炎症因子水平比较(±s)

表3 三组治疗前后神经营养因子及炎症因子水平比较(±s)
注:与治疗前比较,*P < 0.05;与C 组比较,#P < 0.05
项目 A 组(n=31) B 组(n=31) C 组(n=31) F 值 P 值BDNF(μg/L) 治疗前 9.18±2.15 9.53±2.14 9.62±1.82 0.514 0.600治疗后 10.96±2.03*# 10.28±1.83*# 14.96±2.11* 49.879 0.000 GDNF(ng/L) 治疗前 388.61±75.38 386.65±77.34 389.97±75.96 0.015 0.985治疗后 504.54±61.19*# 502.08±60.26*# 550.15±66.47* 5.779 0.004 TNF-α(ng/L) 治疗前 109.52±17.61 111.53±16.65 110.55±16.28 0.110 0.896治疗后 62.14±10.36*# 64.58±9.49*# 45.15±7.94* 40.003 0.000 IL-1β(g/L) 治疗前 96.93±8.90 97.12±8.86 97.78±8.01 0.083 0.920治疗后 73.26±7.35*# 74.62±7.90*# 51.70±6.63* 95.868 0.000
2.4 三组治疗前后认知功能比较
治疗后,三组持续错误数、错误应答数、持续应答数低于治疗前,完成分类数高于治疗前(P< 0.05),且C 组持续错误数、错误应答数、持续应答数低于A、B 两组,完成分类数高于A、B两组(P< 0.05),且A、B 组间比较,差异无统计学意义(P> 0.05),见表4。
表4 三组治疗前后认知功能比较(±s)

表4 三组治疗前后认知功能比较(±s)
注:与治疗前比较,*P < 0.05;与C 组比较,#P < 0.05
项目 A 组(n=31) B 组(n=31) C 组(n=31) F 值 P 值持续错误数 治疗前 14.43±4.16 14.51±4.73 14.20±4.27 0.042 0.959治疗后 10.62±3.83*# 10.48±3.10*# 6.13±2.88* 18.607 0.000错误应答数 治疗前 59.89±5.55 58.48±5.07 58.36±5.51 0.775 0.464治疗后 48.62±4.14*# 49.12±4.11*# 41.43±3.97* 34.579 0.000持续应答数 治疗前 41.27±3.18 42.52±3.21 41.19±3.23 1.677 0.193治疗后 36.02±3.24*# 35.88±3.96*# 30.55±3.14* 25.096 0.000完成分类数 治疗前 2.13±0.58 2.11±0.61 2.14±0.62 0.020 0.980治疗后 3.19±1.02*# 3.17±0.99*# 4.43±1.11* 14.895 0.000
3 讨论
3.1 齐拉西酮与丙戊酸镁联合治疗的临床疗效分析
本研究结果显示,治疗后C 组临床疗效总有效率高于A、B 两组(P< 0.05),且A、B 组间比较,差异无统计学意义(P> 0.05),说明联合用药在提升总体疗效方法具有一定的优势,分析认为齐拉西酮主要具备多巴胺激动剂作用以及拮抗左旋多巴胺的作用[7],而丙戊酸镁在机体中的药效释放速度缓和,能够保持机体处于较为稳定的血药浓度,并对通过中枢神经系统产生药理作用,就有较高的生物利用率[8]。因此,二者联合应用可将彼此优势充分发挥,因此整体疗效更加突出。
3.2 齐拉西酮与丙戊酸镁联合治疗对躁狂症状的影响
本研究结果显示,三组治疗后BRMS 评分低于治疗前,且C 组BRMS 评分低于A、B 两组(P< 0.05),分析认为齐拉西酮属于第二代非典型性抗精神病药物,能有效改善BD 躁狂发作患者临床症状并提高患者认知功能。丙戊酸镁的作用主要包括保护神经、逆转双相障碍相关脑部病理变化、抗细胞凋亡等[9]。无论是齐拉西酮还是丙戊酸镁,其在对患者实施治疗时都有助于提高其症状改善效果,而在联合应用后,能够将优势最大化,进一步增强其症状改善效果。
3.3 齐拉西酮与丙戊酸镁联合治疗对神经营养因子的影响
本研究结果显示,治疗后三组BRMS 评分均低于治疗前,且C 组低于A、B 两组;治疗后三组神经营养因子水平均高于治疗前,且C 组高于A、B 两组(P< 0.05),提示齐拉西酮联合丙戊酸镁治疗比单一使用齐拉西酮或丙戊酸镁治疗更为有效,对控制患者情绪、缓解躁狂效果、改善血清神经营养因子、恢复患者认知水平和执行能力更为显著,与杨程翔等[13]研究结果一致。BD 具体病因未名,目前机体内5-羟色胺和去甲肾上腺素等神经递质紊乱,从而引起情绪异常和认知障碍的假说占据核心地位[10]。丙戊酸镁可通过竞争性抑制γ-氨基丁酸(GABA)转移酶的活性,提高脑内GABA 的含量,引起神经肌肉兴奋度下降,达到抗躁狂作用[11]。齐拉西酮对5-HT 和DA 受体亲和性很强,通过竞争性拮抗5-HT 和DA 达到抗精神病的效果;同时其可通过促进神经营养因子的表达,修复躁狂患者受损神经元。
3.4 齐拉西酮与丙戊酸镁联合治疗对炎症因子水平的影响
本研究结果显示,三组治疗后TNF-α、IL-1β均低于治疗前,且C 组低于A、B 两组(P< 0.05),表明齐拉西酮联合丙戊酸镁治疗可以有效改善炎症因子水平,相较于单一用药效果更为显著,分析原因可能是丙戊酸镁通过稳定患者躁狂状态,改善机体代谢,提高自身抗氧化能力,抑制炎性损伤,将其与齐拉西酮联合治疗,能够将药效优势充分发挥,并起到协同效果,从而有效降低炎症因子水平。
3.5 齐拉西酮与丙戊酸镁联合治疗对认知功能的影响
本研究中C 组持续错误数、错误应答数、持续应答数低于A、B 两组,完成分类数高于A、B两组(P< 0.05),进一步说明联合治疗对于改善患者认知功能方面均有一定的优势,其主要原因在于齐拉西酮在治疗的过程中,能够稳定患者躁狂状态,而丙戊酸镁能够改善患者脑部病理变化,提高其认知度,因此两者结合的改善效果更佳。
综上所述,齐拉西酮联合丙戊酸镁治疗BD 躁狂发作患者的效果确切,可有效改善患者临床症状,控制患者情绪,改善血清神经营养因子和炎症因子水平,恢复患者认知水平与执行能力。
